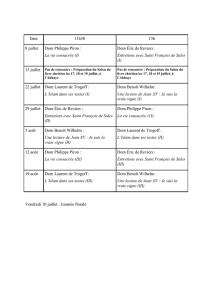
lire l`article

Rue Georges Zaïre TEL : 05 96 63 20 33
Village de Rivière-Roche FAX : 05 96 71 93 03
Rue Piétonne contact@urml -m.org
97200 Fort de France
Projet DOM
Forum France Santé 2017
---
Mercredi 8 juin 2016
Simplifier l’accès aux soins des Français
afin que chacun bénéficie de
l’excellence médicale et thérapeutique
au bon moment, au bon endroit.

2/12
Les français ultra-marins rencontrent actuellement des difficultés de prise
en charge notables liées à des soins ambulatoires inégalement accessibles et
des déficiences de l’organisation de l’offre de soins et de son
accompagnement (attractivité, compétence, efficience). Ces handicaps
majeurs sont, sans doute, le reflet d’une réponse insuffisante de l’Etat aux
problématiques des Outre-mer en matière de santé (rapport de la Cour des
comptes de juin 2014). Des réponses adaptées et urgentes sont attendues
par les populations concernées. Leur mise en œuvre nécessitera un
engagement fort et synchrone du Ministère de la Santé et de celui de l’Outre-
Mer.
Constat :
Nos territoires ultra-marins sont confrontés à une mutation démographique profonde
intégrant à la fois un vieillissement accéléré de leurs populations, un changement
générationnel dans les administrations et les entreprises lié à des départs massifs et rapides à
la retraite de la génération d’après-guerre, auquel se rajoute les conséquences d’un
changement institutionnel pour la Martinique et la Guyane (création de deux Collectivités
territoriales). A ces éléments d’ordre démographique et institutionnel, vient se rajouter une
composante socio-économique d’importance : en 2009, la crise sociale majeure qu’ont connu
les 4 DFA, avec ses ramifications durables en termes de conflictualités sociales, a engendré une
crise économique accélérée qui a touché tous les secteurs, en fragilisant davantage la situation
des jeunes chômeurs, des femmes précaires et des personnes âgées isolées , avec pour
conséquence un accroissement des inégalités sociales et économiques.
Principe :
Dans les DOM, en raison d’une mobilité importante, les problèmes spécifiques d’accès aux
droits sociaux concernent principalement les délais d’instruction de demande d’ouverture de
droits de santé ou de renouvellement. Ces délais, sont souvent trop longs, entrainent des
ruptures de droit qui aggravent la fragilité des publics les plus précaires. Ils doivent donc être
traités en priorité.

3/12
Leviers :
o La circulaire du 27 septembre 2005 relative à l’AME prévoit une procédure d’instruction
rapide dans le cas particulier des personnes qui, sans nécessiter immédiatement une
hospitalisation, présentent une pathologie exigeant une prise en charge médicale et un
traitement rapide sous peine d’aggravation. Cette circulaire pourrait être utilement
actualisée pour les DOM afin d’inclure les femmes enceintes parmi les publics prioritaires
de fait (à l’image des soins urgents). Ce type de circuit privilégié, expérimenté en Guyane
avec la PMI, a donné pleinement satisfaction. Un principe d’instruction prioritaire pourrait
également être envisagé, notamment pour les personnes les plus isolées
géographiquement, avec la délivrance d’une attestation de demande de renouvellement.
o S’appuyer sur la réforme « PUMa » (protection universelle maladie), entrée en vigueur au
1er janvier 2016, qui doit garantir désormais à toute personne qui travaille ou réside en
France un droit à la prise en charge de ses frais de santé, de manière simple et continue
tout au long de sa vie. L'objectif est de réduire au strict nécessaire les démarches
administratives et diminuer le nombre de situations nécessitant de changer de caisse mais
aussi de garantir davantage d'autonomie et de confidentialité à tous les assurés par rapport
à la prise en charge de leurs frais de santé. Ainsi, les personnes qui travaillent n'ont plus à
justifier d'une activité minimale. Quant aux personnes sans activité, la prise en charge de
leurs frais de santé est ouverte au titre d'une résidence stable et régulière et ce, à titre
personnel pour tous les majeurs. La réforme permet également aux assurés de rester dans
leur régime d'assurance maladie (en dehors des régimes spéciaux), y compris en cas de
perte d'activité ou de changement de situation personnelle sans démarche spécifique. La
PUMa représente un progrès important pour les ressortissants ayant des parcours
professionnels comportant de fréquentes ruptures ou changements d’activité. Il est urgent
que ce dispositif fasse l’objet d’un déploiement prioritaire dans les départements d'Outre –
Mer dès 2016, comme en métropole. C’est un facteur majeur de réduction des inégalités
sociales criantes sous nos latitudes.

4/12
Transferts vers la métropole
Constat
Les réalités géopolitiques (éloignement de la métropole, faiblesse de la coopération sanitaire
caribéenne, etc) entrainent une inégalité de traitement pour les patients Domiens par rapport
aux patients métropolitains. En cas d’urgence avérée, de moyens hospitaliers inexistants ou
défaillants, des EVASAN, des transferts sanitaires ou des évacuations sanitaires entre les îles
des archipels, entre les DOM et/ou entre les DOM et la métropole - sont programmés. Lorsqu’ils
concernent des non-assurés sociaux, les frais ne sont pas pris en charge par l’assurance
maladie, d’où un coût financier non compensé pour les établissements de santé. Ces derniers
supportent des coûts souvent majorés par la prise en charge financière du retour du matériel
médical nécessaire au transport initial. Certains transferts ne sont pas assurés faute de place
réservée dans les avions de ligne : la santé « n’est pas prioritaire » pour les compagnies
aériennes, en dépit d’un nombre de vols réguliers limité (notamment au départ de la Guyane).
Cette « pénurie » de disponibilité entraîne souvent l’aggravation de l’état de santé de certains
patients en raison d’une prise en charge tardive.
Principe
Les Domiens ont droit, en la matière, comme tous les autres français, à une égalité des chances.
Leviers
Il est impératif, dans le cadre de la continuité territoriale, de pouvoir garantir l’accès prioritaire
des patients des Outre-Mer en situation d’urgence absolue, aux évacuations sanitaires
aériennes. Il est nécessaire de créer une obligation de service public pour les compagnies
aériennes dans le cadre de leurs cahiers des charges afin d’assurer la continuité territoriale.
Cette disposition aura également pour but d’aider à mieux maîtriser le coût des transferts, et a
organiser la mutualisation des coûts de transferts entre établissements hospitaliers sur les
marchés des EVASAN et des transferts sanitaires. Ainsi les patients domiens pourront-ils
bénéficier d’un service sanitaire identique à celui auquel ont droit les patients de métropole.

5/12
Inégalités géographiques
L’éloignement des DOM vis-à-vis de la métropole engendre une adaptation inévitable de tous
les instants pour garantir et améliorer la continuité des soins, leur accessibilité et un
approvisionnement optimal en produits de santé.
Constat
Dans les DOM, l’Octroi de Mer (OM) est un dispositif de taxation particulier inscrit dans un
cadre communautaire européen. Il est applicable à la fois aux biens importés et aux biens
produits localement. Les recettes ainsi générées sont destinées aux collectivités locales. La
fixation des taux relève de la compétence de chacune des Collectivités Territoriales (en
Guyane et en Martinique), des Conseils Régionaux (Guadeloupe, Réunion), ou du Conseil
Départemental de Mayotte, qui ont la faculté de décider, dans certaines conditions, d’octroyer
des exonérations totales ou partielles.
Les délibérations des assemblées sont de deux formes :
1. Tarif général de l’Octroi de Mer fixé sur la base de l’article 27 de la loi n° 2004-639
du 2 juillet 2004, modifiée en dernier lieu par la loi du 29 juin 2015. A titre
d’exemple, on peut citer la différence de taux d’octroi sur des produits comme le
Plasma (9,5% en Guadeloupe et Martinique, contre 4% en Guyane, et 0 à La
Réunion) ou les Vaccins humains (9,5% en Guadeloupe et Martinique ; 4% en
Guyane).
2. Exonération totale ou partielle des produits importés et destinés à certaines
catégories de personnes, physiques ou morales, publiques ou privées. Il s’agit
notamment des personnes qui exercent en profession libérale, des établissements
et des centres de santé, des établissements et services sociaux et médico-sociaux
(article 6 de la loi du 2 juillet 2004 modifiée).
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
1
/
12
100%