QUAND NE PAS PRESCRIRE D`ANTIBIOTIQUES?

ANTIBIOTHÉRAPIE PROBABILISTE AUX URGENCES
------------------------------
QUAND NE PAS PRESCRIRE D’ANTIBIOTIQUES?"
Karine Faure
Unité des Maladies Infectieuses
Service de Gestion du Risque Infectieux Vigilances et Infectiologie
INSERM U 1019 - CNRS UMR 8204

Politique pour le bon usage des antibiotique:
De quoi parle-t-on ?"
L’ objectif principal"
Pour l'administration, la tutelle (et la pharmacie)"
Diminution des coûts"
Pour l'hygiéniste, le microbiologiste et l'épidémiologiste"
Diminution des Bactéries Multi-Résistantes"
Pour le clinicien"
Amélioration de la prise en charge du patient"
Pour le patient"
Guérir (et sortir) plus vite"
Tous ces objectifs sont compatibles!"
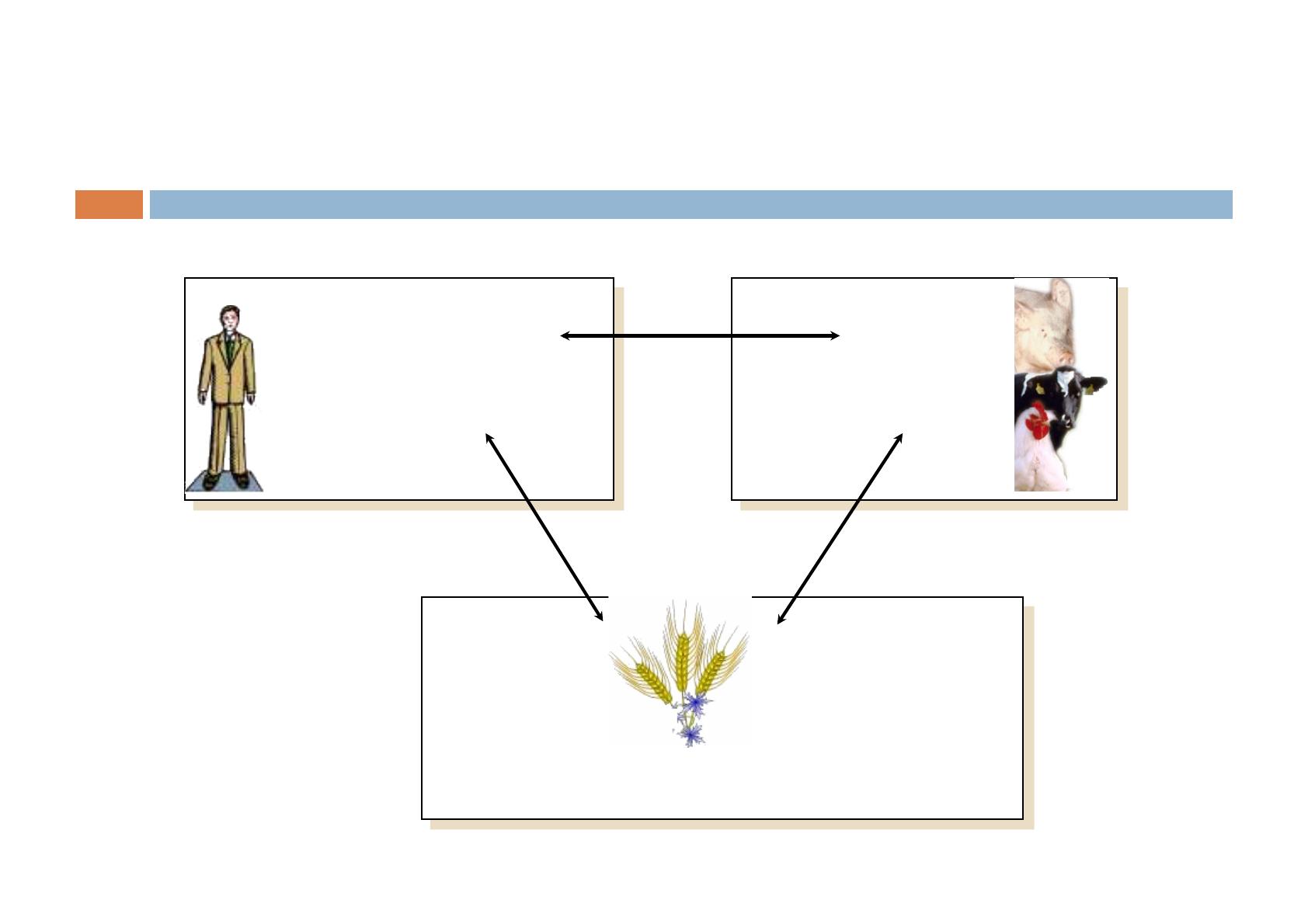
Médecine humaine
Communauté
Hôpital
Médecine
vétérinaire
Agriculture
Ecosystème des antibiotiques"

Antibactériens en 2006: 1 milliard d’€"
Antiviraux: "
6,7 vs 7,6% (hôpital: N°3)"
3% vs 0,5% (ville: N°11)"
Antifongiques"
2,8 vs 1,2% (hôpital: N°11)"
8ème en coût
3ème en quantité
763 M€
207 M€
Ville
Hôpital
Source: AFSSAPS

Bon usage des antibiotiques"
Mieux utiliser = moins utiliser?"
Réduire les doses? " "NON!"
Réduire la durée? " "Possible"
Réduire les indications? "Ah c’est là la solution!"
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
1
/
40
100%











