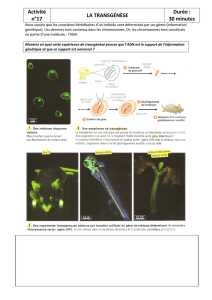
Myopathies mitochondriales - Centre de référence neuromusculaire

Maladies mitochondriales ou cytopathies
mitochondriales
Quelle est la fréquence de la maladie ?
A la naissance, on estime qu’il y a de 1/5000 à 1/10000 sujet touché dans la
population générale.
Quelle est son origine ? Quel est son mode de transmission ?
La mitochondrie est présente en grand nombre dans presque toutes les cellules de
l’organisme. Sa fonction principale est de produire l’énergie dont les cellules ont
besoin pour fonctionner.
Le terme « cytopathie mitochondriale » regroupe traditionnellement l’ensemble des
dysfonctionnements de la chaîne respiratoire mitochondriale, à l’origine d’un manque
d’énergie pour les cellules. Ce sont vraisemblablement les plus fréquentes des
anomalies congénitales du métabolisme.
La mitochondrie possède ses propres gènes qui codent pour une partie de la chaîne
respiratoire mitochondriale. Le bon fonctionnement de celle-ci implique également de
très nombreux gènes portés par les chromosomes.
Du fait de cette double origine génétique, tous les modes de transmission peuvent
être observés dans les maladies mitochondriales (hérédité maternelle de l’ADN
mitochondrial et l’hérédité classique de l’ADN nucléaire). De plus, lorsque le défaut
génétique est porté par l’ADN mitochondrial, il est en proportion variable selon les
tissus (phénomène d’hétéroplasmie). L’expression de l’anomalie génétique dans le
sang n’étant pas systématique, sa détection peut être difficile et nécessiter une
biopsie de muscle ou de foie.
La très grande hétérogénéité des tableaux cliniques, le phénomène d’hétéroplasmie
et la double origine génétique de la chaîne respiratoire mitochondriale expliquent les
difficultés de diagnostic et d’identification génétique des ces maladies. On estime
qu’une cause génétique précise n’est retrouvée que dans 20 % des cas environ.
Quels sont les symptômes ? Quelle est son évolution ?
La présentation clinique peut concerner un seul organe ou plusieurs. Le système
nerveux central et périphérique, ainsi que les muscles striés squelettiques sont des
tissus préférentiellement atteints, probablement du fait de leur forte dépendance
énergétique. Les signes cliniques les plus fréquents ne sont pas spécifiques. Parmi
les plus évocateurs, on peut citer la faiblesse musculaire, la paralysie progressive
des mouvements oculaires, la surdité, le diabète, les douleurs musculaires à
l’exercice, l’épilepsie, l’atrophie optique … L’âge de début et la sévérité de l’atteinte
sont également très variables. Ainsi, les maladies à début précoce sont
généralement plus sévères. Chez l’adulte, il est fréquent que la symptomatologie se

complique au fur et à mesure de la progression de la maladie et touche in fine de
nombreux organes.
Comment confirme-t-on le diagnostic ?
Lorsque l’anomalie génétique en cause est répertoriée, le diagnostic de maladie
mitochondriale peut être confirmé dans la plupart des cas à partir d’un simple
prélèvement sanguin.
Dans les autres cas, la démarche diagnostique peut être longue, nécessitant le plus
souvent un examen anatomopathologique (étude du tissu au microscope) de
l’organe atteint (myocarde, muscle …), une étude biochimique des protéines de la
chaine respiratoire ou des techniques de génétiques plus complexes recherchant
l’anomalie au niveau du tissu atteint.
Quelle surveillance et quelle prise en charge thérapeutique ?
Les traitements proposés sont, dans la plupart des cas, symptomatiques et
dépendent de l’organe touché (surveillance cardiaque, traitement anti-épileptique,
traitement du diabète, prise en charge physiothérapique …). Ils consistent aussi en
supplémentation en co-facteurs (vitamines, acides aminés et enzymes, destinés à
compenser les défaillances de la chaîne respiratoire cellulaire) et en régimes
appropriés.
Texte rédigé par le Centre Maladies Neuromusculaires Rares Rhône-Alpes.
Version du 09/03/2011.
1
/
2
100%