Notes Immunitaire

Système immunitaire
Version du 04/03/2015
MMEDB203 – SVETB303
!
!
1
Chapitre 4
Système Immunitaire

Système immunitaire
Version du 04/03/2015
MMEDB203 – SVETB303
!
!
2
Préambule
Malgré l'image d'une discipline historiquement très descriptive, l'histologie a évolué
et n'a jamais été aussi importante qu'aujourd'hui dans un cursus (bio)médical. Le
diagnostic de maladies repose de plus en plus sur l'analyse de fragments tissulaires
(biopsie exploratoire, examen ex-tempore durant une résection chirurgicale,
prélèvement post-mortem) au moyen de techniques avancées d'histologie. Pour bien
comprendre les causes, les mécanismes et les conséquences des maladies, il est
impératif de connaître l'histologie des organes dans un contexte normal. La
connaissance de la biologie cellulaire et moléculaire ajoute une nouvelle dimension à
l'histologie et permet de mieux comprendre les pathologies qui seront abordées plus
tard dans le cursus de l'étudiant.
Les notes de cours complètent l’enseignement dispensé en auditoire et les supports
fournis sur WebCampus. Elles contiennent toutes les informations sur la morphologie
des organes/des tissus dans un contexte normal et les relations à leur(s) fonction(s).
Ces notes sont assez complètes et font parfois appel à des notions abordées dans
d’autres disciplines comme l’embryologie, l’anatomie, la biochimie ou la physiologie.
Elles visent non pas à assommer l’étudiant par de nombreuses informations
multidisciplinaires mais plutôt à le pousser à essayer de comprendre les liens entre
structure et fonction, à le sensibiliser au fait que toutes les disciplines sont
interdépendantes et qu’elles ne peuvent s’aborder isolément. Le but recherché est que
l’étudiant puisse se forger sa propre vision du fonctionnement d’un organe ou d’un
système de manière transdisciplinaire à partir d’une bibliothèque de cours
monodisciplinaires.
AVERTISSEMENT ! Les présentes notes de cours constituent une version
temporaire, non illustrée et non corrigée.
Ressources bibliographiques :
* Histologie humaine, Alan Stevens & James Lowe, De Boeck, 2e édition, 1997
* Histologie humaine, Alan Stevens & James Lowe, Elsevier Masson, 3e édition,
2006
* Histologie et biologie cellulaire : Une introduction à l'anatomie pathologique,
Abraham L. Kierszenbaum, 1ère édition, 2006
* Anatomie pathologique : Atlas de Wheater, Stevens, Lowe & Young, De Boeck,
2004
* Les bases de l’immunologie fondamentale et clinique, Abul K. Abbas & Andrew H.
Lichtman, Elsevier Masson, 4e édition, 2013
* Immunologie, Roitt, Brostoff & Male, De Boeck, 1997
* http://www.isto.ucl.ac.be/safe/lymph1.htm
*!http://www.isto.ucl.ac.be/safe/lymph3.htm
!

Système immunitaire
Version du 04/03/2015
MMEDB203 – SVETB303
!
!
3
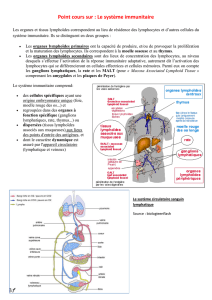
4 Le système immunitaire
4.1 Introduction
Le système immunitaire est un des moyens mis en œuvre par l’organisme pour
se défendre contre les pathogènes et les corps étrangers. Il comprend des cellules
immunitaires spécialisées dans la reconnaissance du « non-soi » et des organes où se
déroulent les étapes essentielles de l’activation des cellules immunitaires.
Pour se protéger contre les agressions
extérieures, l’organisme met en place une
triple protection :
- des barrières physico-chimiques
ex : barrière cutanéo-muqueuse au
niveau de la peau, au niveau du tube
digestif, sécrétions muqueuses au
niveau respiratoire, environnement
acide au niveau du vagin …
- la réaction inflammatoire aiguë
- la réponse immunitaire
La réaction inflammatoire est un procédé non spécifique qui se met en place dès
qu’une brèche du système de protection ou qu’une lésion apparait. Elle se déroule
toujours de la même façon quel que soit l’agresseur. La réponse immunitaire quant à
elle se subdivise en une réponse dite naturelle/innée et une réponse dite
acquise/spécifique. La réponse immunitaire se déroule la plupart du temps en deux
phases, la réponse naturelle précédant toujours la réponse acquise.
L’immunité naturelle ou innée est responsable de la protection initiale contre
les infections. Rapidement mise en place, elle reconnaît des motifs consensus à la
surface des intrus (bactéries, virus). Le système immunitaire inné réagit
habituellement de la même manière lors de contacts répétés avec un microbe tandis
que le système immunitaire adaptatif répond plus efficacement à chaque rencontre
successive.
L’immunité acquise ou adaptative se met en œuvre après l’immunité innée,
lorsqu’un individu est exposé à un agent pathogène infectieux. L’immunité acquise ou
adaptative met en œuvre une défense plus spécialisée, plus efficace mais aussi plus
lente. Ce mode d’immunité requiert l’expansion et la différenciation de lymphocytes
spécifiques au pathogène en présence. Les lymphocytes B et T ainsi que les cytokines
sont directement impliquées dans la genèse d’une réponse immune adaptative. Pour
que cette réponse immune se réalise, l’immunité acquise se fonde sur des mécanismes
effecteurs assurés par des cellules et des molécules solubles : les cellules
présentatrices d’antigènes (dont les macrophages et les cellules dendritiques), les
lymphocytes B et T, les anticorps et les cytokines.
Sur le plan phylogénétique, l’immunité innée est plus ancienne (on la retrouve
et a été caractérisé chez la mouche Drosophile – D. melanogaster); évolutivement
parlant, le système immunitaire adaptatif s’est développé plus tard.
Ce chapitre sera consacré à décrire les principaux rôles du système immunitaire
ainsi que les cellules effectrices du système immunitaire. Ces notions seront
approfondies dans le cours d’Immunologie. Une attention toute particulière sera
L’immunité est l’ensemble des
mécanismes biologiques permettant à
un organisme (i) de reconnaître et de
tolérer le « SOI » et (ii) de reconnaître
et rejeter le « non-soi » (substances
étrangères, agents infectieux, ses
propres constituants altérés…). Le
système immunitaire est un ensemble
de cellules, d’organes et de molécules
disséminés dans l’organisme,
constituant le tissu lymphoïde.

Système immunitaire
Version du 04/03/2015
MMEDB203 – SVETB303
!
!
4
portée sur les organes impliqués dans la surveillance immunitaire ou l’initiation d’une
réponse immune ; les organes lymphoïdes.
4.2 Les cellules et composants du système immunitaire
4.2.1 Le système immunitaire inné
4.2.1.1 Organisation et types cellulaires
Tous les organismes multicellulaires possèdent des mécanismes intrinsèques de
défense contre les infections et des mécanismes pour se débarrasser des cellules
endommagées ou nécrotiques ; ils constituent l’immunité innée.
La 1ère ligne de défense de cette immunité est la barrière épithéliale ainsi que les
cellules spécialisées associées aux épithéliums et des molécules antibactériennes
naturellement présentes dans les épithéliums. Ces composants unissent leurs efforts
dans le but de bloquer la pénétration initiale d’éventuels pathogènes. Si un microbe
réussit à effracter la barrière épithéliale, il se fait attaquer par une population de
lymphocytes particuliers, appelés cellules tueuses naturelles (natural killer cells), par
les polymorphonucléaires et les macrophages résidents du derme et par les protéines
plasmatiques du système du complément. L’effraction de la barrière épithéliale est la
plupart du temps accompagnée d’une réaction inflammatoire favorisant le recrutement
de cellules immunitaires à partir du compartiment sanguin1 (cf notions de diapédèse et
chimiotactisme des leucocytes abordés dans le chapitre sur le Sang). La description de
l’inflammation sortant du cadre d’un cours d’histologie, celle-ci sera décrite au cours
d’Immunologie.
Ce premier système de défense « rudimentaire » a la propriété d’être rapidement
activé et de reconnaitre un certain range de pathogènes. En outre, il va stimuler les
réponses immunitaires adaptatives, qui seront plus efficaces contre les pathogènes
ayant échappé au système de défense inné. Par exemple les macrophages résidents de
la peau appelés cellules de Langerhans, disséminées dans les couches épidermiques
sont capables de phagocyter les micro-organismes, les dégrader en peptides
antigéniques, migrer vers les ganglions lymphatiques et activer la réponse
immunitaire spécifique par présentation des antigènes aux lymphocytes T.
L’immunité innée est le plus simple mécanisme de défense, ne requiert pas
d’exposition préalable à un agent pathogène et se déclenche rapidement.
Parmi les types cellulaires participant aux défenses immunitaires non
spécifiques, citons essentiellement les lymphocytes intraépithéliaux (dont les
lymphocytes T γδ et les lymphocytes NKT), les lymphocytes NK, les
polymorphonucléaires (neutrophiles, éosinophiles, basophiles), les mastocytes, les
macrophages et les cellules dendritiques.
Les deux types de phagocytes circulants, les neutrophiles et les monocytes, sont
des cellules sanguines rapidement recrutées au niveau du site d’infection, où ils
!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!
1 Pour rappel, en réaction à une infection, un pool médullaire de polymorphonucléaires neutrophiles
peut être mobilisé et la production de neutrophiles à partir de leurs précurseurs médullaires peut être
boostée par l’intermédiaire de cytokines comme l’IL-1 ou le GM-CSF.

Système immunitaire
Version du 04/03/2015
MMEDB203 – SVETB303
!
!
5
reconnaissent et ingèrent les microbes afin de les détruire dans leur phagolysosome.
Ces cellules ainsi que leurs propriétés ont été précédemment abordées.
Les polymorphonucléaires neutrophiles, chez l’Homme, sont les leucocytes les plus
nombreux dans le sang. En réaction à une infection, leur nombre croît très rapidement
dans le sang, recrutés depuis le pool médullaire. Ils sont le premier type cellulaire à
répondre vis-à-vis des infections bactériennes et fongiques et sont les cellules
prédominantes en cas d’inflammation aiguë. A noter qu’ils sont aussi recrutés dans les
lésions tissulaires en absence d’infection, où ils sont responsables de la clearance des
débris et tissus morts (par exemple après un choc traumatique). Les neutrophiles ne
vivent que quelques heures dans les tissus et meurent rapidement après phagocytose
(cf le pus). Ils sont les premiers sur site mais n’assurent pas une défense prolongée.
Les monocytes accomplissent aussi un rôle de phagocyte dans le sang et les tissus.
Un monocyte qui quitte le compartiment vasculaire et pénètre les tissus se différencie
en macrophage, qui contrairement au neutrophile, peut perdurer longtemps dans les
tissus. Leur rôle est d’ingérer et de détruire les microbes, éliminer les tissus morts et
produire des cytokines qui déclenchent et régulent l’inflammation.
Les cellules dendritiques, une fois au contact des microbes, produisent de
nombreuses cytokines qui initient l’inflammation et la réponse immunitaire
adaptative. Elles constituent un pont fondamental entre immunité innée et immunité
adaptative (voir figure ci-dessous). Ce sont LES cellules présentatrices d’antigènes
par excellence. Elles seront abordées plus en détail lors du paragraphe consacré aux
interactions cellules dendritiques et lymphocytes, dans l’immunité acquise.
Les mastocytes sont retrouvés en nombre plus important dans la peau et les
muqueuses (digestive, respiratoire). Ils contiennent des granules (voir chapitre sur le
Sang) riche en amines vaso-actives, telles l’histamine, qui provoquent une
vasodilatation et une augmentation de la perméabilité capillaire, mais aussi des
enzymes protéolytiques efficaces contre des bactéries ou des toxines. Ils participent à
l’inflammation par sécrétion de TNF ou de prostaglandines. Ils constituent un
mécanisme de défense contre les parasites extracellulaires de type helminthes et sont
impliqués dans les états allergiques (hypersensibilité).
Les cellules NK ou lymphocytes NK2. Ces cellules tueuses naturelles appartiennent
à la classe des lymphocytes. Elles reconnaissent « naturellement » les cellules
infectées par un pathogène intracellulaire (ex : virus), des cellules tumorales ou des
cellules stressées et répondent en tuant ces cellules. Les lymphocytes NK ont une
morphologie atypique sur les frottis de sang : de plus grande taille (entre 9 et 15 µm)
que les lymphocytes T et B, leur cytoplasme contient des granulations azurophiles. Ils
sont présents dans le sang et la rate. Ces cellules possèdent des récepteurs à
l’interleukine-2 (IL-2R), par laquelle elles sont activées pour tuer des cellules
anormales comme les cellules tumorales ou celles infectées par un virus ; ce sont donc
des cellules tueuses (« tueuses naturelles »). Ces cellules peuvent être
immunophénotypées au moyen d’anticorps dirigés contre le CD56 ou le NKG2D3.
Leur mécanisme cytotoxique repose sur la libération de leurs granules cytotoxiques
!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!
2 Attention, ces cellules diffèrent des lymphocytes NKT.
3 Elles n’expriment pas le CD3.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
1
/
34
100%