Rééducation Orthophonique : Cancers et Traumatismes de la Face
Telechargé par
Angel Gómez

c
i
a
i
t
e
m
e
t
ê
t
e
e
t
c
o
u
,
a
r
t
i
c
u
l
t
i
o
n
s
,
r
o
-
f
a
c
i
a
l
e
,
p
h
i
r
u
r
g
i
e
f
a
c
i
c
o
n
s
t
r
u
c
t
i
o
r
f
a
c
e
,
t
r
a
n
f
o
u
r
i
r
e
t
e
m
p
a
i
e
m
e
n
t
p
a
l
l
o
b
a
l
e
,
m
m
p
t
r
a
u
m
a
t
i
s
m
e
d
e
l
a
f
a
c
e
,
f
o
n
c
t
i
o
n
o
r
o
-
f
a
c
i
a
l
e
s
,
e
x
a
m
e
n
s
c
l
i
n
i
q
u
e
t
r
a
i
t
e
m
e
n
t
,
s
é
q
u
e
l
l
e
s
f
o
n
c
t
i
o
n
n
e
l
-
l
e
s
,
t
ê
t
e
e
t
c
o
u
,
l
a
m
p
e
a
u
x
,
s
é
q
u
e
l
l
e
s
,
a
r
t
i
c
u
l
a
t
i
o
n
,
d
é
g
l
u
t
i
t
i
o
r
é
é
d
u
c
a
t
i
o
n
o
r
o
-
f
a
c
i
a
l
e
,
p
a
r
a
l
y
s
i
f
a
c
i
a
l
e
,
c
h
i
r
u
r
g
i
e
m
a
k
i
l
l
o
f
a
c
i
a
l
e
r
e
c
o
n
s
t
r
u
c
t
i
v
e
s
,
é
l
e
c
t
r
o
m
y
o
g
r
a
p
h
i
d
e
s
u
r
f
a
c
e
,
t
r
a
n
s
f
e
r
t
m
u
s
c
u
l
a
i
r
e
s
o
u
r
i
r
e
t
e
m
p
o
r
a
l
,
p
l
a
s
t
i
c
i
t
é
c
é
r
é
-
b
r
a
l
e
,
t
r
a
i
e
m
e
n
t
p
a
l
l
i
a
t
i
f
,
s
t
r
a
t
é
g
i
g
l
o
b
a
l
e
,
m
y
o
p
l
a
s
t
i
e
d
’
a
l
l
o
n
g
e
m
e
n
d
u
t
e
m
p
o
r
a
l
,
t
r
a
i
t
e
m
e
n
t
d
’
u
n
c
ô
t
é
Fédération Nationale des Orthophonistes
40
e
Année
Juin 2
002
Trimestriel
N° 210
Fondatrice : Suzanne BOREL-MAISONNY
Rééducation
Orthophonique
Rencontres
Données actuelles
Examens et interventions
Perspectives
Cancers et traumatismes
de la face

Revue éditée par la Fédération
Nationale des Orthophonistes
Rédaction - Administration :
2, rue des Deux-Gares, 75010 PA
RI
S
—
Tél. : 01 40 34 62 65
—
—
F a
x
: 01 40 37 41 42
—
e-mail : [email protected]
Membres fondateurs du comité de lecture :
Pr
ALLIERES
•
A.
A
P
P
AIX
•
S.
BOREL-MAISONNY
G.
DECR
OIX
• R. DIATKINE • H. D
U
C
H
Ê
N E
M. DUG
AS • J.
FA
VEZ-BO
UTON
NIER • J. GE
RAUD
R. GRIMAUD
• L.
HUSSON •
Cl. K
OHLER • C
l. LAUN
AY
F
.
LHERMITTE
• L. MICHA
U X • P
. P E
TIT
G
. P
O
RTM
ANN
• M.
PORT
MANN • B.
VA
L L A N
C
I E N .
Impression : TORI
11, rue Dubrunfaut, 75012 Paris
Téléphone : 01 43 46 92 92
Comité scientifique
Alin
e d’
ALB
OY
Dr Guy CORNUT
Ghislaine COUTURE
Dominique CRUNELLE
Pierre FERRAND
Lya GACHES
Olivier HERAL
Jany LAMBERT
Frédéric MARTIN
Alain M
ENIS
SIE
R
Pr Marie-Christine MOUREN-SIMEONI
Bernard ROUBEAU
Anne
-Marie SIMON
Monique TOUZIN
Rédacteur en chef
Jacques ROUSTIT
Secrétariat de rédaction
Marie-Dominique LASSERRE
Abonnements
Emilia BENHAMZA
Revue créée par l’A.R.P.L.O.E.V.
Paris
Directeur de la publication : le Président de la F.N.O. :
Jacques ROUSTIT
Ab
onnem ent no rma
l
:
84
euro
s
A
bonnem
en
t ré dui t :
61
eu ro
s
réservé aux adhérents de la F.N.O., de
l ’
A
. R . P. L . O . E .
V
. ou d’un
e
associ
ation
e
u ro
pée
nn
e
me mb
re
du
C.P.
L .
O
. L .
Abon
nement
étudi
ant :
35
euro s
Ab
onnemen
t
étudia
nt
étrange
r
:
40
euros
réservé aux étudiants en orthophonie
Abonnem
ent
étrang
er : 96
euro
s
V
en
t
e
a
u n um é ro : 26 eu
r
o s
Commissio
n paritaire :
61699

1
CANCERS ET TRAUMATISMES
DE LA FACE
S
omma
i
re
J
u
i
n
2
0
0
2
N
°
2
1
0
Rééducation Orthophonique, 2, rue des deux gares, 75010 Paris
Ce numéro a été
dirigé par Ghislaine Couture
et Frédéric Martin, orthophonistes
Ghislaine Couture, orthophoniste, Champigny-sur-Marne
3
« A la reconquête de mon visage »,
Témoignage d’Yvette B.
5
Témoignage
, Isabelle Eyoum, orthophoniste, Nogent-sur-Marne
1. Les traumatismes de la face - Conduite à tenir
et séquelles fonctionnelles
9
Stéphane Hans, ORL, Paris
2. Les lésions inflammatoires pseudo-tumorales de la cavité buccale
25
François Cheilian,
dentiste, Champigny-sur-Marne
3. Séquelles des lambeaux de reconstruction à la face.
27
Comparaison des techniques de réparation dans les résultats phonétiques
en particulier
Dr Guy Marti, chirurgien maxillo-facial, Melun

2
1. Myoplastie d’allongement du muscle temporal
et traitement de la paralysie faciale 121
Daniel Labbé, chirurgien plasticien, E. Soubeyrand, chirurgien, Caen
2. Le
biofeedback électromyographique appliqué aux fonctions oro-faciales
129
Frédéric Martin, Sylvie Bellème, Sophie Léon,
orthophonistes, Paris
139
1. Etude de cas 43
Frédéric Martin, orthophoniste, Paris
2. V3M - Un outil de transmission didactique au
service
de la rééducation
oro-faciale
49
Francis Clouteau, kinésithérapeute, La Chapelle la Reine
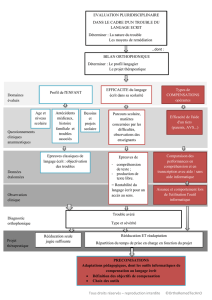
3. Bilan orthophonique – points de repères
57
Ghislaine Couture, orthophoniste, Champigny-sur-Marne
4. Evaluation de l’articulation et de la déglutition
après anastomose hypoglosso-faciale
63
Peggy Gatignol, Frédéric Tankere, Isabelle Bernat, Frédéric Martin, orthophonistes,
Jacques Soudant, Georges Lamas, ORL, Paris
5. L’électromyographie de la face 77
Hélène Le Simple, orthophoniste, Le
Plessis-T
révise
6. Kinésithérapie
et troubles des
A.T
.M.
85
Jean-Michel Hugly, stomatologue, Paris
7. Utilisation des gouttières thermoformées dans les pathologies articulaires
des A.T
.M. - Une approche
non invasive
93
Jean-Michel Hugly, stomatologue, Paris
8. Le sourire temporal
103
Marie-Pascale Lambert-Prou, orthophoniste, Caen

3
Rééducation Orthophonique - N° 210 - Juin 2002
Ghislaine COUTURE
Orthophoniste
5, rue du lieutenant Ohresser
94500
Champigny-sur
-Marne
Cancers et traumatismes de la face
Beaucoup de professionnels de la santé sont concernés par ces patholo-
gies souvent complexes. Trop peu d’orthophonistes entreprennent ces rééduca-
tions. Pourtant notre champ de compétences s’élargit. Les
stimulations des fonc-
tions oro - faciales sont re c o n nues. Les
techniques
utilisées sont
v
a riées
et
s’intriquen
t parfois les
unes aux autres
comme le décrivent les différents auteurs
de ce numéro.
Les séquell
es
physiques
sont souvent
importante
s, certa
ins
pat
i e
n
t s
n’osent plus sortir, les familles ne
veulent plus prendre leur r
epas en présence du
malade présentant une gas t ro st o m ie. Un soutien psycho
l
ogique est souve
n
t
nécessaire.
Nous n’avons pu aborder toutes les pathologies. Le rôle des infirmières et
des psychologues est aussi primordial durant la phase d’hospitalisation et de
rééducation.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
 63
63
 64
64
 65
65
 66
66
 67
67
 68
68
 69
69
 70
70
 71
71
 72
72
 73
73
 74
74
 75
75
 76
76
 77
77
 78
78
 79
79
 80
80
 81
81
 82
82
 83
83
 84
84
 85
85
 86
86
 87
87
 88
88
 89
89
 90
90
 91
91
 92
92
 93
93
 94
94
 95
95
 96
96
 97
97
 98
98
 99
99
 100
100
 101
101
 102
102
 103
103
 104
104
 105
105
 106
106
 107
107
 108
108
 109
109
 110
110
 111
111
 112
112
 113
113
 114
114
 115
115
 116
116
 117
117
 118
118
 119
119
 120
120
 121
121
 122
122
 123
123
 124
124
 125
125
 126
126
 127
127
 128
128
 129
129
 130
130
 131
131
 132
132
 133
133
 134
134
 135
135
 136
136
 137
137
 138
138
 139
139
 140
140
 141
141
 142
142
 143
143
 144
144
 145
145
 146
146
 147
147
1
/
147
100%