1
UNIVERSITE BADJI Mokhtar - ANNABA
FACULTE DE MEDECINE
DEPARTEMENTDE MEDECINE DENTAIRE
SERVICE DE PARODONTOLOGIE
M.ZAGHEZ
https://zaghez.gnomio.com/
Polycopie de Parodontologie
2èmeAnnée
LA MUQUEUSE GINGIVALE
(ANATOMIE, HISTOLOGIE, PHYSIOLOGIE)
1. INTRODUCTION :
2. DEFINITION
3. EMBRYOLOGIE& HISTOGENESE
4. ANATOMIE
4.1- Différents zones de la gencive
4.1.1-Gencive marginale
4.1.2-Gencive attachée
4.1.3-Gencive papillaire (interdentaire)
4.2- Sillon gingivo-dentaire
4.3- Caractéristiques cliniques de la gencive:
4.3.1-La couleur
4.3.2-Aspect (Texture)
4.3.3-Contour.
4.3.4-Consistance
4.3.5-Hauteur de gencive attaché
5 - HISTOLOGIE :
5.1- Epithélium
5.2 Membrane basale
5.3 Tissu conjonctif
6. VASCULARISATION ET INNERVATION :
6.1 Vascularisation
6.2 Innervation :
6.3 Drainage lymphatique :
8. MODIFICATIONS PATHOLOGIQUES DE LA GENCIVE
9-CONCLUSION
AnnéeUniversitaire:2021‐2022

2
LA MUQUEUSE GINGIVALE
(ANATOMIE, HISTOLOGIE, PHYSIOLOGIE)
1. INTRODUCTION :
Les cavités de l’organisme qui communique avec le milieu extérieur sont bordées
par des muqueuses, et la cavité buccale est donc, elle aussi, bordée par une muqueuse
dite buccale. Cette muqueuse comprend :
La muqueuse masticatoire : (gencive et fibromuqueuse palatine) : c’est un
tissu mou fermement solidarisé à l’os sous-jacent et recouvert d’épithélium
kératinisé ou parakératinisé. Ce tissu doit être capable de supporter les forces
de frottement de la nourriture lors de la mastication et de la déglutition.
La muqueuse de recouvrement (bordante ou muqueuse mobile) : elle
comprend les tissus buccaux solidarisés de façon lâche aux structures sous-
jacentes et recouverts d’épithélium non-kératinisé. (muqueuses labiales et
juguales, planché de la bouche, face inférieure de la langue, palais mou, luette
et muqueuse alvéolaire).
La muqueuse spécialisée : c’est le tissu de recouvrement de la surface dorsale
de la langue qui est adapté pour l’accommodation de la gustation. Comprend
également les bourgeons gustatifs.
2. DEFINITION
La gencive ou muqueuse gingivale est la zone de muqueuse orale qui entoure
la région cervicale des dents et recouvre une partie des corticales des procès
alvéolaires. Elle constitue le parodonte superficiel.Son rôle est de fournir un
attachement épithélial organique aux dents ainsi que de recouvrir la partie coronaire
de l’os alvéolaire.
3. EMBRYOLOGIE& HISTOGENESE
La gencive est formée à partir de l’expansion épithéliale du mur plongeant,
dont les cellules de la partie centrale se vacuolisent et dégénèrent, séparant les
versants gingivaux et labiaux. Lorsque l’os alvéolaire parvient au voisinage du versant
interne, une liaison ferme s’établit entre le conjonctif sous-épithélial et le tissu osseux,
déterminant la zone qui formera plus tard la gencive attachée.
Schématiquement, dans la suite du développement, au cours de
l’approfondissement du vestibule par la croissance des procès alvéolaires, cette
gencive sera entraînée par l’os sous-jacent, tandis que la muqueuse buccale subit un
glissement sur la gencive osseuse.
4. ANATOMIE
4.1- Différents zones de la gencive : On peut diviser la gencive en trois zones
adjacentes :
Gencive marginale (libre ou non attachée).

3
Gencive attachée (fermement solidarisée à la dent et à l’os sous-
jacent).
Gencive interdentaire (située entre les dents adjacentes).
4.1.1-Gencive marginale : C’est la partie la plus coronaire dela gencive. Elle
n’adhère pas à la dent et forme la paroi tissulaire molle du sillon gingival ou
sulcus (espace peu profond entre la gencive marginale et la dent). En direction
coronaire, elle se termine par le bord gingival libre au contour festonné. En
direction apicale, elle s’étend jusqu’au sillon gingival libre de la gencive
attachée.
4.1.2-Gencive attachée : La gencive attachée (G.A) est la prolongation de la
gencive marginale. Elle est ferme, élastique et intimement attachée au cément
et à l’os alvéolaire sous-jacent. Elle s’étend, du côté vestibulaire, jusqu’à la
muqueuse alvéolaire, relativement lâche et mobile, dont elle est séparée par la
ligne muco-gingivale (jonction muco-gingivale), du côté lingual mandibulaire,
jusqu’à la muqueuse qui borde le sillon sub-lingual. Du côté palatin, elle se
joint imperceptiblement à la muqueuse palatine. Sa hauteur est variable d’une
région de la bouche à l’autre.
4.1.3-Gencive papillaire (interdentaire) : La papille interdentaire est la partie
de la gencive située dans l’espace interproximal crée par les dents adjacentes
en contact. Sa forme est généralement triangulaire. Dans le sens vestibulo-
lingual, elle se termine vers la couronne par deux crêtes de tissu vestibulaire et
linguale distinctes reliées par une dépression appelée col gingival.
4.2- Sillon gingivo-dentaire
Le sulcus ou sillon gingivo-dentaire forme une collerette profonde de 0,5 à 3
mm, avec une moyenne de 1,8 mm chez le sujet sain. C’est une fine dépression située
tout autour de la dent et limitée d’une part par la surface dentaire et d’autre part par le
revêtement épithélial interne de la gencive marginale.
4.3- Caractéristiques cliniques de la gencive:
4.3.1-La couleur : La gencive cliniquement saine est de couleur rose corail.
Cette couleur dépend de l’épaisseur de son épithélium, du degré de
kératinisation de sa surface, de la concentration et de l’état des vaisseaux sub-
épithéliaux et de la pigmentation raciale éventuelle (pigmentation brune de la
mélanine). La couleur de la gencive la différencie de la muqueuse alvéolaire qui
lui est continue et dont la couleur est rouge.
4.3.2-Aspect (Texture) : La surface vestibulaire de la G.A (cliniquement saine)
présente fréquemment un aspect « piqueté » en peau d’orange. Ce piqueté est
principalement localisé dans la région sub-papillaire de la G.A mais il peut
s’étendre au niveau de la gencive papillaire (il n’est rencontré que sur la face
vestibulaire. Ce piqueté serait dû à l'insertion de bouquets de fibres de collagène
qui structurent les crêtes de la lamina propria (le tissu conjonctif superficiel) et
vient tendre l'épithélium, ce qui provoque des microdépressions sur la face
externe de la gencive. En cas d'altération du collagène sous l'effet d'enzymes
protéolytiques spécifiques (collagénase et autres), ce piqueté disparaîtrait.
4.3.3-Contour : Il varie en fonction de la forme des dents, de leur alignement,
de la taille des embrasures inter-dentaires, de la position et de la dimension du

4
point decontact. Le rebord marginal de la gencive est mince, effilé ou
légèrement incliné coronairement vers la surface dentaire. Il est festonné dans le
sens mésio-distal, en relation avec l’anatomie de la jonction émail-cément.
4.3.4-Consistance : La gencive est ferme et fermement attachée à l’os
alvéolaire. Les fibres de collagène nombreuses dans la lamina-propria et leur
adhésion au périoste explique cette fermeté.
4.3.5-Hauteur de gencive attachée : la hauteur de la gencive adhérente varie
d’un individu à l’autre et chez un même individu, d’un secteur à l’autre de
l’arcade dentaire.
Surfaces vestibulaires : elle peut atteindre 9 mm dans le secteur
prémolaire et canin. Elle est en général plus importante au niveau
maxillaire qu’au niveau mandibulaire.
Surfaces linguales : la hauteur de la gencive attachée est particulièrement
réduite dans le secteur incisif mandibulaire (1 à 2 mm) et plus important
dans le secteur molaire (4 à 8 mm).
5 - HISTOLOGIE :
La muqueuse gingivale est composée d’un épithélium stratifié et d’un
tissu conjonctif (fig.1).
Figure 1 : Coupe longitudinale schématique de la zone dento-
gingivale d’une dent saine et de son parodonte

5
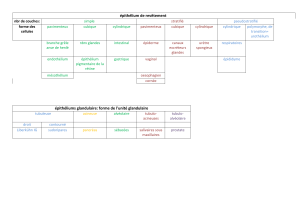
5.1- Epithélium : la muqueuse gingivale comporte trois épithéliums différents qui
sont contigus :
l’épithélium oral gingival
l’épithélium oral sulculaireépithélium sulculaire.
l’épithélium jonctionnel
L’épithélium oral gingival : est un épithélium pluristratifié
kératinisé d'une épaisseur moyenne de 250m comporte quatre
couches de cellulesqui se multiplient et passent par des transitions les
conduisant vers une différenciation terminale, puis vers la formation
de squames qui s'éliminent au fur et à mesure du renouvellement des
populations cellulaires(Fig.2). Les couches les plus profondes sont de
forme cubique (cellules basales) et constituent la couche basale. La
deuxième couche de cellules ou couche épineuse (stratum spinosum )
est formée de cellules polygonales. La couche suivante comporte des
cellules aplaties à granulations kératohyalines basophiles
proéminentes dans le cytoplasme. C’est la couche granuleuse
(stratum granulosum). La couche la plus superficielle ou couche
cornée qui peut être kératinisée, para-kératinisée ou les deux à la fois.
Les cellules épithéliales sont reliées les unes aux autres par
des structures appelées desmosomes, des jonctions serrées et une
substance interstitielle.
L'épithélium gingival est constitué en majorité (90 %) de
kératinocytes.Des cellules non kératinocytes constituant 10 % de
lapopulation des cellules de l'épithélium. Il s'agit: des cellules de
Langerhans, des cellules de Merkel des mélanocytes
L’épithélium oral sulculaireou épithélium sulculaire :L'épithélium
de la face externe s'invagine au niveau du collet des dents et forme un
manchon d'environ 2 mm de hauteur qui adhère à l'émail des dents au
niveau de l'épithélium de jonction. Ce versant interne de la gencive
marginale (sulcus) fait déjà partie du parodonte, et comprend un
épithélium sulculaire et un épithélium de jonction. La jonction
épithélio/conjonctive est linéaire sur le versant de l'épithélium
sulculaire
L’épithélium jonctionnel (EJ): L’épithélium de jonction s'attache sur
les surfaces dentaires (émail ou cément selon l'âge ou le degré de
récession gingivale) par une attache épithéliale. Cette attache
épithéliale se poursuit par une attache conjonctive constituée par du
conjonctif supracrestal et par le ligament alvéolo-dentaire.
L’épithélium de jonction n'est pas kératinisé et se compose de
cellules basales et suprabasales. Au niveau du fond du sulcus,
l'épithélium de jonction comprend 15 à 30 cellules, tandis qu'au
niveau apical on trouve de 1 à 3 cellules. Les cellules de l'épithélium
de jonction synthétisent une membrane basale particulière permettant
l'adhésion de cet épithélium sur les surfaces dentaires. Des hémi-
desmosomes contribuent à cette attache.
 6
6
 7
7
 8
8
1
/
8
100%