Rapport Nutrition Infantile & Malnutrition : Centre de Santé Niger
Telechargé par
Moussa Amadou

HP
i
Table des matières
DEDICAS ............................................................................................................................................................... ii
REMERCIEMENTS ........................................................................................................................................... iii
SIGLES ET ABREVIATIONS ........................................................................................................................... iv
I. INTRODUCTION GENERALE ................................................................................................................. 1
II. PRESENTATION DE LA STRUCTURE D’ACCUIEL ...................................................................... 3
1. Historique ................................................................................................................................................. 3
2. Infrastructure du CSI .............................................................................................................................. 3
3. Ressources humaines ............................................................................................................................... 3
4. Ressources matérielles ............................................................................................................................. 4
5. Mission du CSI ......................................................................................................................................... 5
6. Fonctionnement du CSI ........................................................................................................................... 5
7. Organisation du CSI de Yantala Haut ................................................................................................... 6
III. ACTIVITES REALISEES ...................................................................................................................... 7
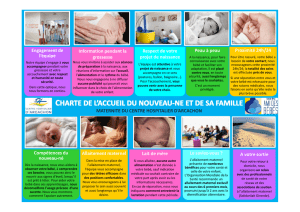
1. Suivi-promotion régulier de la croissance de nourrisson ..................................................................... 7
2. Consultation Nourrisson.......................................................................................................................... 7
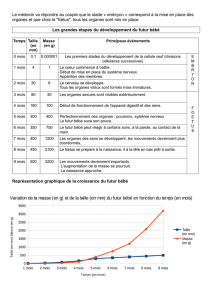
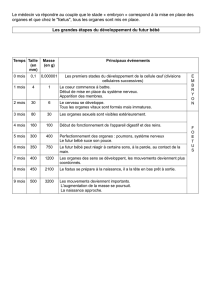
3. Surveillance de la croissance des enfants ............................................................................................... 8
4. Importance de l’allaitement maternel et les conduites à tenir pour sa réussite .................................. 9
4.1. L’allaitement maternel exclusif avant six mois ............................................................................. 9
4.2. Position pour l’allaitement maternel ............................................................................................. 9
4.3. Situations courantes qui peuvent affecter l’allaitement maternel ............................................. 10
4.4. Alimentation interactive et pratique de soin ............................................................................... 10
4.5. Bébé qui refuse de prendre le sein ............................................................................................... 11
4.6. Bébé qui pleure beaucoup ............................................................................................................. 12
4.7. Alimentation de la mère pendant l’allaitement .......................................................................... 12
4.8. Technique de préparations culinaires ......................................................................................... 13
4.9. Mode de préparation de la bouillie .............................................................................................. 14
4.9.1. Mode de préparation de la purée de haricot ............................................................................... 14
4.9.2. Mode de préparation de la purée de légumes ............................................................................. 15
5. Malnutrition modérée et sévère sans complication ............................................................................. 15
5.1. Dépistage de cas de la malnutrition modérée .............................................................................. 16
5.2. Dépistage de cas de la malnutrition aigues sévère sans complication ....................................... 16
5.3. Critères de passage du CRENAS au CRENI .............................................................................. 17
5.4. Les conditions permettant une personne d’être en prise en charge thérapeutique ................. 18
5.5. Référer les cas de malnutrition sévère avec complication.......................................................... 18
6. Test de l’appétit ...................................................................................................................................... 18
6.1. Pourquoi faire un test de l’appétit ? ............................................................................................ 18
6.2. Comment faire le test de l’appétit ? ............................................................................................. 18
6.3. Résultats du test de l’appétit ........................................................................................................ 19
IV. CONCLUSION GENERALE ............................................................................................................... 20
BIBLIOGRAPHIE .............................................................................................................................................. 21

HP
ii
DEDICAS
Je dédie ce document :
A mes parents pour leur soutien moral, affectif, financier et matériel en toutes circonstances
A mes frères et sœurs, mes oncles et tantes, ainsi qu’à toute la famille qui m’ont
accompagné pour l’élaboration et la réussite de ce travail.
A mes amis (es) qui m’ont soutenu et encouragé pendant les moments difficiles tout
au long de ce travail.

HP
iii
REMERCIEMENTS
Tout d’abord je remercie ALLAH le tout miséricordieux qui m’a permis de commencer ce stage et de
le finir dans la paix.
Je remercie mon père Adamou Kirgni et ma mère Fati Alzouma, qui m’ont inscrit à l’école
Je remercie également Dari Adamou qui m’a accompagné durant toutes mes études et surtout au
moment de ce stage ; je tiens à remercier aussi toute la famille Kirgni.
Mes remerciements vont particulièrement :
Au médecin chef du district sanitaire ;
Au Major du CSI Yantala-haut Mme Boukari Hassia qui a mis à notre disposition tous les moyens
nécessaires ;
A Mme Inoussa Salamatou assistant social ;
A Mme Ali Fati infirmière ;
A tous les personnels du CSI Yantala-haut pour leur soutien combien de fois noble et du sage conseil
qu’ils ont prodigué durant ce stage ;
Mes sincères remerciements à tous ceux qui ont contribué de prêt ou de loin pour la réussite de ce
document.

HP
iv
SIGLES ET ABREVIATIONS
IUT : Institut Universitaire de Technologie
ATPE : Aliment Thérapeutique Prêt à l’Emploi
PEV : Programme Elargi de Vaccination
CN : Consultation Nourrisson
CPN : Consultation Prénatal
CRENAM : Centre de Récupération Nutritionnelle Ambulatoire pour les malnutris Modérés
CRENAS : Centre de Récupération Nutritionnelle Ambulatoire pour les malnutris Sévères
CRENI : Centre de Récupération Nutritionnelle Intensif
CSB: Corn Soya Blend
CSI : Centre de Santé Intégré
MAM : Malnutrition Aiguë Modérée
MAS : Malnutrition Aiguë Sévère
P/T : Poids/Taille
PB : Périmètre Brachial
PEC : Prise En Charge
PF: Planning Familial
SF: Sage-Femme
CCC : Communication pour un Changement de Comportement
SPC : Suivi-Promotion de la Croissance

HP
1
I. INTRODUCTION GENERALE
Le Niger pays sahélien caractérisé par un climat essentiellement très chaud et sec. Il est le
plus vaste de l’Afrique occidentale et s’entend sur une superficie de 1267000 km² avec une
population estimée de plus 20millions d’abutant en 2016 et n’arrivant pas à couvrir son
autosuffisance alimentaire, l’insécurité alimentaire et la malnutrition. Face à cette situation le
gouvernement du Niger a mis en œuvre des stratégies visant à lutter efficacement contre
l’insécurité alimentaire qui est la conséquence d’une malnutrition chronique. Ainsi pour
atteindre cette même vision, le gouvernement nigérien avait pris l’engagement de la création
de quatre nouvelles Universités dont celle de l’Université de Tillaberi qui fut créée par la loi
N°2014 du 19 Aout 2014 afin d’appuyer la lutte contre l’insécurité alimentaire,
l’augmentation des revenus agricoles et l’atteinte de l’autosuffisance alimentaire tout en
mettant fin à la malnutrition. Dans cette même logique, une formation professionnelle des
étudiants en deuxième années de DUT2 en Nutrition Humaine de l’Institut Universitaire de
Technologie Agroalimentaire et Nutritionnel (IUT) de l’Université Boubacar Bâ de Tillaberi
exige à ces derniers un stage de deux mois (2). Ainsi se justifie le présent rapport de stage qui
le résultat d’un travail consacré pour une période allant du 12 Juin au 12 Août 2019, afin de
mettre en pratique les connaissances théoriques acquises.
Les nourrissons et les jeunes enfants ont tous droit à une bonne nutrition conformément aux
dispositions de la convention des Nations Unies relative aux droit de l’enfant. La dénutrition
intervient pour quarante-cinq pour cent dans la charge de morbidité enregistrée chez les
enfants de moins de cinq ans. Plus 820.000 vies d’enfants de moins de cinq ans pourraient
être sauvées chaque année si tous les enfants de 0-23mois étaient nourris au sein de manière
optimale (OMS, février 2018). En effet, pour améliorer le développement de l’enfant et
réduire le coût de la santé, il est utile pour nous durant ce travail de sensibiliser voire former
les femmes ayant des enfants de 0-2 ans sur les bienfaits du lait maternel. Le lait maternel
produit par la mère d’un bébé est parfaitement adapté à son âge, et changera au fur et mesure
que le bébé se développe ; le lait d’un bébé prématuré contient plus de protéines et de graisses
que le lait produit pour le nouveau-né. Au regard de tout cela, comment à travers les objectifs
fixés ci-dessous peut-on amener les femmes à améliorer la croissance des leurs enfants de 0-2
ans ? À terme nous avons effectués avec succès la consultation de nourrisson et la prise en
charge des enfants en état de la malnutrition aiguë modérée et sévère sans complication au
niveau du CRENAM-CRENAS dans le Centre de Santé Intégré (CSI) de YANTALA-HAUT.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
1
/
25
100%