Cours Reproduction Humaine: Physiologie Mâle & Femelle

Année scolaire : ………………………………….…………..
SVT
Direction provinciale de Tiznit
Lycée qualifiant Hassan II
Cours & Activités
Nom & prénom de l’élève : ……………………………………………..……………………………….……………………………
Pr. : AIT BOUKHLIK Abderrahim

1BACSHF Cours de reproduction humaine Pr. A. AIT BOUKHLIK
2
Unité 1 :
La reproduction chez l’homme
Introduction
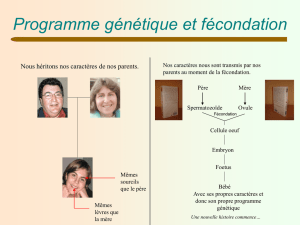
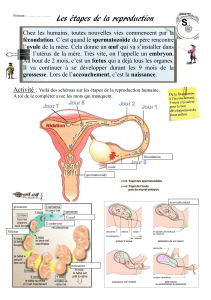
L’espèce humaine assure sa continuité par la reproduction. Cette fonction commence par un
rapport sexuel entre un homme et une femme, qui produisent respectivement des cellules
sexuelles ou gamètes mâles et femelles.
L’union d’un gamète mâle avec un gamète femelle, lors de la fécondation, donne naissance à
une cellule-œuf. C’est cet œuf qui va se développer, dans l’utérus de la femme, au cours des 9
mois de la grossesse, pour donner naissance lors de l’accouchement à un nouvel être humain.
Dans l’étude de ce thème, on se pose les questions suivantes :
• Comment les cellules sexuelles ou gamètes sont-elles produites ?
• Quels sont les mécanismes régulateurs de la fonction reproductrice chez la femme ?
• Comment se réalise la fécondation ?
Les chapitres suivants présentent des réponses à ces questions :
Chapitre 1 : La fonction reproductrice chez l’homme
Chapitre 2 : La fonction reproductrice chez la femme
Chapitre 3 : De la fécondation à l’accouchement

1BACSHF Cours de reproduction humaine Pr. A. AIT BOUKHLIK
3
Chapitre 1 :
Physiologie de l’appareil génital de l’homme
Introduction
Problématiques
• Comment fonctionne l’appareil reproducteur chez l’homme ?
• Quelles sont les principales fonctions du testicule ?
• Comment se fait la régulation du fonctionnement de l’appareil reproducteur mâle ?

1BACSHF Cours de reproduction humaine Pr. A. AIT BOUKHLIK
4
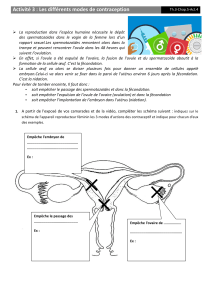
I-Anatomie de l’appareil génital masculin
1) La légende :
1 : gland, 2 : urètre, 3: corps caverneux, 4:corps spongieux, 5: prostate, 6:
vésicule séminale, 7: glande de cowper, 8: canal déférent, 9: épididyme, 10:
testicule, 11: prépuce, 12: orifice uro-génital, 13: Pénis
2)

1BACSHF Cours de reproduction humaine Pr. A. AIT BOUKHLIK
5
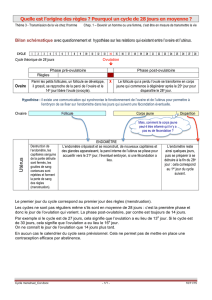
II-Fonctionnement de l’appareil génital masculin :
1-Rôle du testicule :
Analyse des observations :
• L’analyse des expériences montre que l’absence de testicule entraine l’infertilité et la régression
des caractères sexuels secondaires.
• Les testicules assurent ces rôles à travers la sécrétion d’une hormone dans le sang appelée la
testostérone (hormone sexuelle mâle).
Conclusion : Le testicule a un rôle essentiel dans la reproduction, deux fonctions essentielles
apparaissent :
• La production des spermatozoïdes (gamètes) : la spermatogénèse.
• La production des hormones : la testostérone responsable de l’apparition et de la restauration
des caractères sexuels primaires et secondaires
2-Ultrastructure d’un spermatozoïde.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
1
/
37
100%