Risques Médicaux : Guide de prise en charge en chirurgie dentaire
Telechargé par
Mehdi zouaoui

DOSSIERS
Commission des dispositifs médicaux de l’Association Dentaire Française
RISQUES
MEDICAUX
Hypertension artérielle
Maladie coronarienne
Arythmies
Insusance cardiaque
Risque d’endocardite infectieuse
Asthme
Hépatites virales
Insusance hépatique et cirrhose
Maladies inflammatoires chroniques
intestinales
Insusance rénale
Épilepsie
Maladie d’Alzheimer
VIH et SIDA
Grossesse et allaitement
Guide de
prise en charge
par le chirurgien-dentiste
MISE À JOUR
2016
SUR 14 RISQUES

RISQUES
MEDICAUX
GUIDE
DE PRISE EN CHARGE
PAR
LE CHIRURGIEN-DENTISTE
MISE À JOUR 2016
SUR 14 RISQUES

2 3
Coordination du dossier
• Florian LAURENT (Chirurgien-dentiste, Igny)
Groupe de travail scientifique
• Florian LAURENT (Chirurgien-dentiste, Igny)
• Alp ALANTAR (Chirurgien oral, Nanterre)
• Marc BARANES (Chirurgien oral, Saint Mandé)
• Florian BOUAZIZ (Chirurgien-dentiste, Paris)
• Philippe DOUCET (Chirurgien-dentiste, Parodontologiste, Paris)
• Cédric MAUPRIVEZ (Chirurgien oral, Paris)
Relecture spécialisée de cette mise à jour :
Maladies cardio-vasculaires
• Ariel COHEN* (Cardiologue, Paris)
• Jean-Claude DEHARO* (Cardiologue, Marseille)
• Jean FERRIERES* (Cardiologue, Toulouse)
• Maria Pia GANDOLFINI (Cardiologue, Nanterre)
• Yves JUILLIERE* (Cardiologue, Nancy)
• Jean-Yves LE HEUZEY* (Cardiologue, Paris)
• Antoine LEPILLIER (Cardiologue, Saint-Denis)
Maladie respiratoire
• Jean-Charles DALPHIN** (Pneumologue, Besançon)
• Gilles GARCIA* (Pneumologue, Le Kremlin Bicêtre)
• Catherine NEUKIRCH (Allergologue, Paris)
• Camille TAILLE* (Pneumologue, Paris)
• Yacine TANDJAOUI (Pneumologue, Paris)
Maladies hépatiques et gastro-intestinales
• Gaëlle BUZAGLO (Hépato-Gastro-Entérologue, Paris)
• Patrick FAURE* (Hépato-Gastro-Entérologue, Toulouse)
• Christine SILVAIN* (Hépato-Gastro-Entérologue, Poitiers)
• Philippe SOGNI* (Hépato-Gastro-Entérologue, Paris)
Maladie rénale
• Vincent AUDARD* (Néphrologue, Créteil)
• Jean-Jacques BOFFA* (Néphrologue, Paris)
• Eric FERAILLE (Néphrologue, Genève)
• Dominique GUERROT* (Néphrologue, Rouen)
• Francois PROVOT* (Néphrologue, Lille)
Maladies neurologiques
• Agnès BODINEAU (Chirurgien-dentiste, Draveil)
• Julien DUMURGIER (Neurologue, Paris)
• Didier HANNEQUIN* (Neurologue, Rouen)
• Cécile HVOSTOFF (Chirurgien-dentiste, Palaiseau)
• Aurélie LESAGE-LAPOSTOLLE (Gériatre, Paris)
• Louis MAILLARD* (Neurologue, Nancy)
• Caroline MOREAU* (Neurologue, Lille)
• Igor SIBON* (Neurologue, Bordeaux)
Troubles de l’immunité
• Helene COIGNARD-BIEHLER* (Infectiologue, Paris)
• Claudine DUVIVIER (Infectiologue, Paris)
• Raphael LEPEULE (Médecin interniste, Paris)
• Pierre TATTEVIN* (Infectiologue, Rennes)
Grossesse et allaitement
• Philippe DERUELLE* (Gynécologue-Obstétricien, Lille)
• Guillaume DOUCEDE* (Gynécologue-Obstétricien, Lille)
• Annabelle FAURE Van-ROSSUM (Gynécologue-Obstétricienne, Genève)
• Olivier GRAESSLIN* (Gynécologue-Obstétricien, Reims)
• Mélanie TROTTA (Sage-femme, Marly-le-Roi)
*Société Française de Cardiologie
*Société Française de Neurologie
*Société de Pathologie Infectieuse
de Langue Française
*Collège National des Gynécologues
et Obstétriciens Français
*Société de Pneumologie en Langue
Française
**Pour le conseil scientifique de la Société
de Pneumologie en Langue Française
*Société Nationale Française de Gastro-Entérologie
* Société Francophone de Néphrologie-Dialyse
et Transplantation
Ce document est une compilation des mises à jour réalisées en partenariat avec les sociétés médicales
citées ci-dessus. Ces nouvelles fiches ont pour vocation de remplacer les versions précédentes au sein
du document initial publié en 2013.

4 5
MALADIES CARDIO-VASCULAIRES
MALADIES CARDIO-VASCULAIRES
MALADIES CARDIO-VASCULAIRES
MALADIES CARDIO-VASCULAIRES
5
RISQUES DUS
À UNE MALADIE
Maladies cardio-vasculaires
Hypertension artérielle ...................................................................6
Maladie coronarienne, angor et infarctus du myocarde ........... 10
Arythmies cardiaques, pacemaker
et défibrillateur implantable ......................................................... 14
Insusance cardiaque .................................................................. 17
Patient à risque d’endocardite infectieuse ................................ 20
Maladie respiratoire
Asthme ............................................................................................ 23
Maladies hépatiques et gastro-intestinales
Hépatites virales ............................................................................27
Insusance hépatique et cirrhose............................................... 31
Maladies inflammatoires chroniques intestinales .....................35
Maladie rénale
Insusance rénale chronique et dialyse .................................... 38
Maladies neurologiques
Épilepsie ..........................................................................................42
Maladie d’Alzheimer ......................................................................45
Troubles de l’immunité
VIH et SIDA .................................................................................... 48
Risques dus à une maladie ......................................................................................................... 5
Maladies cardio-vasculaires
Hypertension artérielle .................................................................................................................. 6
Maladie coronarienne, angor et infarctus du myocarde ............................................................10
Arythmies cardiaques, pacemaker et défibrillateur implantable ............................................. 14
Insusance cardiaque ..................................................................................................................17
Patient à risque d’endocardite infectieuse ................................................................................20
Maladie respiratoire
Asthme .......................................................................................................................................... 23
Maladies hépatiques et gastro-intestinales
Hépatites virales ........................................................................................................................... 27
Insusance hépatique et cirrhose ..............................................................................................31
Maladies inflammatoires chroniques intestinales .................................................................... 35
Maladie rénale
Insusance rénale chronique et dialyse .................................................................................... 38
Maladies neurologiques
Épilepsie ........................................................................................................................................ 42
Maladie d’Alzheimer ..................................................................................................................... 45
Troubles de l’immunité
VIH et SIDA .................................................................................................................................... 48
Risques dus à un état physiologique particulier ........................................................... 53
Grossesse et allaitement ............................................................................................................. 54
SOMMAIRE
© 2013-2016 ADF, Paris
22, avenue de la Grande Armée
75017 Paris
Tél. 01 58 22 17 10
Fax 01 58 22 17 40
www.adf.asso.fr
ISSN : 2106-7031
Toute représentation ou reproduction, intégrale ou partielle,
faite sans le consentement de l’auteur ou de ses ayants droits
ou ayants cause, est illicite (loi du 11 mars 1957, alinéa premier
de l’article 40). Cette représentation ou reproduction, par
quelque procédé que ce soit, constituerait une contrefaçon
sanctionnée par les articles 425 et suivants du Code pénal.
La loi du 11 mars 1957 n’autorise, aux termes des alinéas 2 et
3 de l’article 41, que les copies ou reproductions strictement
réservées à l’usage privé du copiste et non destinées à une
utilisation collective d’une part et, d’autre part, que les analyses
et les courtes citations dans un but d’exemple et d’illustration.
Achevé d’imprimer en novembre 2016

6 7
MALADIES CARDIO-VASCULAIRES MALADIES CARDIO-VASCULAIRES
HYPERTENSION ARTÉRIELLE
Généralités [4]
Définition
L’Hypertension Artérielle (HTA) se définit par une Pression Artérielle Systolique (PAS) ≥ 140 mmHg et/ou une
Pression Artérielle Diastolique (PAD) ≥ 90 mmHg.
L’HTA est un des principaux facteurs de risque cardio-vasculaire.
Classification
Prise en charge médicale de la maladie [3-5]
Répercussions buccales [2,6]
PAS PAD
Normale 120-129 et/ou 80-84
Normale haute 130-139 et/ou 85-89
HTA grade I 140-159 et/ou 90-99
HTA grade II 160-179 et/ou 100-109
HTA grade III ≥ 180 et/ou ≥ 110
Non-médicamenteuse
• Correction des facteurs de risque
cardiovasculaire associés
• Modération de la consommation
d’alcool
• Restriction sodée
• Réduction pondérale
• Exercice physique
Médicamenteuse
Monothérapie ou association de plusieurs antihypertenseurs :
• Inhibiteurs de l’Enzyme de Conversion (IEC) : énalapril (Renitec®),
captopril (Lopril®), ramipril (Triatec®), périndopril (Coversyl®)…
• Antagonistes de l’angiotensine II : losartan (Cozaar®), valsartan
(Tareg®), candésartan cilexetil (Atacand®), irbésartan (Aprovel®)…
• Inhibiteurs calciques : diltiazem (Tildiem®), nifédipine (Adalate®),
amlodipine (Amlor®), vérapamil (Isoptine®), nicardipine (Loxen®)…
• Bêtabloquants : acébutolol (Sectral®), aténolol (Ténormine®), propranolol
(Avlocardyl®) …
• Diurétiques : indapamide (Fludex®), spironolactone (Aldactone®),
hydrochlorothiazide (Esidrex®)…
Dues à la maladie
L’hypertension artérielle n’a pas de
répercussion directe sur la cavité
buccale
Dues aux traitements
• Hyposialie – Xérostomie (toutes les classes d’antihypertenseurs)
• Réactions lichénoïdes (IEC, diurétiques notamment le furosémide)
• Hyperplasie gingivale (inhibiteurs calciques notamment la nifédipine)
• Altération du goût (certains IEC)
• Toxidermies ulcéreuses : ulcérations ou érosions de la muqueuse buccale
(certains antagonistes de l’angiotensine II)
L’objectif de la prise en charge vise à obtenir une PAS < 140 mmHg et une PAD < 90 mmHg.
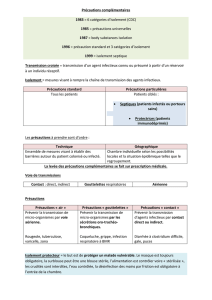
Synthèse des risques potentiels en odontologie
Prise en charge au cabinet dentaire [1,5,9]
Hyperplasie gingivale chez un patient traité par
inhibiteur calcique
Type de risque OUI NON
Infectieux √
Hémorragique √Risque d’hémorragie peropératoire
Anesthésique √Précautions vis-à-vis des vasoconstricteurs
Médicamenteux √Risque d’interactions médicamenteuses
Autres √Risque de crise hypertensive ou d’hypotension artérielle orthostatique
Points clés
• Les traitements antihypertenseurs peuvent provoquer une hypotension artérielle orthostatique.
• Un patient ayant une HTA normale ou normale haute peut être traité comme un patient non-hypertendu en
respectant les précautions générales (cf. ci-dessous).
• Chez les patients hypertendus ayant une HTA de grade I, II ou III le stress et la douleur peuvent provoquer une
élévation des chires tensionnels.
Précautions générales
Pour tous les patients :
• Prévenir une hypotension artérielle orthostatique en fin de soins en relevant le patient lentement.
• Précautions vis-à-vis des interactions médicamenteuses.
Pour les patients ayant une HTA de grade I, II ou III :
• Mesurer la pression artérielle du patient avant les soins (appareil de mesure électronique).
• Prémédication sédative et/ou MEOPA en fonction du niveau de stress du patient.
• Limiter la dose totale de vasoconstricteurs.
• En cas d’acte chirurgical : prévoir du matériel d’hémostase.
• Si durant les soins le patient fait un malaise et présente des céphalées, des vertiges, des troubles visuels, des
acouphènes ou une confusion, il faut suspecter une crise hypertensive. Le contrôle des chires tensionnels
s’impose ainsi qu’un avis cardiologique rapide.
HYPERTENSION ARTERIELLE
HYPERTENSION ARTERIELLE
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
1
/
31
100%