1
Immunité générale et buccale
Table des matières
1ère partie : Immunité générale ................................................................................................... 3
Chapitre 1 : Introduction ................................................ Ошибка! Закладка не определена.
A. DEFINITION ..................................................................................................................... 3
B. ELEMENTS DU SYSTEME IMMUNITAIRE .... Ошибка! Закладка не определена.
I-Les organes du Système immunitaire .................................................................................. 3
II-Les cellules ......................................................................................................................... 3
III-Les molécules .................................................................................................................... 4
C- Les différents types d’immunité ............................ Ошибка! Закладка не определена.
1-L’immunité innée, non spécifique ou naturelle ............................................................... 4
2-l’immunité adaptative ...................................................................................................... 4
Chapitre 2 : immunité innée ........................................... Ошибка! Закладка не определена.
-Barrières superficielle : la peau et les muqueuses ................................................................. 5
-Le système du complément ................................................................................................... 6
-Les récepteurs de reconnaissance des motifs microbiens solubles .Ошибка! Закладка не
определена.
-Les cellules de l’immunité innée ............................... Ошибка! Закладка не определена.
-Les granulocytes .................................................... Ошибка! Закладка не определена.
-Les macrophages ................................................... Ошибка! Закладка не определена.
-Les cellules dendritiques ....................................... Ошибка! Закладка не определена.
-Les cellules Natural Killers NK ............................. Ошибка! Закладка не определена.
-Les mastocytes ....................................................... Ошибка! Закладка не определена.
-L’inflammation ...................................................................................................................... 8
-inflammation aigue ................................................ Ошибка! Закладка не определена.
Chapitre 3 : l’interface immunité innée -immunité adaptative................................................. 10
Chapitre 4 : L’immunité adaptative .............................. Ошибка! Закладка не определена.
- Réponse immunitaire à médiation cellulaire : LT .............................................................. 11
1-Les étapes de l’immunité cellulaire : réponses cellulaires des lymphocytes ThОшибка!
Закладка не определена.
2-les lymphocytes cytotoxiques : Mode d’action ... Ошибка! Закладка не определена.
-les cytokines .......................................................... Ошибка! Закладка не определена.
-Immunité spécifique à médiation humorale :LB ....... Ошибка! Закладка не определена.

2
Etapes de l’immunité à médiation humorale .......... Ошибка! Закладка не определена.
-Chapitre 5 :Régulation du système immunitaire .......... Ошибка! Закладка не определена.
La mort cellulaire programmée ............................................................................................ 22
Chapitre 6 : Mécanismes de la réponse immunitaire .... Ошибка! Закладка не определена.
1-L’infection ............................................................... Ошибка! Закладка не определена.
1-1-Résistance à l’infection ........................................ Ошибка! Закладка не определена.
1-2-infection virale et réponse immunitaire ............... Ошибка! Закладка не определена.
1-3-Infections bactériennes .................................... Ошибка! Закладка не определена.
1-4-Infections mycotiques ...................................... Ошибка! Закладка не определена.
2-Les maladies auto-immunes .................................... Ошибка! Закладка не определена.
2ème partie : Immunité de la cavité buccale .............................................................................. 23
1-Intruduction ............................................................. Ошибка! Закладка не определена.
2- Protection non spécifique des muqueuses ........................................................................ 23
2-1- BARRIÈRES PHYSICOCHIMIQUES : .................................................................. 23
2-2- MOLÉCULES ANTIBACTÉRIENNES .................................................................. 23
3-Exclusion immune spécifique .............................. Ошибка! Закладка не определена.
Implications cliniques : ......................................................................................................... 30
- IMMUNITÉ ET MALADIES PARODONTALES ....................................................... 30
-Caries et infections endodontiques .................................................................................. 30
Pathologies des muqueuses .................................................................................................. 31
-Atteintes virales ............................................................................................................... 31
-Atteintes bactériennes ...................................................................................................... 32
-Maladies fongiques .......................................................................................................... 33
Conclusion ................................................................................................................................ 33

3
1ère partie : Immunité générale
INTRODUCTION :
L’immunité est la propriété que possède un organisme de se défendre contre un agent
pathogène.
Le système immunitaire est l'ensemble des organes et tissus, cellules et mécanismes impliqués
dans l'immunité.
Le rôle principal de l'immunité est de lutter contre les infections et parasites, mais le système
immunitaire contrôle également l'intégrité générale de l'organisme (destruction des cellules
tumorales, rejet des greffes, contrôle de la relation foeto-maternelle..)
La réponse immunitaire fait intervenir 2 types de mécanismes qui sont d'apparitions
successives au cours de l'évolution des espèces : l'immunité naturelle non spécifique et
l'immunité acquise spécifique adaptative.
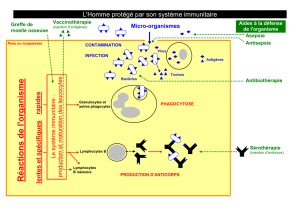
I. LES ELEMENTS DU SYSTEME IMMUNITAIRE
Le système immunitaire (SI) est constitué d’organes, de tissus , de cellules et de molécules qui
s’opposent à la pénétration et à la prolifération des substances étrangères (antigènes) et luttent
contre les cellules tumorales.
Les organes et tissus lymphoïdes sont disséminés dans l’organisme , les cellules circulent autour
et à travers ces organes via le sang et la lymphe. Les cellules communiquent entre elles soit par
contact direct (Récepteur-ligand) , soit à distance par le biais de cytokines (molécules solubles
sécrétée). La réaction coordonnée de ces cellules et molécules constitue la réponse immunitaire
qui est remarquable par sa capacité d’adaptation .
1. Les organes du Système immunitaire
Ils sont divisés en deux catégories :
- Les organes lymphoïdes primaires (moelle osseuse et thymus) qui sont le lieu de
production et de maturation des cellules de l’immunité.
- Les organes lymphoïdes secondaires (ganglions, rate, tissus lymphoïdes associés aux
muqueuses) qui constituent le lieu de rencontre entre l’Ag et les cellules de l’immunité
adaptative aboutissant à l’activation et la différentiation des cellules.
2. Les cellules
Elles peuvent être classées selon leur fonction dans le système immunitaire :
Les lymphocytes : Ce sont les principales cellules de l’immunité elles sont produites
par la moelle osseuse. On distingue les lymphocytes T qui interviennent dans
l’immunité à médiation cellulaire, les lymphocytes B qui produisent les
immunoglobulines et qui interviennent dans l’immunité à médiation humorale.
Les cellules présentatrices d’antigène (CPA) : Principalement, les macrophages et les
cellules dendritiques qui ont pour fonction la capture de l’antigène, son apprêtement et
sa présentation aux lymphocytes.
Les phagocytes : formés essentiellement par les macrophages et neutrophiles.

4
3. Les molécules
A. Les molécules de reconnaissance de l’Antigène :
-le récepteur de l’antigène sur les phagocytes : TLR , (Toll Like récepteur) reconnaissent des
structures particulières sur les microorganismes , ils sont au nombre de 11.
Le récepteur de l’antigène sur les lymphocytes B : BCR formé essentiellement par une
immunoglobuline de membrane.
Le récepteur de l’antigène sur les lymphocytes T : TCR qui ne reconnait les Ag que s’ils
sont apprêtés et présentés par les CPA via les molécules HLA.
B. Autres molécules :
Les cytokines : Ce sont des molécules de communication qui sont sécrétées par
différentes cellules et qui jouent le rôle de médiateurs dans les actions intercellulaires .
Le complexe majeur d’histocompatibilité C’est l’ensemble de gènes qui codent pour des
molécules présentes à la surface des cellules (HLA1 et HLA2).
Le complément : C’est l’ensemble de protéines circulant dans le sang à l’état inactif.
Elles s’activent en cascade et participent à différentes actions effectrices du système
immunitaire.
II. LES TYPES D’IMMUNITE :
1. L’immunité innée, non spécifique ou naturelle
C’est l’ensemble de mécanismes de résistance responsables de la protection initiale de
l’organisme. Le premier composant de l’immunité naturelle est la barrière épithéliale de la peau
et des muqueuses qui bloque la pénétration de la majorité des substances étrangères.
Lorsque le pathogène réussi à traverser ces barrières et pénètre dans les tissus , il est pris en
charge d’une part par les cellules phagocytaires (macrophages et neutrophiles) qui
reconnaissent par l’intermédiaire de leur TLR . D’autre part le pathogène est attaqué par les
cellules tueuses NK et par les nombreuses protéines plasmatiques telle que le système du
complément.
2. L’immunité adaptative
Elle est plus tardive et plus spécifique . L’antigène arrive au niveau des organes lymphoïdes
périphériques (secondaires) soit seul par la circulation lymphatique ou sanguine , soit il est
amené par les cellules dendritiques présentatrices d’antigène. L’antigène est alors reconnu par
les récepteurs de l’Ag des lymphocytes T et B : TCR et BCR.
Il en résulte une activation , une prolifération et une différenciation des lymphocytes . Ceci
aboutit d’une part à une réponse à médiation humorale avec sécrétion d’Ig (Ac) et d’autres part
à une réponse à médiation cellulaire avec des lymphocytes T effecteurs.
L’immunité adaptative est caractérisée par sa spécificité, sa diversité , sa mémoire immunitaire.
Les deux types d’immunité sont interdépendantes.

5
III. IMMUNITE INNEE
L’immunité innée mise en jeu lors d’une réponse inflammatoire, correspond à un ensemble de
mécanismes de défense activés immédiatement et de façon aspécifique par une agression
physique, chimique ou encore par des micro-organismes tels que les bactéries. Elle ne possède
pas de mémoire ni de spécificité (même action en réponse à toute stimulation). Elle fait
intervenir des barrières physiques (peau intacte et muqueuse), des barrières chimiques (acide
gastrique, enzymes digestives, acides gras bactérostatiques de la peau), les cellules
phagocytaires et le système du complément.
1. Barrières superficielle : la peau et les muqueuses
La première ligne de défense de l'organisme est constituée par la peau et les muqueuses ainsi
que par les sécrétions que ces dernières produisent.
1. L'acidité des sécrétions cutanées (pH de 3 à 5) inhibe la croissance bactérienne, et les
substances chimiques contenues dans le sébum sont toxiques pour les bactéries. Les sécrétions
vaginales chez la femme adulte sont aussi très acides.
2. La muqueuse gastrique sécrète une solution concentrée d'acide chlorhydrique et des enzymes
qui hydrolysent les protéines. Ces deux types de substances tuent les microorganismes.
3. La salive, et les larmes contiennent du lysozyme, une enzyme qui détruit les bactéries.
4. Le mucus, une sécrétion collante, emprisonne un grand nombre de microorganismes qui
pénètrent dans les voies digestives et respiratoires.
5. Les poils du nez, toux et éternuements filtrent et retiennent les microorganismes.
Même si les barrières superficielles sont tout à fait efficaces , elles sont parfois percées de petites
entailles et de coupures causées, par exemple, par le brossage des dents ou le rasage de la barbe.
Lorsque cela se produit, les mécanismes innées internes (la deuxième lignée de défense) entrent
en jeu.
2. Défenses internes : cellules et molécules :
Ce sont en particulier les phagocytes, les cellules NK, les protéines antimicrobiennes.
2.1.Phagocytes :
Les agents pathogènes qui pénètrent dans le tissu conjonctif sous-jacent à la peau et aux
muqueuses font face aux phagocytes.
Les principaux phagocytes sont les macrophagocytes encore appelées macrophages. Leurs
précurseurs sont les monocytes, des globules blancs qui quittent la circulation sanguine et
pénètrent dans les tissus où ils se transforment en macrophagocytes.
On trouve :
Les macrophagocytes libres :
- Macrophagocytes alvéolaires dans les poumons
- Macrophagocytes intradermiques
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
1
/
33
100%