le souci de bien faire à l`épreuve des responsabilités de chacun

Creai Nord-Pas-de-Calais • 54, Bd Montebello 59041 Lille CEDEX • Tél. : 03 20 17 03 03 • Fax : 03 20 17 03 17
creainpdc@orange.fr • www.creainpdc.fr • N° Siret : 77562470300085 • APE : 8810 C
Action soutenue par la DRJSCS Nord-Pas-de-Calais
Groupe Ethique Régional
de la
Protection des Majeurs
Réunion du 11 octobre 2013

Creai Nord-Pas-de-Calais • 54, Bd Montebello 59041 Lille CEDEX • Tél. : 03 20 17 03 03 • Fax : 03 20 17 03 17
creainpdc@orange.fr • www.creainpdc.fr • N° Siret : 77562470300085 • APE : 8810 C
L'acte de soin: le souci de
bien faire à l'épreuve des
responsabilités de chacun

Creai Nord- Calais Pas-de- • 54, Bd Montebello 59041 Lille CEDEX • Tél. : 03 20 17 03 03 • Fax : 03 20 17 03 17
creainpdc@orange.fr • www.creainpdc.fr • N° Siret : 77562470300085 • APE : 8810 C
3
Groupe Ethique Régional
de la Protection des Majeurs
11 octobre 2013
Présentation de la situation :
Une femme de 25 ans, sous tutelle avec protection des biens et de sa personne, est
hébergée en établissement médicosocial depuis 2010 ; elle présente d’importantes difficultés
de communication qui rendent difficile l’expression de sa volonté et se met en danger avec un
risque de chute en avant lorsqu’elle est en fauteuil roulant.
Le tuteur réceptionne un courrier du médecin coordinateur de la structure qui demande
que lui soit transmise une autorisation pour prendre des mesures de contention dans son
fauteuil. La semaine précédente, une réunion de coordination avait eu lieu, durant laquelle avait
été rédigé le projet individualisé de la majeure ; l'éventualité d'une mesure de contention n'avait
à aucun moment été évoquée, ni même le risque de chutes du fauteuil roulant.
Le tuteur contacte le médecin qui reconnait que cette demande est effectuée du fait d'un
manque de personnel soignant. Le tuteur, soucieux des conséquences d’une chute, demande
qu’un courrier justifiant médicalement la contention, lui soit adressé.
Dès réception de ce dernier, l'autorisation de soins est signée avec la mention suivante :
« conformément à l’avis médical du docteur X, le tuteur ne s’oppose pas à ce qu’une contention
soit prescrite ». Le terme « ne s’oppose pas » a suffi à l’équipe médicale pour qu’une contention
soit mise en place.
Toutefois, le MJPM s'interroge, quant à sa légitimité et responsabilité, face à
l’autorisation donnée pour ce type d’acte.

Creai Nord- Calais Pas-de- • 54, Bd Montebello 59041 Lille CEDEX • Tél. : 03 20 17 03 03 • Fax : 03 20 17 03 17
creainpdc@orange.fr • www.creainpdc.fr • N° Siret : 77562470300085 • APE : 8810 C
4
L'acte de soin: le souci de bien faire à l'épreuve des
responsabilités de chacun
Précisions :
La récurrence du thème est réelle : traitement médical, soins, vaccin contre la grippe, etc.
sont autant d'actes à caractère médical pour lesquels le tuteur est sollicité. La particularité de la
situation présente est qu'en plus d'être un acte soumis à prescription, il s’agit également d’une
privation de liberté pour le patient protégé.
L'histoire nous apporte un certain nombre d'exemples de dérives médicales apparaissant
aujourd'hui comme inadmissibles et attentatoires aux droits et libertés de l'Homme. Ainsi, il est
arrivé que sous prétexte que des majeurs mordaient, certains médecins leur prescrivent le
retrait de toutes les dents.
Pour aller plus loin :
• HAS, juin 2005, Contention physique de
la personne âgée
• Articles 459 et 459-1 du Code civil
• Articles L1111-2 et L1111-4 du Code de
la santé publique
• Revue Santé mentale n°86, dossier
spécial contention, mars 2004

Creai Nord- Calais Pas-de- • 54, Bd Montebello 59041 Lille CEDEX • Tél. : 03 20 17 03 03 • Fax : 03 20 17 03 17
creainpdc@orange.fr • www.creainpdc.fr • N° Siret : 77562470300085 • APE : 8810 C
5
Groupe Ethique Régional
de la Protection des Majeurs
11 octobre 2013
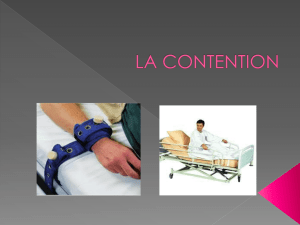
La contention hospitalière,
ou la chute d'une idée préconçue
Le droit français ne comporte aucune disposition
spécifique relative à la contention hospitalière. Elle n'est
définie que dans des recommandations de bonnes
pratiques, notamment celles de l'Agence Nationale
d'Accréditation et d’Évaluation en Santé (ANAES),
devenue aujourd'hui la Haute Autorité de Santé (HAS),
qui la décrit comme étant « l'utilisation de tous moyens,
méthodes, matériels ou vêtements qui empêchent ou
limitent les capacités de mobilisation volontaire de tout
ou d'une partie du corps dans le seul but d'obtenir de la
sécurité pour une personne âgée qui présente un
comportement estimé dangereux ou mal adapté. »
Cette définition n'est donc pas tout à fait adaptée
à la situation présente, mais il n'existe aucune étude sur
la contention pratiquée sur des populations jeunes,
encore moins sur des majeurs sous protection. Toutefois, la lecture de la charte de la personne
handicapée nous apprend qu' « il est garanti à la personne la possibilité de circuler librement ;
[…] ainsi que du respect de la dignité et de l'intégrité de la personne ».
Ce qui ressort des différentes études
épidémiologiques sur lesquelles se basent
l'ANAES, c'est que les motifs d'utilisation d'une
contention hospitalière ne permettent pas la
garantie d'une efficacité certaine, mais aussi que
les risques de chutes ne sont pas diminués, et que
la gravité de ces dernières est beaucoup plus
importante.
Aussi, l'ANAES recommande de n'utiliser la
contention hospitalière qu'après avoir envisagé les
différentes alternatives possibles, l'idée étant d'en
« mettre le moins possible, le mieux possible, le
moins longtemps possible ». Elle recommande
également l'usage d'une prescription médicale
écrite, signée et datée, et sa mise en œuvre,
temporaire, doit nécessairement intervenir avec le
consentement éclairé du patient.
Risques de la contention :
• syndrôme d’immobilisation :
contractures, troubles trophiques,
fausses routes, incontinence,
déconditionnement musculaire,
sarcopénie, perte d’appétit, rétractations
• apparition ou aggravation de la
confusion et de l’agitation
• perte d’autonomie
Utilisation de plus de 4 jours :
• infections nosocomiales (12%)
• apparition d’escarres (22%)
Les motifs
d'utilisation
d'une contention
hospitalière ne
permettent pas
la garantie
d'une efficacité
certaine.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
1
/
15
100%