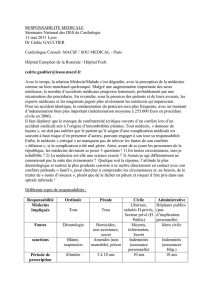
Décrets d’application officialisés

●●●
8Professions Santé Infirmier Infirmière - No38 - juin-juillet 2002
Décrets d’application officialisés
D
e nouveaux droits des malades
et des usagers ont été apportés
L’accès au dossier médical
La loi du 4 mars 2002 institue,
comme droit, l’accès direct du pa-
tient à son “dossier médical”, comme
à toutes les informations concernant
sa santé. Elles peuvent être détenues
par des professionnels ou établisse-
ments de santé. Il peut s’agir d’in-
formations “qui sont formalisées et
ont contribué à l’élaboration et au
suivi du diagnostic et du traitement
ou d’une action de prévention, ou
ont fait l’objet d’échanges écrits entre
professionnels de santé, notamment
des résultats d’examens, comptes
rendus de consultations, d’inter-
vention, d’exploration ou d’hospi-
talisation, des protocoles ou pres-
criptions thérapeutiques mis en
œuvre, feuilles de surveillance, cor-
respondance entre professionnels de
santé à l’exception des informations
mentionnant qu’elles ont été re-
cueillies auprès de tiers n’intervenant
pas dans la prise en charge théra-
peutique ou concernant un tel tiers”
(article de la récente loi figurant dé-
sormais à l’article L.1111-6 du Code
de la santé publique, CSP).
Le patient peut accéder à ces infor-
mations gratuitement, de façon di-
recte ou par l’intermédiaire d’un mé-
decin. Le délai de remise est court :
huit jours après la demande et deux
jours de réflexion. Il se trouve porté
à deux mois si le dossier date de plus
de cinq ans. Le médecin peut re-
commander la présence d’une tierce
personne lors de la remise du dos-
sier. Le refus du patient de se faire
accompagner lors de la consultation
des informations ne fait pas obstacle
à leur communication.
Si le patient ne peut s’exprimer, la
possibilité lui est donnée de dési-
gner une personne de confiance, qui
pourra être consultée au cas où elle
même serait hors d’état de s’expri-
mer (art. L.1111-1 du CSP).
La place des associations
Depuis quelques années, les mem-
bres d’associations de patients ou
d’usagers, représentant ces derniers,
siègent aux conseils d’administra-
tion des établissements. « Nous avons
effectué toutes les pressions possibles
pour que l’usager soit représenté au sein
de l’hôpital et que cela change, rappelle
Pierre Lascoumes. Nous avons dû de-
mander quels étaient les critères de no-
mination des représentants des usagers.
Nous avons souligné la nécessité de leur
formation, de congés ou d’indemnités
de représentation. »
La loi du 4 mars 2002 renforce
le dispositif initié il y a quelques
années par la création des Com-
missions de conciliation dans les
hôpitaux. Les représentants des
patients et usagers siégeront, au ni-
veau régional, dans les “Commis-
sions régionales de conciliation et
d’indemnisation des accidents mé-
dicaux, des affections iatrogènes
et des infections nosocomiales”.
Pour siéger au sein de ces instances
du système de santé, les associations
devront recevoir un agrément.
«Cela s’explique, car, si les enjeux sont
importants, il existe une profusion d’as-
sociations, explique Nicolas Brun
membre du CISS pour l’UNAF
(Union nationale des associations
familiales). Certaines n’ont pas pour
origine l’initiative de malades ou d’usa-
gers du système de santé, mais dépen-
dent de laboratoires pharmaceutiques
ou de professionnels de santé. D’autres
associations peuvent relever de dérives
telles que les sectes, très présentes dans
ce domaine. Or, les institutions et éta-
blissements de santé doivent savoir à
qui s’adresser. Il ne s’agit pas d’empê-
cher l’initiative d’associations légitimes,
mais de prévenir les dérives. »
Ces associations devront donc sa-
tisfaire à quatre critères :
•réunir des membres actifs, réelle-
ment impliqués dans la défense du
droit des personnes ;
•organiser des actions de formation
et d’information de ses adhérents ;
La loi du 4 mars 2002 donne de nouveaux droits aux patients. Certains
décrets d’application les ont officialisés. D’autres les préciseront. Re-
pères à propos d’un bouleversement des relations soignants-soignés.
Droits des patients
par la loi “Droits des malades et
qualité du système de santé” du
4mars 2002 (1). Beaucoup étaient
réclamés depuis des années par les
associations de malades. Ces droits
concernent :
•l’accès au dossier médical, à toute
information sur la santé du patient;
•la personne à consulter si le pa-
tient ne peut s’exprimer ;
•le rôle des associations de patients
et d’usagers au sein de l’hôpital et
du système de santé, ainsi que leur
agrément ;
•les nouvelles instances et procé-
dures de conciliation et d’indemni-
sation en matière d’accidents médi-
caux, d’affections iatrogènes et
d’infections nosocomiales ;
•l’indemnisation pour la contami-
nation par l’hépatite C ;
•le dispositif pour la “démocratie
sanitaire” ;
•les relations entre les patients et
l’Ordre des médecins ;
•les droits des patients face aux
assureurs.
Pour entrer en vigueur, ces nou-
velles règles s’appuieront sur cette
loi du 4 mars 2002, et sur les dé-
crets d’application déjà publiés (2)
ou supposés l’être prochainement,
sauf reculade du nouveau ministre
de la Santé. Les rapports entre pa-
tients et professionnels de santé de-
vraient en être profondément mo-
difiés. Voici ces nouvelles règles
résumées. Elles sont commentées
par les représentants des patients
et usagers regroupés au sein du
Collectif interassociatif de santé
(CISS). Créé en 1996, ce collectif
réunit une vingtaine d’associations
telles qu’AIDES, la Fédération de
lutte contre le cancer, l’Association
des paralysés de France ou l’Union
nationale des associations familiales.

•satisfaire à l’examen de leur re-
présentativité d’un point de vue lo-
cal ou national ;
•rester indépendante du pouvoir
politique et institutionnel (Préfec-
ture, direction de l’établissement de
santé, etc.), afin d’éviter une confu-
sion des rôles.
L’indemnisation de l’aléa
Pour ce qui concerne l’indemnisa-
tion des accidents médicaux, des af-
fections iatrogènes et des infections
nosocomiales, la loi du 4 mars 2002
réaffirme que la responsabilité des
professionnels et des établissements
de santé repose sur la question clas-
sique de la faute. Elle stipule que
tous les professionnels de santé doi-
vent souscrire une assurance ga-
rantissant leur responsabilité civile
ou administrative. Le manquement
à cette obligation sera puni d’une
amende de 45 000 euros.
S’il n’y a pas faute médicale, la so-
lidarité nationale permet d’indem-
niser le dommage lorsque celui-ci
présente un niveau de gravité im-
portant. La demande d’indemni-
sation pourra s’appliquer quel que
soit le risque (produit de santé, mé-
dicament, acte chirurgical, acte de
soin, d’investigation ou de pré-
vention). Les victimes devront jus-
tifier d’un taux d’incapacité per-
manente d’au moins 25 %. La
procédure sera identique, que l’in-
cident ou l’accident se produise
dans un hôpital, une clinique ou
un cabinet libéral.
A cet effet, la loi crée trois nouvelles
instances :
•la Commission régionale de
conciliation et d’indemnisation des
accidents médicaux, des affections
iatrogènes et des infections noso-
comiales ;
•la Commission nationale des ac-
cidents médicaux ;
•l’Office national d’indemnisation
des accidents médicaux, des affec-
tions iatrogènes et des infections no-
socomiales.
Une liste nationale d’experts en
matière d’accidents médicaux doit
être établie. C’est à la Commission
régionale d’indemnisation, où siè-
gent des représentants des collec-
tivités locales et des usagers, de
choisir les experts sur cette liste na-
tionale. Ils interviendront auprès
des Commissions d’indemnisation
avant qu’elles ne prononcent leur
jugement.
Lorsque la Commission régionale
estime que le dommage engage la
responsabilité du professionnel ou
de l’établissement, l’assureur doit
faire une proposition d’indemnisa-
tion dans les quatre mois. En cas de
responsabilité sans faute, l’Office na-
tional d’indemnisation se substitue
aux assureurs.
Pour l’usager, la demande d’indem-
nisation reste une procédure très
complexe. Des interrogations de-
meurent quant à son déroulement.
Elles seront dissipées à travers la
pratique et les décrets d’application
de cette loi.
L’hépatite C
Le chapitre de la loi sur les indem-
nisations de l’aléa thérapeutique
devait présenter une solution pour
celles des personnes contaminées
par l’hépatite C. Malades et asso-
ciations y tenaient. Les questions
financières sont restées irrésolues.
«Nous avons toujours dit que ce dos-
sier était mal instruit, dit Pierre Las-
coumes. En fait, il n’a même pas été
ouvert. Des chiffres importants ont été
avancés quant au nombre de per-
sonnes contaminées. Puis le nombre
de cas estimés a été multiplié par l’in-
demnisation la plus élevée qui ait été
versée dans ce cas, selon la jurispru-
dence. Le total se chiffrait en milliards.
C’est un calcul du ministère des Fi-
nances, lequel demeure dans son rôle
en envisageant le financement de la
pire situation. Mais le ministère de la
Santé aurait dû jouer le sien. Il aurait
pu demander que l’estimation du
nombre des victimes soit vérifiée. Il
aurait pu souligner que ce n’est pas
parce qu’une population donnée peut
recevoir une indemnisation que cha-
cun de ses membres la réclame. Ce
dossier méritait un débat pour trou-
ver des solutions. Il n’a pas eu lieu. »
La “démocratie sanitaire”
La loi “Droits des malades et
qualité du système de santé” pré-
voit que la loi soit évaluée tous
les ans par des Conseils régionaux
de santé et par le Haut conseil de
santé, qui remplace le Haut comité
de santé publique (art. L.1411-1
du CSP). Elle modifie la composi-
tion des Conférences nationales de
santé pour y introduire des repré-
sentants des industries des pro-
duits de santé et des organismes
d’assurance maladie.
Pour les associations du CISS, le
fonctionnement de ce dispositif
reste difficile à comprendre. Il
rend malaisée la participation des
usagers. «Tout cela reste très flou,
et manque cruellement de méthode,
commente Pierre Lascoumes. Cet
empilement de structures va multi-
plier les institutions et les relations
entre organismes. Les objectifs restent
assez vagues. L’usager aura du mal
às’y exprimer. »
Les patients
et l’Ordre des médecins
Si le patient pouvait auparavant sai-
sir, c’est-à-dire informer, le Conseil
de l’Ordre des médecins, celui-ci
agissait à sa guise. L’usager n’était ni
entendu, ni informé du suivi de son
dossier. Il ne disposait d’aucune
possibilité de faire appel. La loi ins-
titue davantage de transparence
dans les procédures. Face à l’Ordre,
le patient aura désormais le statut
de partie dans les affaires discipli-
naires en première instance et en
appel. Cette évolution accroît les
responsabilités des Conseils dé-
partementaux de l’Ordre en matière
de conciliation.
Le droits des patients
face aux assureurs
Les assureurs seront tenus de ne
pas tenir compte des résultats
de l’examen des caractéristiques
génétiques d’une personne qui
veut bénéficier d’une garantie de
risques d’invalidité ou de décès.
Ils ne pourront en tenir compte
même si ces résultats lui sont
10
Droits des patients
●●●
Professions Santé Infirmier Infirmière - No38 - juin-juillet 2002

transmis par la personne concer-
née ou avec son accord.
De la loi aux actes
Même incomplète à leurs yeux, la
loi du 4 mars 2002 constitue un im-
portant progrès pour les associa-
tions de patients et d’usagers. Ils at-
tendent l’application de règles
censées rendre plus juste et plus dé-
mocratique notre système de santé.
C’est une des tâches du prochain
gouvernement, après les élections
législatives. «Il devra “faire tourner”
ce dispositif, dit Pierre Lascoumes.
Un temps de mise en place de trois ou
quatre ans sera nécessaire. » Si des
décrets d’application de cette loi ont
été publiés (2), beaucoup doivent
encore l’être pour que ses disposi-
tions entre dans les faits.
«Nous avons voulu montrer com-
ment ces collectifs, en s’organisant,
pouvaient participer à l’élaboration
de connaissances et de solutions
nouvelles, au même titre que les ex-
perts, explique Pierre Lascoumes
en se référant au récent livre auquel
il a collaboré : Agir dans un monde
incertain (3). Concrètement, cela
concerne les champs respectifs de pra-
tiques telles que les débats publics et
les conférences citoyennes. Pour éta-
blir l’état des lieux, valider les savoirs
existants, chercher ceux qui font dé-
faut, explorer des voies d’action nou-
velles, il est insuffisant de solliciter les
seuls experts. Nous essayons de mon-
trer comment des associations de
santé s’y sont pris pour se faire re-
connaître et contribuer à la produc-
tion de connaissances utiles, pour co-
produire des politiques concrètes. »
M.B.
(1) Loi no2002-303 du 4 mars 2002 relative
aux droits des malades et à la qualité du sys-
tème de santé.
(2) Décret no2002-886 du 3 mai 2002 re-
latif aux Commissions régionales de conci-
liation et d’indemnisation des accidents mé-
dicaux des affections iatrogènes et des infec-
tions nosocomiales.
(3) Lascoumes P., Callon M., Agir dans un
monde incertain : essai sur la démocratie
technique. Éditions du Seuil, Paris, 2001.
11
Professions Santé Infirmier Infirmière - No38 - juin-juillet 2002
1
/
3
100%