C Chirurgie valvulaire après 80 ans M Cardiac surgery in the octogenarian

MISE AU POINT
C
ompte tenu du vieillissement de la population et
des progrès de la cardiologie et de la chirurgie
cardiaque, la chirurgie valvulaire, en particulier
aortique, est devenue une pratique quotidienne.
Dans les années 1960, les patients opérés étaient âgés d’une cin-
quantaine d’années ; pendant les années 1970 et 1980, les patients
de plus de 70 ans présentaient une morbi-mortalité accrue.
Depuis, les progrès réalisés tant en protection myocardique que
dans la prise en charge des malades, lors de l’intervention et en
postopératoire, ont fait que les résultats chez les octogénaires
rejoignent dorénavant ceux de patients plus jeunes.
ÉPIDÉMIOLOGIE
L’amélioration de l’espérance de vie en Europe, tout comme aux
États-Unis, se traduit par une augmentation significative du
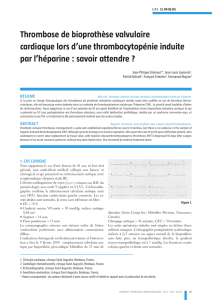
nombre d’octogénaires (1). La population âgée de 80 ans ou plus
en France (2) était de 2,9 millions d’habitants à la fin de 2004
(4,8 % de la population totale) et elle atteindra 4,8 millions vers
2050 (figure). L’espérance de vie par tranche d’âge varie de façon
importante en fonction de l’avancement des années, et différem-
ment selon le sexe (tableau I).
Quarante pour cent des octogénaires présenteront une pathologie
cardiaque symptomatique. Les cardiologues comme les chirur-
giens seront donc amenés à proposer des traitements chirurgicaux
pour certains d’entre ceux qui conserveront une réserve fonction-
nelle ainsi qu’une capacité d’adaptation (3),jointe à un certain
nombre de comorbidités.
Ainsi, d’ores et déjà, le nombre de patients opérés et âgés de plus
de 80 ans a augmenté. Par exemple, à la Pitié-Salpêtrière, leur
nombre est passé de 2 à 11 % et de 1990 à 2002 ; et le pourcen-
tage de ceux de plus de 90 ans atteint actuellement les 10 %.
L’âge n’est pas un facteur de risque indépendant en soi. Mais,
plus que l’âge civil, c’est l’âge fonctionnel qui importe. En effet,
le vieillissement biologique est différent du vieillissement
chronologique, plus hétérogène. Nous ne serons amenés à prendre
en charge pour de tels traitements que la portion de population
ayant atteint cette tranche d’âge sans dépendance.
Le but visé dans la prise en charge de ces malades n’est pas la
prolongation de la vie, mais, avant tout, l’amélioration de la qua-
lité de vie.
La Lettre du Cardiologue - n° 388 - octobre 2005
19
Chirurgie valvulaire après 80 ans
Cardiac surgery in the octogenarian
●
A. Pavie, B. Lévy Prasker*
*Institut de cardiologie, hôpital de la Pitié-Salpêtrière, Paris.
Mots-clés : Octogénaire - Chirurgie cardiaque -
Valve aortique - Valve mitrale.
Keywords: Octogenarian - Cardiac surgery - Aortic valve -
Mitral valve.
Figure. Pyramide des âges en 1999 et en 2050.
Tableau I. Espérance de vie par tranche d’âge (source INSEE) : table
de mortalité, années 2000-2002 (dernière mise à jour : janvier 2005).
Âge (années) Homme Femme
80 + 7,65 + 9,67
85 + 5,46 + 6,75
90 + 3,85 + 4,57
95 + 2,99 + 3.20

La Lettre du Cardiologue - n° 388 - octobre 2005
20
VALVULOPATHIE AORTIQUE
La pathologie valvulaire aortique la plus fréquemment retrouvée
chez l’octogénaire est le rétrécissement aortique calcifié (2, 3). Il
représente, dans notre série, 80 % de la chirurgie valvulaire à cet âge.
Chez les sujets âgés, la pathologie valvulaire est associée à un
nombre important de pathologies (tableau II),au premier rang
desquelles se place la maladie coronarienne, mais également l’in-
suffisance rénale, la pathologie pulmonaire chronique, le diabète,
les accidents vasculaire cérébraux et la maladie vasculaire péri-
phérique, qui augmentent le risque de complications postopéra-
toires et de séjours prolongés.
Dans cet esprit, toute autre pathologie associée telle que cancer
non contrôlé, démence sénile ou insuffisance sévère d’organe, qui
diminuerait la qualité et l’espérance de vie, représente une contre-
indication à la chirurgie.
est faite de façon programmée, afin d’éviter d’arriver au stade
des complications, qui imposerait une intervention en urgence.
Pour le chirurgien, le moment essentiel pour prendre sa décision,
indépendamment de tous les éléments cliniques objectifs, se
déroule lors de la consultation préopératoire, plus encore pour
les octogénaires que pour les malades plus jeunes.
La décision sera toute différente face à deux situations caricatu-
ralement opposées :
●
“Docteur, j’ai 85 ans, je ne peux plus rien faire ! J’ai des tas
de projets ! Je veux aller voir mon petit-fils aux États-Unis (sic),
de toute façon, ça passe ou ça casse !” :la réponse sera très pro-
bablement : “Oui, je vous opère, mais pour gagner il faut être
deux : pendant l’intervention,vous dormez, c’est moi qui tra-
vaille ! Mais après, en réanimation, c’est à VOUS de travailler ;
je ne peux pas respirer et tousser pour vous !”
●
À l’opposé, face à un patient disant : “Je suis peu gêné, je ne
sors plus de chez moi” ; face au concert des filles : “Mais si, pépé,
il faut que tu te fasses opérer !”,à l’inquiétude du malade : “Y
a-t-il un risque ?” et à sa surprise lors de la réponse positive du
médecin, il faudra probablement réfléchir, prendre du temps,
voire refuser l’intervention.
La chirurgie de remplacement valvulaire est le plus souvent iso-
lée, elle est cependant associée à une revascularisation coronaire
dans 30 à 40 % des cas (tableau III).
MISE AU POINT
Tableau II. Chirurgie de la valve aortique (hôpital de La Pitié-
Salpêtrière).
Antécédents cliniques Nombre Pourcentage
Hypertension artérielle (HTA) 209 41 %
Tabagisme 88 17,2 %
Hyperlipidémie 71 13,9 %
Diabète 44 8,6 %
Trouble de rythme 19 3,7 %
Infarctus du myocarde (IDM) 7 1,4 %
Angioplastie préopératoire 18 3,5 %
Broncho-pneumopathies chroniques
obstructives (BPCO) 17 3,3 %
Insuffisance rénale 7 1,4 %
Accident vasculaire cérébral (AVC) 6 1,2 %
Tableau III. Remplacement valvulaire (RVA) chez les octogénaires
(hôpital de La Pitié-Salpêtrière 1990-2002).
Nombre Pourcentage
RVA isolé 326 63,9 %
RVA + pontages aortocoronaires 184 36,1 %
TOTAL 510 100 %
De ce fait, l’évaluation préopératoire est donc essentielle. L’examen
clinique est parfois plus difficile chez le sujet âgé. Le souffle systo-
lique peut être diminué, voire inaudible, dans le cas d’une sténose
aortique très serrée. L’existence de manifestations asthmatiformes
peut masquer les symptômes d’insuffisance cardiaque qui, chez les
octogénaires, sont susceptibles de prendre des aspects trompeurs
tels qu’une dégradation progressive de la fonction rénale.
Le bilan préopératoire comprendra toujours une échocardiographie
cardiaque transthoracique, une coronarographie – compte tenu de
l’incidence élevée d’athérosclérose chez ces patients – ainsi qu’une
échographie Doppler de vaisseaux du cou à la recherche d’une
pathologie carotidienne – compte tenu du risque de lésion caro-
tidienne et de la possibilité de réaliser un traitement chirurgical
associé.
Dans notre série, 40 % de patients opérés pour un rétrécissement
aortique avaient des lésions coronaires relevant d’un geste de revas-
cularisation chirurgicale, et 5 % présentaient également une sté-
nose carotidienne qui a pu bénéficier d’une chirurgie combinée.
Au vu de ces éléments, la chirurgie chez les patients octogénaires
s’adresse aux patients symptomatiques les plus motivés et elle
La mortalité opératoire du remplacement valvulaire isolée varie
entre 5-17 %, selon les séries (4, 5),elle tend à diminuer au fil
des années (6, 7). Dans notre série de 510 patients, opérés entre
1990 et 2002, la mortalité est globalement de 12 %, mais dimi-
nue à 2 % entre 2000 et 2002, rejoignant le risque opératoire des
patients plus jeunes.
La nécessité d’y associer un geste chirurgical de revascularisa-
tion est acquise et acceptée tant le risque est majeur en l’absence
de revascularisation. Néanmoins, l’association d’une pathologie
coronaire à la pathologie valvulaire, et non l’acte chirurgical, aug-
mente nettement le risque vital. Dans ce groupe, la mortalité opé-
ratoire augmente globalement à 15-20 % (8,9),et elle est de 16 %
dans notre série. Le risque opératoire n’augmente pas en cas de
monopontage (7),mais uniquement chez les pluritronculaires.
Les autres facteurs de risque sont la dyspnée de classe IV de la
NYHA, l’insuffisance cardiaque congestive, l’infarctus de myo-
carde au préalable et la chirurgie en urgence.
Le choix de la prothèse valvulaire doit tenir compte de l’espérance
de vie par tranche d’âge (tableau I). De ce fait, l’on s’oriente donc
naturellement vers les bioprothèses pour de nombreuses raisons.
Tout d’abord pour des raisons liées à la prothèse, celles-ci ne néces-
sitant pas de traitement anticoagulant en soi. Leur durabilité pour

La Lettre du Cardiologue - n° 388 - octobre 2005
21
MISE AU POINT
ces tranches d’âge est supérieure à l’espérance de vie des malades
puisqu’elles dépassent les 15 ans en moyenne, avec certaines
durabilités très au-delà, si, par hasard, votre malade devenait un
jour centenaire ! Le choix de la prothèse biologique s’impose
également étant donné le risque accru d’accidents vasculaires céré-
braux sous anticoagulants, joint à la grande probabilité que votre
malade a d’avoir besoin, compte tenu de son âge, d’autres inter-
ventions extracardiaques telles que prothèse de hanche, du genou,
chirurgie de la cataracte, prostatectomie, etc.
Parmi les bioprothèses, les prothèses classiques avec armature,
qu’elles soient porcines ou péricardiques, ont fait la preuve de leur
efficacité depuis de nombreuses années. Quant aux bioprothèses
dites “sans stent”, les moindres gradients obtenus avec ces valves
sont à contrebalancer avec l’augmentation du temps de clampage
aortique pour leur mise en place. Celui-ci demeure toujours un
facteur de risque opératoire majeur, ce d’autant que ces “petites
grand-mères” n’ont pas le désir de “courir le marathon” mais
celui, simplement, de pouvoir avoir une vie adaptée à leur âge.
Quant à elles, les nouvelles approches, dites “moins invasives”,
de pose d’une valve aortique par voie percutanée n’en sont, à
l’heure actuelle qu’aux balbutiements même si ceux-ci sont pro-
metteurs ! Elles ne s’adressent qu’aux malades dits “inopérables”
et ayant une pronostic vital menacé à très court terme. De nom-
breux points techniques ne sont pas encore résolus, comme l’abla-
tion de la valve native ; le devenir à moyen et encore plus à long
terme est inconnu même pour la poignée de malades traités ainsi.
Il n’en demeure pas moins qu’il s’agit d’une voie de recherche
pour le futur, peut-être pour nous ou nos enfants.
La grande fréquence de la fibrillation auriculaire en postopéra-
toire justifie, pour certains, l’utilisation de valves mécaniques,
compte tenu de la nécessité de maintenir pour eux, de ce fait, un
traitement anticoagulant à vie.
Le taux de complications postopératoires varie dans la littérature
entre 20 et 80 %. La fibrillation auriculaire est, de loin, la compli-
cation la plus fréquente, avec une incidence de 4 à 50 % selon
les séries (10-12),suivie par le bas débit cardiaque (15 à 20 %),
l’insuffisance rénale (5 à 8 %), les réopérations (5 à 7 %), les
complications respiratoires (10 %) et les accidents vasculaires
cérébraux (tableau IV).
La survie, une fois passé le cap de la période postopératoire, rejoint
celle du groupe contrôle, soit 70 à 80 % à cinq ans (13, 14). Ces
bons résultats contrastent avec ceux des patients qui n’ont pas été
opérés. Bouma et al. (15) rapportent une survie de 49 % à 3 ans,
dans le groupe de patients considérés comme ayant un risque
important pour la chirurgie et qui ont été traités médicalement.
VALVULOPATHIE MITRALE
La chirurgie de la valve mitrale représente 10 à 25 % de la chirur-
gie valvulaire chez les octogénaires, l’insuffisance mitrale étant la
cause la plus fréquente, qu’elle soit myxoïde ou ischémique. La
chirurgie ne sera envisagée que chez les patients symptomatiques.
Le choix entre remplacement et plastie mitrale repose sur les don-
nées échographiques et le bilan des lésions peropératoires.
La plupart des valves myxoïdes peuvent être réparées par les tech-
niques habituelles de résection quadrangulaire, plicature de l’an-
neau et annuloplastie. Et ce, d’autant qu’il s’agit dans 80 % des
cas d’une atteinte isolée de la petite valve, pour laquelle le geste
est simple, parfaitement codifié et reproductible par la main de
tous les chirurgiens, et dont les excellents résultats se maintien-
nent à long terme.
Dans les cas de lésions complexes touchant les deux feuillets, qui
nécessitent une réparation plus compliquée, avec une prolongation
importante du temps de clampage, et dont le risque de résultats
imparfaits tant immédiats qu’à moyen terme est important, il pourra
être légitime – compte tenu de l’âge, de la fragilité tissulaire, de
calcifications associées – de savoir “être modeste”, et d’opter pour
un remplacement valvulaire à l’aide d’une bioprothèse qui, comme
en position aortique, donne d’excellents résultats.
Un point particulier est à considérer dans la chirurgie de la valve
mitrale, chez le sujet octogénaire, c’est celui que représentent
les calcifications de l’anneau mitral. Celles-ci, quand elles sont
massives, peuvent s’étendre jusqu’à l’endocarde dans le sillon
auriculo-ventriculaire, débordant sur le muscle ventriculaire
gauche. Outre le fait que ces calcifications peuvent rendre le pas-
sage des points excessivement difficile, voire impossible, le risque
de survenue d’une rupture de l’anneau mitral – complication gra-
vissime se soldant toujours à l’heure actuelle par la mort du malade
sur la table d’opération ou en réanimation par hémorragie chirur-
gicale incontrôlable – incite à la plus grande prudence. Il est tota-
lement licite de récuser certains de ces malades en préopératoire,
en s’aidant de toutes les techniques récentes d’imagerie de façon
à préciser l’importance exacte de celle-ci, voire de rebrousser che-
min, si la découverte est faite opératoirement.
Ainsi, dans notre série, la chirurgie mitrale a représenté 11% des
patients (65 sur 575) entre 1990 et 2002. Les gestes effectués ont
été 30 fois une plastie et 35 fois un remplacement valvulaire.
Les complications postopératoires ne diffèrent guère de celles de
la chirurgie aortique.
La plastie mitrale présente de bons résultats chez les sujets âgés
et devrait être réalisée si possible. Sur une série de 100 patients ayant
une insuffisance mitrale ischémique, Bolling et al. (16)ont rapporté
une mortalité postopératoire de 4 % et une survie à un an de 90 %.
En revanche, en cas de remplacement mitral, les taux sont plus éle-
vés, entre 15 et 40 %, et la survie à 5 ans est de 41 % (12, 17).
Tableau IV. Complications postopératoires après RVA (hôpital de la
Pitié-Salpêtrière 1990-2002).
Complications Pourcentage
Bas débit cardiaque 31,2 %
AC/FA 23,5 %
Complications respiratoires 16,1 %
Complications infectieuses 9,6 %
Insuffisance rénale 8,8 %
Reprise chirurgicale 4,1 %
Complications de paroi 3,9 %
AVC 2,7 %
Hémorragie digestive 2,2 %

CONCLUSION
La pathologie valvulaire représente la majorité des opérés de plus
de 80 ans adressés en chirurgie cardiaque.
Les améliorations apportées ces dernières années font que les
résultats du remplacement valvulaire aortique isolé chez les
patients octogénaires sont devenus proches de ceux des patients
plus jeunes, et la survie rejoint celle de la population générale,
un fois passée la période postopératoire. Cependant, ces résul-
tats ne s’entendent que sur la population des sujets les plus actifs,
avec le moins de facteurs de comorbidité et de dépendance. Dans
tous les cas, une évaluation du bénéfice/risque tenant compte de
l’individu, et en particulier de son désir personnel, est nécessaire.
Au prix d’un risque nettement plus élevé en cas de lésions coro-
naires ou de chirurgie mitrale, le bénéfice en termes de confort
de vie et de qualité penche nettement pour la chirurgie. ■
Bibliographie
1. Engoren M, Arslanian-Engoren C, Steckel D, Neihardt J, Fenn-Buderer N.
Cost, outcome, and functional status in octogenarians and septuagenarians after
cardiac surgery. Chest 2002;122(4):1309-15.
2.Blanchet D, Lerais F. Projections démographiques pour la France, ses régions
et ses départements : horizon 2030-2050. Insee, collection Insee, résultats
2002;16:40.
3. Deiwick M, Tandler R, Mollhoff T et al. Heart surgery in patients aged eighty
years and above: determinants of morbidity and mortality. Thorac Cardiovasc
Surg 1997;45(3):119-26.
4. Edwards MB, Taylor KM. Outcomes in nonagenarians after heart valve repla-
cement operation. Ann Thorac Surg 2003;75(3):830-4.
5. Astor BC, Kaczmarek RG, Hefflin B, Daley WR. Mortality after aortic valve
replacement: results from a nationally representative database. Ann Thorac Surg
2000;70(6):1939-45.
6.Collart F, Feier H, Kerbaul F et al. Primary valvular surgery in octogenarians:
perioperative outcome. J Heart Valve Dis 2005;14(2):238-42; discussion 242.
7. Langanay T, De Latour B, Ligier K et al. Surgery for aortic stenosis in octo-
genarians: influence of coronary disease and other comorbidities on hospital
mortality. J Heart Valve Dis 2004;13:545-53.
8. Chiappini B, Camurri N, Loforte A et al. Outcome after aortic valve replace-
ment in octogenarians. Ann Thorac Surg 2004;78(1):85-9.
9. Rosengart TK, Finnin EB, Kim DY et al. Open heart surgery in the elderly:
results from a consecutive series of 100 patients aged 85 years or older. Am J Med
2002;112(2):143-7.
10. Bloomstein LZ, Gielchinsky I, Bernstein AD et al. Aortic valve replacement
in geriatric patients: determinants of in-hospital mortality. Ann Thorac Surg
2001;71(2):597-600.
11. Avery GJ 2nd, Ley SJ, Hill JD, Hershon JJ, Dick SE. Cardiac surgery in the
octogenarian: evaluation of risk, cost, and outcome. Ann Thorac Surg 2001;
71(2):591-6.
12. Alexander KP, Anstrom KJ, Muhlbaier LH et al. Outcomes of cardiac surge-
ry in patients > or = 80 years: results from the National Cardiovascular Network.
J Am Coll Cardiol 2000;35(3):731-8.
13. Srinivan A, Oo A, Grayson A et al. Mid-term survival after surgery in elderly
patients: analysis of predictors for increased mortality. Interactive Cardiovacular
& Thoracic Surgery 2004;3:289-93.
14.Freeman WK, Schaff HV, O’Brien PC et al. Cardiac surgery in the octogenarian:
perioperative outcome and clinical follow-up. J Am Coll Cardiol 1991;18(1):29-35.
15. Bouma BJ, van Den Brink RB, van Der Meulen JH et al. To operate or not
on elderly patients with aortic stenosis: the decision and its consequences. Heart
1999;82(2):143-8.
16.Bolling SF, Deeb GM, Bach DS. Mitral valve reconstruction in elderly, ische-
mic patients. Chest 1996;109(1):35-40.
17.Asimakopoulos G, Edwards MB, Brannan J, Taylor KM. Survival and cause of
death after mitral valve replacement in patients aged 80 years and over: collective
results from the UK heart valve registry. Eur J Cardiothorac Surg 1997;11(5):922-8.
MISE AU POINT
INSPRA
p. 22
1
/
4
100%