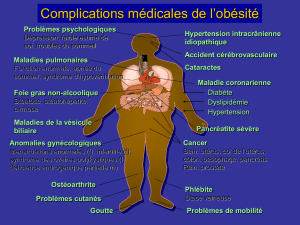
Lire l'article complet

CAS CLINIQUE
334 | La Lettre du Neurologue • Vol. XV - n° 9 - novembre 2011
Mots-clés
Hypertension intracrânienne idiopathique – Nerf oculomoteur commun – Aréflexie
Keywords
Idiopathic intracranial hypertension
–
Third nerve
–
Areflexia
Hypertension intracrânienne
idiopathique inhabituelle : paralysie
bilatérale du nerf oculomoteur
commun et aréflexie ostéotendineuse
An unusual case of idiopathic intracranial hypertension: bilateral third
nerve palsy and areflexia
M. El Machkour*, R. Belfkih*, Z. Souirti*, O. Messouak*, M.F. Belahsen*
* Service de neurologie, CHU Hassan-II, Fès, Maroc.
L’
hypertension intracrânienne idiopathique ou bénigne
est une pathologie de plus en plus fréquente. Son appel-
lation “bénigne” doit être considérée avec beaucoup de
précaution car elle engage le pronostic visuel. La forme typique
peut comporter, en plus, des céphalées, des vomissements et
des acouphènes ainsi qu’une éventuelle paralysie de la sixième
paire intracrânienne. Dans certains cas rares, il peut exister
d’autres types de paralysie des nerfs crâniens, voire une atteinte
radi culaire, plus ou moins importante. Nous rapportons ici le cas
d’une hypertension intracrânienne idiopathique avec paralysie
extrinsèque bilatérale de la troisième paire de nerfs crâniens
associée à une aréflexie.
Observation
Une patiente âgée de 22 ans, sans antécédents pathologiques
notables, présente un épisode de céphalées accompagnées de
vomissements, d’une diplopie et d’une baisse de l’acuité visuelle,
dont l’installation est rapidement progressive sur 24 heures. L’évo-
lution sur 15 jours est marquée par une amélioration des céphalées
et la disparition des vomissements, mais aussi par la persistance
de la diplopie. Selon l’examen physique, la patiente est apyrétique,
avec nuque souple ; elle a un poids de 78 kg pour une taille de
1,60 m et un IMC de 30,4.
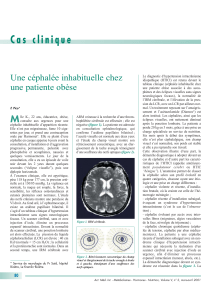
L’examen de l’oculomotricité a trouvé une paralysie bilatérale de la
troisième paire de nerfs crâniens prédominant à droite
(figure 1a
et b)
. Une baisse importante de l’acuité visuelle a été estimée
au compte des doigts à 1 m à droite et 3/10 à gauche. En dehors
d’une aréexie achiléenne droite, aucun trouble neurologique n’a
été constaté aux 4 membres. Le scanner cérébral avec et sans
injection n’a pas révélé d’anomalies. L’IRM cérébrale avec une
ARM (angiographie par résonance magnétique), ne montrant
également aucune anomalie, a permis d’éliminer l’hypothèse
d’une thrombose veineuse cérébrale. La ponction lombaire a
montré une pression à 35 cm d’H2O avec évacuation de 20 cm3
de liquide céphalorachidien (LCR).
L’étude cytobactériologique et chimique du LCR se révèle sans
particularités : il n’y a pas, notamment, de synthèse intrathécale
d’immunoglobulines. L’examen ophtalmologique a trouvé un
œdème papillaire de stade III bilatéral. L’examen électroneuromyo-
graphique, réalisé pour les réexes ostéotendineux abolis, n’a pas
découvert d’anomalies. Un bilan biologique exhaustif (bilan inam-
matoire, sérologie VIH, VDRL/TPHA, sérologie de Lyme, sérologie
pour hépatites B et C, anticorps antinucléaires, anticorps anti-ADN
natif, anticorps antiphospholipides) a été réalisé, éliminant les
autres étiologies d’hypertension intra crânienne.
L’évolution après la ponction lombaire déplétive a été marquée
par une amélioration nette de l’ophtalmoplégie
(figure 2a et b)
et
par la réapparition des réexes ostéotendineux. Cette réponse a
permis de rattacher la symptomatologie clinique à l’hypertension
intracrânienne. L’absence d’étiologie constatée après un bilan
exhaustif a permis de poser le diagnostic d’une hypertension intra-
crânienne idiopathique atypique, vu l’existence d’une paralysie
de la troisième paire de nerfs crâniens et l’abolition des réexes.
Discussion
L’hypertension intracrânienne idiopathique, également appelée
“bénigne”, est une pathologie de plus en plus fréquente, en lien

CAS CLINIQUE
Figure 1b. Photo avant traitement montrant la paralysie
de l’adduction de l’œil droit.
Figure 1a. Photo avant traitement montrant la paralysie
de l’adduction de l’œil gauche.
Figure 2a. Photo après traitement montrant une discrète
limitation de l’adduction de l’œil gauche.
Figure 2b. Photo après traitement montrant une discrète
limitation de l’adduction de l’œil droit.
La Lettre du Neurologue • Vol. XV - n° 9 - novembre 2011 | 335
avec l’augmentation de l’obésité (1). Sa bénignité doit être consi-
dérée avec précaution, car elle engage le pronostic visuel, si elle
n’est pas prise en charge à temps.
Le terme d’“hypertension intracrânienne idiopathique” est
restreint aux cas où toutes les autres étiologies d’hypertension
intra crânienne sont éliminées (1, 2). Ses critères diagnostiques
n’ont pas été mis à jour depuis les critères modifiés de Dandy,
établis en 1985. Il s’agit d’un diagnostic par élimination. Les
critères couramment utilisés sont les signes d’une pression
intracrânienne élevée chez un patient conscient, sans signes
neurologiques de localisation, en dehors d’une parésie ou d’une
paralysie de la sixième paire de nerfs crâniens, unilatérale ou
bilatérale. La pression intracrânienne est élevée, supérieure
ou égale à 25 cm d’H2O, et sans anomalies cytochimiques du
LCR. Une IRM couplée à l’angiographie veineuse (ARM) est
systématique pour éliminer une hydrocéphalie, une tumeur
intracrânienne et surtout une thrombose veineuse cérébrale
(2). Il ne faut pas oublier certaines pathologies systémiques
pouvant se manifester par la seule hypertension intra-
crânienne, en particulier le lupus érythémateux aigu disséminé
ou le syndrome des anticorps antiphospholipides.
La forme typique concerne principalement des jeunes femmes
obèses (3). Cela dit, l’exclusion d’autres diagnostics doit être plus
stricte chez les enfants et les patients de sexe masculin. Dans une
étude contrôlée, les symptômes les plus fréquemment retrouvés
ont été des céphalées (94 %), des scotomes visuels transitoires
(94 %), des acouphènes pulsatiles (58 %), de la photophobie
(54 %), de la diplopie (38 %), une baisse de l’acuité visuelle (30 %)
et des douleurs périorbitaires liées aux mouvements oculaires
(22 %) [4]. Le fond d’œil signale un œdème papillaire unilatéral
ou bilatéral asymétrique (5) – qui peut être absent dans 6 % des
cas (1). Pour ces derniers cas, la pression intracrânienne est moins
importante que chez les patients avec œdème papillaire (6).
La paralysie unilatérale ou bilatérale de la sixième paire de nerfs
crâniens est le seul signe neurologique accepté fréquemment
en matière d’hypertension intracrânienne idiopathique. Il est en
effet retrouvé dans 30 % des cas (1, 2). D’autres types d’oph-
talmoplégie ont aussi été décrits : la paralysie transitoire ou
établie, extrinsèque, de la troisième paire de nerfs crâniens (7),
la paralysie de la quatrième paire de nerfs crâniens, l’ophtal-
moplégie internucléaire et l’ophtalmoplégie diffuse bilatérale.
Notre patiente présente une paralysie extrinsèque bilatérale de
la troisième paire de nerfs crâniens. Le mécanisme physiopatho-
logique de l’atteinte de la troisième paire de nerfs crâniens (et
des autres) semble secondaire à sa compression, sa distorsion
ou son déplacement dans les espaces sous-arachnoïdiens par
hyperpression du LCR (8). Comme dans le cas de notre patiente,
la réversibilité de la paralysie oculomotrice après une ponction
lombaire déplétive permet d’établir sa relation avec l’élévation de
la pression intracrânienne. Des exemples anecdotiques d’atteinte
de la cinquième ou de la septième paire de nerfs crâniens ont
également été rapportés (1).
L’atteinte radiculaire diffuse peut également être observée au
cours d’une hypertension intracrânienne idiopathique. Elle se
manifeste par une simple aréexie, voire une tétraparésie aréec-
tique, mimant un syndrome de Guillain-Barré dans le cadre d’une

CAS CLINIQUE
336 | La Lettre du Neurologue • Vol. XV - n° 9 - novembre 2011
hypertension intracrânienne secondaire à une thrombophlébite
cérébrale (9).
En 2000, T. Obeid et al. (10) ont rapporté 2 cas d’atteinte radiculaire
en rapport avec une hypertension intracrânienne : l’une idiopathique
et l’autre sur thrombose veineuse cérébrale. Les patients ont été
traités comme pour un syndrome de Guillain-Barré, par immunoglo-
bulines intraveineuses, sans aucune amélioration (11). La ponction
lombaire déplétive a amélioré les symptômes, permettant d’établir
leur lien avec l’hypertension intracrânienne. L’atteinte radicu-
laire peut s’accompagner d’une dégénérescence axonale secon-
daire mimant une forme axonale de syndrome de Guillain-Barré.
Cependant, la rareté des cas où l’existence d’un œdème papillaire
qui se manifeste lors d’un syndrome de Guillain-Barré pousse à se
méer devant l’absence ou l’atypie des signes électrophysiologiques.
Chez notre patiente, l’association d’une ophtalmoplégie et d’une
aréexie aurait plutôt fait penser à un syndrome de Miller-Fisher.
On suspecte que le mécanisme de dysfonction radiculaire est
en rapport avec l’élévation de la pression du LCR, responsable
d’une distension des espaces sous-arachnoïdiens et donc d’un
étirement ou d’une lésion des racines qui y passent (10). Une
ischémie des nerfs par hyperpression des vaisseaux qui les irriguent
peut également être suspectée (12). Les nerfs moteurs semblent
plus vulnérables que les autres.
L’association de 2 ou plus de ces signes cliniques atypiques,
comme chez notre patiente, impose une plus grande
vigilance quant au diagnostic d’hypertension intracrânienne
idio pathique.
Conclusion
En dehors de la paralysie de la sixième paire intracrânienne,
fréquemment décrite dans un tableau d’hypertension intra-
crânienne idiopathique, d’autres types de paralysie des paires de
nerfs crâniens sont aussi observés, bien que rarement, dans un
tableau d’hypertension intracrânienne bénigne – en particulier,
l’atteinte extrinsèque de la troisième paire. Une atteinte radiculaire
plus ou moins sévère peut également se rencontrer dans ce cas de
gure. Des tableaux atypiques nécessitent une vigilance impor-
tante lors du diagnostic d’hypertension intracrânienne idiopathique,
vigilance qui se manifeste par un bilan exhaustif capable d’éliminer
toutes les étiologies d’une hypertension intracrânienne. ■
1. Radhakrishnan K, Ahlskog JE, Garritty JA et al. Idiopathic
intracranial hypertension. Mayo Clin Proc 1994;69(2):169-80.
2. Sylaja PN, Ahsan Moosa NV, Radhakrishnan K et al. Diffe-
rential diagnosis of patients with intracranial sinus venous
thrombosis related isolated intracranial hypertension from
those with idiopathic intracranial hypertension. J Neurol Sci
2003;215(1-2):9-12.
3. Radhakrishnan K, Thacker AK, Bohlaga NH et al. Epidemio-
logy of idiopathic intracranial hypertension: a prospective
and case-control study. J Neurol Sci 1993;116(1):18-28.
4. Giuseffi V, Wall M, Siegel PZ et al. Symptoms and disease
associations in idiopathic intracranial hypertension (pseu-
dotumor cerebri): a case-control study. Neurology 1991;
41(2Pt 1):239-44.
5. Wattamwar PR, Baheti NN, Radhakrishnan A. Idiopathic
intracranial hypertension presenting as unilateral papil-
ledema. Neurol India 2010;58(5):818-9.
6. Digre KB, Nakamoto BK, Warner JE et al. A comparison
of idiopathic intracranial hypertension with and without
papilledema. Headache 2009;49(2):185-93.
7. Rezazadeh A, Rohani M. Idiopathic intracranial hyper-
tension with complete oculomotor palsy. Neurol India
2010;58(5):820-1.
8. Larner AJ. False localising signs. J Neurol Neurosurg
Psychiatry 2003;74(4):415-8.
9. Moosa A, Kishore A, Gupta AK et al. Blindness, ophtal-
moplegia and extensive radiculopathy: an unusual clinical
syndrome in intracranial sino-venous thrombosis. Neurol
India 2004;52(1):96-8.
10. Obeid T, Awada A, Mousali Y et al. Extensive radiculo-
pathy: a manifestation of intracranial hypertension. Eur J
Neurol 2000;7(5):549-53.
11. Bortoluzzi M, Di Lauro L, Marini G. Benign intracranial
hypertension with spinal and radicular pain. Case report.
J Neurosurg 1982;57(6):833-6.
12. Parke WW, Watanabe R. The intrinsic vasculature of the
lumbosacral spinal nerve roots. Spine 1985;10(6):508-15.
Références bibliographiques
ENV/11/192/X - Septembre 2011
Les laboratoires Teva et Lundbeck, engagés depuis de nombreuses années dans le
domaine du système nerveux central et plus récemment dans la maladie de Parkinson,
ont le plaisir de mettre à disposition, des patients et des professionnels de santé
concernés, une nouvelle brochure sur la rééducation physique des patients atteints
de maladie de Parkinson.
Cette brochure « Rééducation et maladie de Parkinson » a pour but d’aider les
patients parkinsoniens à retrouver ou maintenir une motricité qui leur permettra
de mener une vie active.
Elle est destinée aux patients désireux de faire eux-mêmes leur rééducation, à
domicile.
Rédigée par le Dr. Marc Ziegler (Neurologue à la Fondation Rothschild, Paris) et Jean-Pierre
Bleton (Kinésithérapeute à l’Hôpital Saint-Antoine, Paris), elle rassemble une centaine
d’exercices adaptés aux particularités de la maladie de Parkinson et aux difficultés
rencontrées quotidiennement par les patients.
Ces exercices variés et simples à exécuter, cherchent à répondre au plus grand nombre
de situations rencontrées par les patients parkinsoniens.
Plus de 180 illustrations aideront les patients à réaliser leurs exercices, selon leurs
besoins, sur différentes parties du corps telles que : le cou et les épaules, les membres
supérieurs, le tronc et la posture, les membres inférieurs, l’équilibre, la marche, le
freezing, la prévention des chutes, l’écriture, la face, la parole, la respiration et les
activités de la vie quotidienne.
Cette brochure, disponible auprès des délégués médicaux Teva et Lundbeck,
a reçu le soutien de l’association France Parkinson et de l’ordre des masseurs
kinésithérapeutes.
BAT Publi AZILECT 185x86.indd 1 26/09/2011 14:22:04
1
/
3
100%