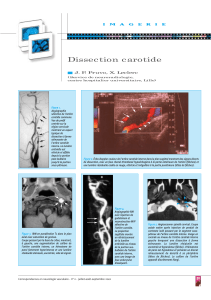
Quel bilan intracrânien ou aortique D

Dossier thématique
Dossier thématique
La Lettre du Neurologue - Vol. XI - n° 10 - décembre 2007
386
Quel bilan intracrânien ou aortique
chez un patient ayant une sténose carotide ?
•● P. Amarenco*
DES DEUX STÉNOSES
CAROTIDE ET INTRACRÂNIENNE,
LAQUELLE DOIT L’EMPORTER ?
Les études qui ont évalué les bénéfices et les risques de l’en-
dartérectomie carotide (NASCET, ECST, ACAS, ACAST) soit
ont été réalisées sans tenir compte d’une éventuelle sténose
d’une artère intracrânienne d’aval ou d’une autre artère céré-
brale dans un territoire différent de la zone d’ischémie symp-
tomatique (ECST), soit n’ont inclus que les patients dont la
sténose intracrânienne (siphon ou terminaison carotide, ou
encore artère cérébrale moyenne) était d’un degré inférieur
à celui de la sténose carotide, mais sans tenir compte d’une
éventuelle sténose associée d’une artère vertébrale ou du tronc
basilaire.
Par conséquent, l’indication de la revascularisation d’une sténose
carotide en cas de sténose associée intracrânienne doit être
fondée sur le jugement clinique et l’expérience du médecin.
Le jugement clinique conduit à penser qu’un patient qui a une
sténose serrée intracrânienne (siphon ou terminaison carotide,
artère cérébrale moyenne, segment V4 de l’artère vertébrale
ou tronc basilaire) est au moins autant à risque du fait de sa
sténose intracrânienne que du fait de sa sténose de l’origine
de l’artère carotide interne, et cela pourrait plaider pour un
traitement médical seul. Une autre attitude serait de considérer
que, de toutes les façons, le traitement médical s’impose mais
que revasculariser la sténose qui peut l’être constitue aussi une
démarche de prévention complémentaire raisonnable. En atten-
dant les résultats d’études à venir, c’est l’attitude que j’adopte
si, par ailleurs, le patient est bien informé, est d’accord avec ce
choix thérapeutique, et si l’opérabilité est satisfaisante.
QUEL RISQUE ?
La présence d’une sténose intracrânienne induit un très haut
risque d’accident dans le territoire distal de cette sténose : 15 %
après un suivi moyen de 1,8 an dans le bras aspirine de l’étude
WASID (1), 38 % à 2 ans dans l’étude GESICA (2), et même
61 % à 2 ans chez les patients de l’étude GESICA qui avaient
une sténose hémodynamiquement significative.
QUEL BILAN ?
On pourrait choisir la posture selon laquelle il n’est pas nécessaire
de connaître une éventuelle lésion menaçante intracrânienne,
puisque son traitement spécifique n’est pas validé. Je considère pour
ma part que, chez tous les patients, le minimum est de connaître
le lit d’aval : Doppler transcrânien et angiographie par résonance
magnétique me paraissent indispensables, angio-scanner si l’inter-
prétation des deux précédents est impossible ou difficile. Une IRM
haute résolution en cas de sténose intracânienne va certainement
devenir l’examen de choix, car elle seule permet de voir la paroi de
l’artère et ainsi d’apprécier le véritable degré de sténose. Aucune
étude n’a cependant pour l’instant corrélé ces résultats à la survenue
d’événements cliniques homolatéraux. Mais, comme le veut le
dicton : un homme (médecin ou patient) prévenu en vaut deux.
La connaissance d’une sténose intracrânienne pousse le patient et
le médecin à optimiser le traitement des facteurs de risque.
ET L’AORTE ?
L’athérosclérose de la crosse de l’aorte doit être vue comme un
marqueur de haut risque vasculaire, et parfois comme une cause
d’embolie cérébrale (3). Le risque de tout événement vasculaire
(cérébral, cardiaque ou périphérique) est de 26 % après un an. La
recherche par échographie transœsophagienne (seule méthode
validée à ce jour) est semi-invasive, souvent pénible pour les
patients. Aussi, elle ne doit pas être systématique dans le contexte
d’une sténose carotide qui doit être opérée. En revanche, en
cas d’infarctus cérébral ou d’AIT de cause inconnue (y compris
chez les patients ayant une sténose carotide inférieure à 70 %),
il me paraît licite de proposer cette recherche pour les mêmes
raisons qui me poussent à chercher une sténose intracrânienne,
c’est-à-dire pour optimiser la prévention secondaire. ■
RéféRences bibliogRaphiques
1. Chimowitz MI, Lynn MJ, Howlett-Smith H et al. Comparison of warfarin
and aspirin for symptomatic intracranial arterial stenosis. N Engl J Med
2005;352:1305-16.
2. Mazighi M, Tanasescu R, Ducrocq X et al. Prospective study of symptomatic
atherothrombotic intracranial stenoses. e GESICA study. Neurology
2006;66:1187-91.
3. Amarenco P, Röther J, Patrik M, Davis SM, Donnan GA. Aortic arch atheroma:
an up-date. Curr Atheroscler Rep 2006;8:343-6.
* Centre d’accueil et de traitement de l’attaque cérébrale, hôpital Bichat, Paris.
LN-NN-10-1207.indd 386 18/12/07 11:40:27
1
/
1
100%