Fiche technique n° 39 Prise en charge d’une iléostomie

Fiche technique
247
Sous la responsabilité de leurs auteurs
Fiche technique
Fiche à détacher et à archiver
La Lettre de l’Hépato-gastroentérologue - vol. X - n° 9 - novembre-décembre 2007
Prise en charge d’une iléostomie
Frédéric Bretagnol*, Guislaine Dominge**,
Yves Panis*
* Chirurgiens ** Stomathérapeute
Pôle des maladies de l’appareil digestif (PMAD),
service de chirurgie colorectale, hôpital Beaujon, Clichy.
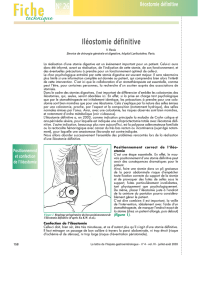
Prise en charge d’une iléostomie
n° 39
Figure 1.
Iléostomie droite.
L’
iléostomie consiste en une ouverture à la peau
de l’iléon, segment distal de l’intestin grêle. Elle
permet une dérivation des liquides digestifs (1).
Son objectif principal est la protection d’une anastomose
digestive sous-jacente ou l’interruption complète, défini
-
tive ou non, du circuit digestif. Elle représente donc un
handicap temporaire ou définitif, avec des répercussions
physiques (complications chirurgicales, modification de
l’image corporelle, séquelles nutritionnelles et sexuelles)
et psychologiques (retentissement familial et profes-
sionnel) importantes pour le patient. Elle nécessite donc
une prise en charge pluridisciplinaire par le chirurgien
et par l’infirmier stomathérapeute, qui interviendront
conjointement dans l’information et l’éducation du
patient, que ce soit avant, pendant ou après son hospi-
talisation. Ce travail a été réalisé en collaboration avec
l’équipe de stomathérapie de notre service (G. Dominge),
chaînon indispensable dans la pratique quotidienne de la
chirurgie colorectale. Nous aborderons tout d’abord les
aspects médicaux, c’est-à-dire la technique chirurgicale,
les indications et les complications postopératoires des
iléostomies, puis nous insisterons sur le rôle éducatif et
informatif de l’infirmier stomathérapeute ainsi que sur
l’accompagnement du patient, car la réalisation d’une
stomie ne doit pas constituer une infirmité pour celui
qui en est porteur, et ce dernier doit être mis, le plus
rapidement possible, en situation de réaliser lui-même
son appareillage afin d’être autonome.
LE POINT DE VUE DU CHIRURGIEN
Indications, technique chirurgicale
et complications
Indications
Les iléostomies correspondent à l’abouchement chirur-
gical à la peau de la partie terminale de l’intestin grêle,
l’iléon, afin de donner une issue au contenu digestif
(figure 1). La stomie peut être temporaire ou définitive
selon les indications, et son siège peut être latéral (stomie
le plus souvent provisoire) ou terminal (stomie le plus
souvent définitive).
Les iléostomies latérales représentent le montage chirur-
gical habituel le plus fréquent et sont le plus souvent
temporaires. Elles sont réalisées dans le but de protéger
de manière transitoire (pendant 6 à 8 semaines environ)
une anastomose digestive faite en aval et permettre ainsi
sa cicatrisation. Il peut s’agir soit d’une anastomose colo-
rectale basse ou colo-anale (après exérèse rectale pour
cancer), soit d’une anastomose iléo-anale (après coloproc-
tectomie pour rectocolite hémorragique, par exemple).
Les iléostomies terminales peuvent être définitives en cas
de coloproctectomie et d’amputation périnéale, avec une
contre-indication au rétablissement de la continuité diges-
tive, comme en cas de maladie de Crohn avec atteinte
colorectale et anopérinéale. Elles peuvent être tempo-
raires en cas de résection de l’intestin grêle pour nécrose
ou perforation quand le rétablissement immédiat de la
continuité doit être évité du fait d’une péritonite ou d’un
infarctus de mésentère.
Chirurgie
Principes : de la qualité de la technique chirurgicale
dépendra l’acceptation par le patient du nouvel handicap
que représente une iléostomie. Ainsi, en dehors de l’ur-
gence, le siège de la stomie doit être défini, en préo-
pératoire, d’autant plus que la stomie sera définitive.
L’infirmier stomathérapeute repère le site et le tatoue en
examinant le patient en station debout, assise et couchée
afin de la positionner dans une région de l’abdomen facile
à appareiller. Plusieurs critères doivent être respectés : à
distance d’un relief osseux, à distance d’une cicatrice, en
tenant compte de l’incision chirurgicale, en dehors d’un
pli cutané, accessible au patient. Le siège électif se situe
dans la gaine du muscle grand droit, à mi-distance entre

Fiche technique
248
La Lettre de l’Hépato-gastroentérologue - vol. X - n° 9 - novembre-décembre 2007
Sous la responsabilité de leurs auteurs
Fiche technique
Fiche à détacher et à archiver
Prise en charge d’une iléostomie
n° 39
Figure 3.
Réalisation d’une iléostomie terminale avec
éversement de la paroi (type Turnbull).
Figure 2.
Siège et extériorisation de l’anse iléale en
iléostomie latérale.
l’ombilic et l’épine iliaque antérosupérieure, à l’emplace-
ment du point de Mac Burney, à droite.
La voie d’abord dépend de l’intervention initiale motivant
l’iléostomie. On pratique habituellement une large inci-
sion médiane ou une approche laparoscopique. L’incision
cutanée de l’orifice d’iléostomie est au mieux circulaire
si la stomie est terminale. L’ouverture de l’aponévrose du
grand oblique est habituellement cruciforme. Les fibres
du petit oblique et du transverse sont dissociées. En cas
d’incision transrectale, il faut dissocier verticalement les
fibres musculaires et faire attention au pédicule épigas-
trique qui monte en dehors du grand droit. L’anse grêle
choisie est saisie et extériorisée, à travers l’orifice réalisé,
par une pince peu traumatique (figure 2). Le chirurgien
devra vérifier soigneusement que l’intestin sort facile-
ment, sans traction ni torsion pouvant compromettre
la bonne vascularisation.
Dans le cas d’une iléostomie latérale, celle-ci étant
le plus souvent temporaire (protection d’une anasto-
mose colorectale basse), la partie afférente de l’anse grêle
(celle qui “donne”) est habituellement positionnée du
côté inférieur de l’incision afin d’étaler correctement
l’anse en amont de l’iléostomie (“twist incomplet”) et de
faciliter l’appareillage, l’orifice proximal inférieur permet-
tant d’éviter en position debout le passage de selles dans
le segment distal. On peut utiliser une baguette pour
maintenir le grêle extériorisé hors de l’abdomen. La
baguette est décalée vers la partie supérieure de l’ori-
fice cutané, permettant un léger effet de compression
du segment distal, alors que l’on favorise l’expansion du
segment proximal. L’ouverture de la paroi du grêle est
réalisée sur le bord antimésentérique. La paroi iléale du
segment proximal peut être ensuite éversée et retournée
sur elle-même afin de réaliser un manchon ou une trompe
(technique dite de Turnbull), afin de protéger la peau
péristomiale du liquide digestif, puis la berge iléale est
ourlée à la peau en fin d’intervention par des points
séparés de fil monobrin (figure 3). Il est indispensable
que la stomie soit d’emblée appareillée de façon satis-
faisante, dès la sortie du bloc opératoire, tant le liquide
digestif est corrosif.
En cas de réalisation d’une iléostomie terminale, celle-
ci étant le plus souvent définitive, il n’existe qu’un seul
orifice iléal qui sera extériorisé avec une trompe selon
la technique de Turnbull (cf. supra). En cas de double
iléostomie temporaire, après résection du grêle, quand
le rétablissement de la continuité digestive ne peut être
fait d’emblée, la position respective des deux orifices de
stomie est importante. Il est préférable, si cela est possible
(pas de rétraction mésentérique), de positionner les deux
extrémités du grêle en “canon de fusil” , c’est-à-dire d’ac-
coler les deux segments digestifs et de les extérioriser par
un même orifice cutané, ce qui facilitera le rétablissement
de la continuité ultérieure. Habituellement, l’anse afférente
est aussi positionnée à la partie inférieure de l’orifice.
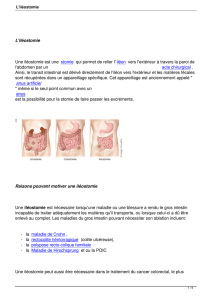
Complications
Complications médicales : elles sont représentées essen-
tiellement par le risque de désordre électrolytique et de
déshydratation (déperdition hydrique importante), risque

Fiche technique
248
La Lettre de l’Hépato-gastroentérologue - vol. X - n° 9 - novembre-décembre 2007
Sous la responsabilité de leurs auteurs
Fiche technique
Fiche à détacher et à archiver
Prise en charge d’une iléostomie
Fiche technique
249
Sous la responsabilité de leurs auteurs
Fiche technique
Fiche à détacher et à archiver
La Lettre de l’Hépato-gastroentérologue - vol. X - n° 9 - novembre-décembre 2007
Prise en charge d’une iléostomie
n° 39
Figure 5.
Prolapsus stomial.
Figure 4.
Dermite péristomiale liée à un défaut
d’appareillage.
Figure 6.
Sténose stomiale.
immédiat, présent dès la période postopératoire précoce,
mais aussi risque tardif nécessitant la vigilance du patient,
l’éducation et le suivi à long terme par un infirmier stoma-
thérapeute. En effet, physiologiquement, l’intestin grêle a
un rôle dans la digestion et l’absorption des protides, des
glucides et des lipides ainsi que dans l’absorption de l’eau,
des électrolytes, des vitamines et des sels biliaires. Ainsi,
une iléostomie aura pour conséquences des selles liquides
abondantes, surtout en période postopératoire immédiate,
car le côlon réabsorbant l’eau est court-circuité.
Complications chirurgicales : les complications immé-
diates peuvent être l’hémorragie, la nécrose distale du
segment digestif extériorisé due à une mauvaise vascu-
larisation de la stomie, qui, de rouge, devient violacée
puis noire, la désinsertion stomiale à la suite d’un lâchage
des points de suture, avec une désinsertion mucocu-
tanée, l’éviscération péristomiale avec extériorisation
des anses grêles, et, surtout, les problèmes cutanés. Ces
derniers représentent la complication majeure, avec le
risque d’érythème, de brûlure, voire de nécrose cutanée,
source de douleurs importantes mais aussi de difficultés
d’appareillage (figure 4). En effet, nous avons vu que les
selles sont très corrosives et le plus souvent liquides du
fait de la malabsorption des sels biliaires et des sucs
pancréatiques. La prévention nécessite donc un appa-
reillage stomial parfait.
Les complications tardives sont le prolapsus (ressenti
comme gênant, il ne justifie de traitement chirurgical que
s’il est volumineux ou ischémique) [figure 5], l’éventration
péristomiale, la sténose qui se traduit par une consti-
pation, avec des petites selles en spaghettis (figure 6) ;
dans ce cas, une réintervention est nécessaire, avec soit
une plastie cutanée, soit une réfection de la stomie, et
l’occlusion intestinale (dont l’origine est mécanique, du
fait de la bride que représente l’iléostomie montée à la
peau).
Littérature : le taux de morbidité spécifique à la réali-
sation d’une iléostomie varie dans la littérature de 9 à
74 % (2-5). Les complications les plus fréquentes sont
les troubles cutanés (15 à 20 %), l’occlusion intestinale
avant (6 %) et après (15 %) fermeture de l’iléostomie. Une
étude rétrospective allemande a colligé 120 patients ayant
une iléostomie temporaire de protection après résection
rectale pour cancer (6). Le taux de morbidité spécifique
à la stomie était de 13 % (16 patients). Les complications
incluaient des troubles cutanés (6 %) traités médicalement,
une éventration péristomiale (3 %) traitée chirurgicale-
ment lors du rétablissement de la continuité digestive,
une occlusion (2 %) traitée médicalement, et un débit

Fiche technique
250
La Lettre de l’Hépato-gastroentérologue - vol. X - n° 9 - novembre-décembre 2007
Sous la responsabilité de leurs auteurs
Fiche technique
Fiche à détacher et à archiver
Prise en charge d’une iléostomie
n° 39
Figure 7.
Appareillage stomial.
stomial important avec désordres électrolytiques (2 %)
nécessitant une fermeture précoce de la stomie.
Une étude contrôlée (7) comparant l’iléostomie à la colos-
tomie de protection après exérèse rectale et anastomose
colorectale basse pour cancer a montré que 15 % des
patients (6 patients sur 39) porteurs d’une iléostomie
avaient eu des complications postopératoires : troubles
cutanés (10 %), éventration stomiale (3 %) et débit digestif
élevé (3 %). Le taux d’occlusion du grêle avant et après
rétablissement de la continuité digestive était de 8 %.
LE POINT DE VUE DE L’INFIRMIER
STOMATHÉRAPEUTE
Préparation préopératoire
Au cours de ce premier entretien, l’infirmier stoma-
thérapeute évaluera les connaissances du patient sur
sa pathologie et réexpliquera, éventuellement par de
simples schémas, le montage chirurgical. Il pratiquera
le repérage de la future stomie en respectant les critères
cités ci-dessus. L’aspect psychologique est à prendre en
compte car la peur de l’inconnu, de la maladie (souvent
cancéreuse), la peur de souffrir, des cicatrices, de l’inter-
vention, de la future image corporelle et des éventuelles
séquelles sexuelles peuvent amener un patient à refuser
sa stomie et à prendre du retard dans la prise en charge
de sa pathologie. Ainsi, les associations de stomisés (Fédé-
ration des stomisés de France – www.fsf.asso.fr) peuvent
aussi être d’une grande aide, surtout lors de la réalisation
d’une stomie définitive. De plus, les différents fabricants
de matériel possèdent des documents d’information sur
les soins de base, qui pourront être remis au patient lors
de cette première entrevue.
Prise en charge quotidienne
lors de l’hospitalisation
Aspect pratique
Il s’agit surtout de l’appareillage stomial, c’est-à-dire du
système de recueil (ou poche) permettant de collecter les
selles (figure 7). La poche peut être en une pièce, c’est-
à-dire qu’elle se colle directement sur la peau. Elle est
d’une grande souplesse, se vide en moyenne toutes les 3
à 4 heures et reste en place 48 heures. Il existe également
des systèmes de recueil de deux pièces, composés d’un
support qui se colle sur la peau et reste en place 3 jours,
et d’une poche vidable qui vient s’emboîter sur le support
et que l’on change tous les jours. Les orifices des stomies
ont tous des formes et des tailles différentes et le support
de la poche sera à découper en fonction. Les protecteurs
cutanés actuels (à base d’hydrocolloïde) préservent de
l’acidité des selles et réparent les peaux irritées tout en
résistant aux douches et à la sudation. Dans le cadre d’une
iléostomie, les selles sont particulièrement corrosives
pour la peau péristomiale. Il est impératif d’ajouter un
joint de pâte protectrice. Cette dernière, qui renforce
l’étanchéité de l’appareillage, s’applique au pourtour
immédiat de la stomie. Actuellement, tout le matériel
de stomathérapie (support, poche, pâte) est remboursé
par la Sécurité sociale selon le TIPS.
Le choix de l’appareillage se fait en collaboration avec
l’infirmier stomathérapeute et le patient, en fonction
de la stomie, du goût du stomisé et de l’adhérence de la
poche sur la peau. Lors de ces soins, les complications
précoces doivent toujours faire l’objet d’une surveillance
rigoureuse.
Aspect psychologique
Il faudra amener le patient à découvrir sa stomie en allant
à son rythme. Tant que son travail de deuil ne sera pas
amorcé, il ne pourra pas se prendre en charge. De plus,
les peurs et problèmes psychologiques sont exacerbés
par la fatigue, la douleur… Lors des premiers soins, le
malade prendra conscience de son état. Petit à petit, la
modification de son image corporelle (les selles sortent
sur le ventre sans contrôle ni maîtrise des bruits), la peur
des odeurs, des fuites, la crainte que la poche se voie sous
les vêtements et l’angoisse d’avoir à se débrouiller seul
vont s’atténuer ; le malade sera alors réceptif aux soins.
Suivi à la demande lors du retour au domicile
Le retour au domicile se prépare dès l’hospitalisation,
en collaboration étroite entre l’équipe médicale et para-
médicale. Les infirmiers stomathérapeutes sont un lien
important entre l’hôpital et le domicile.

Fiche technique
250
La Lettre de l’Hépato-gastroentérologue - vol. X - n° 9 - novembre-décembre 2007
Sous la responsabilité de leurs auteurs
Fiche technique
Fiche à détacher et à archiver
Prise en charge d’une iléostomie
Fiche technique
251
Sous la responsabilité de leurs auteurs
Fiche technique
Fiche à détacher et à archiver
La Lettre de l’Hépato-gastroentérologue - vol. X - n° 9 - novembre-décembre 2007
Prise en charge d’une iléostomie
n° 39
Les difficultés psychologiques sont souvent à la base de
complications : apport hydrique insuffisant, soins cutanés
agressifs, fuites répétées de l’appareillage, régime alimen-
taire aberrant, dépendance d’un infirmier à domicile.
Tous ces problèmes sont soulevés lors des consultations,
qui seront rythmées à la demande du stomisé. Préalable-
ment, la visite d’un psychologue pourra aider la personne
à évacuer ses angoisses. La présence d’un diététicien est
aussi pertinente, puisqu’en présence d’une iléostomie, le
malade devra avoir une très bonne hydratation (1 500 ml/j),
avec une eau fortement minéralisée, telle l’eau de Vichy. Il
faudra aussi varier son alimentation en fonction de la qualité
des selles. Après avoir acquis les connaissances de base en
matière de stomie, le patient est suffisamment autonome
pour rentrer chez lui et reprendre une activité physique et
professionnelle (s’il est question d’une stomie définitive).
Conclusion
Il faut souligner l’importance de la prise en charge pluridisci-
plinaire du patient stomisé (chirurgien, infirmier stomathé-
rapeute, psychologue, diététicien) afin de faciliter le retour
à une vie normale, surtout en cas de stomie définitive. n
RÉFÉRENCES BIBLIOGRAPHIQUES
1. Mosnier H, Boche O. Entérostomies. In: Encyclopédie médicochirur-
gicale. Techniques chirurgicales – Appareil digestif. Elsevier Masson,
1994;40-450.
2. Park JJ, Del Pino A, Orsay CP et al. Stoma complications: the Cook
County Hospital experience. Dis Colon Rectum 1999;42:1575-80.
3. Gooszen AW, Geelkerken RH, Hermans J et al. Temporary decom-
pression after colorectal surgery: randomized comparison of loop ileos-
tomy and loop colostomy. Br J Surg 1998;85:76-9.
4. O’Toole GC, Hyland JM, Barry MK. Defunctioning loop ileostomy: a
prospective audit. J Am Coll Surg 1999;188:6-9.
5. Kairaluoma M, Rissanen H, Kultti V et al. Outcome of temporary
stomas. A prospective study of temporary intestinal stomas constructed
between 1989 and 1996. Dig Surg 2002;19:45-51.
6. alheimer A, Bueter M, Kortuem M et al. Morbidity of temporary
loop ileostomy in patients with colorectal cancer. Dis Colon Rectum
2006;49:1-7.
7. Law WL, Chu KW, Choi HK. Randomized clinical trial compa-
ring loop ileostomy and loop transverse colostomy for faecal diversion
following total mesorectal excision. Br J Surg 2002;89:704-8.
LAB’INFOS
Roche aide les
centres de soins
spécialisés
aux toxicomanes
(CSST)
Roche soutiendra en 2008 une cinquan-
taine de CSST en encourageant des
initiatives locales concernant la forma-
tion des personnels, l’information des
usagers de drogues, le développement
de techniques de dépistage peu invasi-
ves des VHB, VHC et VIH comme le
microprélèvement capillaire, le buvard
ou la salivette, l’évaluation de la fibrose
par tests sanguins actuellement non
pris en charge par l’assurance mala-
die. Rappelons que 60 % des usagers de
drogues sont infectés par le VHC. Chez
les moins de 30 ans, la séroprévalence
VHC est de 28 %. La transmission par
le petit matériel (eau, coton, cuillère)
reste mal connue.
Rectogesic
®
:
un dérivé nitré en
topique
pour soulager
les douleurs
de la fissure anale
Rectogesic
®
est une pommade dosée
à 4 % de trinitrate de glycéryle. Ce
dérivé nitré entraîne une relaxation
du sphincter anal interne induisant
une diminution de la pression anale et
une amélioration du flux sanguin dans
l’anoderme. Il a obtenu une AMM pour
le soulagement des douleurs associées
à la fissure anale chronique. Le dossier
comporte des essais en double aveugle
chez près de 700 patients. La douleur
diminue de 50 % en 6 jours avec le Rec-
togesic
®
, contre 18 jours pour le pla-
cebo. Il n’y avait pas de différence pour
la cicatrisation, obtenue dans deux tiers
des cas. L’effet indésirable le plus fré-
quent est représenté par les céphalées.
Ce médicament est disponible, actuel-
lement en attente de remboursement.
L’administration se fait par voie rectale
avec une application toutes les 12 heu-
res, pendant 8 semaines au maximum.
Une option thérapeutique intéressante
en cas de fissure anale chronique, dont
le principal symptôme est la douleur.
1
/
5
100%