Nous de faisons

Éditorial
Éditorial
Directeur de la publication
Claudie Damour-Terrasson
Rédacteur en chef
C. Bauters
Rédactrice en chef adjointe (congrès)
N. Baubion
Comité de rédaction
C. Adams - J.P. Batisse - F. Bauer
B. Gallet - S. Haulon - G. Helft - S. Kownator
C. Leclercq - C. Le Feuvre - D. Logeart - D. Thomas
Directeur scientifique : Pr M. Komajda
Fondateur scientifique : Pr A. Vacheron
Conseil de rédaction
M.C. Aumont - É. Bruckert - J.P. Charliaguet - A. Cohen-Solal
N. Danchin - F. Delahaye - P. Gibelin - X. Girerd - P. Jauffrion
T. Lavergne - J.P. Metzger - G. Montalescot - R. Roudaut - C. Sebag
Comité de lecture
Prs J.P. Bassand (Besançon) - M. Bertrand (Lille)
M. Bory (Marseille) - M. Brochier (Tours) - J.C. Daubert (Rennes)
J. Delaye (Lyon) - Y. Grosgogeat (Paris)
L. Guize (Paris) - P.G. Hugenholtz (Oosterbeek - Pays-Bas)
H. Kulbertus (Liège) - R. Leighton (Savannah - États-Unis)
J. Lekieffre (Lille) - S. Levy (Marseille) - A. Maseri (Londres)
G. Nicolas (Nantes) - M. Salvador (Toulouse)
Fondateur : Alexandre Blondeau
Société éditrice : EDIMARK SAS
Président-directeur général
Claudie Damour-Terrasson
Rédaction
Secrétaire générale de rédaction : Magali Pelleau
Première secrétaire de rédaction : Laurence Ménardais
Rédactrices-réviseuses : Cécile Clerc, Sylvie Duverger,
Muriel Lejeune, Odile Prébin
Infographie
Premier rédacteur graphiste : Didier Arnoult
Responsable technique : Virginie Malicot
Rédacteurs graphistes : Mathilde Aimée,
Christine Brianchon, Rémy Tranchant
Dessinatrices d'exécution : Stéphanie Dairain,
Christelle Ochin
Commercial
Directeur du développement commercial :
Sophia Huleux-Netchevitch
Directeur des ventes : Chantal Géribi
Directeur d’unité : Nathalie Bastide
Régie publicitaire et annonces professionnelles
Valérie Glatin
Tél. : 01 46 67 62 77 – Fax : 01 46 67 63 10
Abonnements
Lorraine Figuière - Tél. : 01 46 67 62 74
2, rue Sainte-Marie, 92418 Courbevoie Cedex
Tél. : 01 46 67 63 00 - Fax : 01 46 67 63 10
E-mail : [email protected]
Site Internet : www.edimark.fr
Adhérent au SNPM
Revue indexée dans la base PASCAL
© Photos : Celso Pupo, Elio Zoppi et droits réservés.
Ns s d s p ité s
r p it
Ns s d s p ité s
r p it
La Lettre du Cardiologue
La Lettre du Cardiologue - n° 409 - novembre 2007
3
L’index de pression systolique :
marqueur de risque cardiovasculaire ?
The ankle-brachial index as a marker
of cardiovascular disease mortality
IPC. Mounier-Vehier*, G. Rosey*, P. Marboeuf*, M. Gras*, J.P. Beregi**, S. Haulon***
* Service de médecine vasculaire et HTA.
** Service de radiologie vasculaire.
*** Service de chirurgie vasculaire.
L’ artériopathie oblitérante des membres inférieurs (AOMI) est un
authentique marqueur de mortalité cardiovasculaire (1-4). Elle est
largement sous-estimée, en raison de la part importante de patients
(entre 60 et 80 %) ne présentant aucun symptôme apparent. Sa prévalence
ajustée à l’âge est d’environ 12 % ; elle augmente avec l’âge, concernant 18 %
des plus de 65 ans (1-4). Comparativement à des sujets témoins, les claudicants
ont une diminution de leur espérance de vie de 50 % à 10 ans ; leur pronostic
est conditionné principalement par les accidents coronaires (RR infarctus du
myocarde × 4 ; 55 % des décès), les accidents vasculaires cérébraux (AVC)
(RR × 2-3 ; 15 % des décès) ou néoplasiques (25 % des décès) [1-3]. L’objectif du
dépistage est de diminuer les conséquences locales altérant la qualité de vie et
d’enrayer la progression de la maladie générale par un traitement approprié.
L’INDEX DE PRESSION SYSTOLIQUE À LA CHEVILLE :
OUTIL D’ÉVALUATION DU RISQUE CARDIOVASCULAIRE
Les recommandations de la Haute autorité de santé (HAS) [5] ainsi que les
recommandations américaines (6) préconisent l’utilisation de la mesure des
index de pression systolique (IPS) à la cheville comme outil de dépistage précoce,
fiable, peu onéreux et accessible. La mesure des IPS permet d’évaluer le degré de
sévérité de l’AOMI avec une corrélation constante entre l’IPS et la sévérité des
lésions. La mesure de l’IPS permet aussi une évaluation pertinente du pronostic
des patients à risque, bien avant l’apparition de la claudication artérielle (CA).
La mesure de l’IPS est réalisée avec un appareil doppler continu et un appareil
de mesure tensionnelle classique (sphygmomanomètre anéroïde ou à mercure).
Chez un patient en position couchée, le brassard est gonflé au-dessus des
malléoles, au-dessus de la valeur de la pression artérielle systolique (PAS), le flux
ayant été repéré au préalable à la sonde doppler. À la levée de la compression
du brassard, on repère à quel niveau de PAS réapparaît le flux. Trois mesures
sont nécessaires, avec le calcul de la moyenne des deux dernières mesures sur les
deux sites : tibial postérieur et pédieux. Seule la valeur la plus élevée est retenue.
La PAS humérale est mesurée aux deux bras selon la même méthodologie, en
retenant la valeur moyenne la plus élevée. L’IPS correspond au rapport entre
la PAS à la cheville et la PAS humérale (figure 1, p. suivante). L’IPS est une

Éditorial
Éditorial
Figure 1. Technique de mesure des index de pression systolique à
la cheville.
1,0
0,9
0,8
0,7
0,6
0,5
0,4
0,3 010 20 30 40 50 60
Survie en mois
Survie cumulée
IPS
0,50-0,91
0,31-0,49
≤ 0,30
Mc Dermott MM et al. J Gen Intern Med 1994;9:445-9.
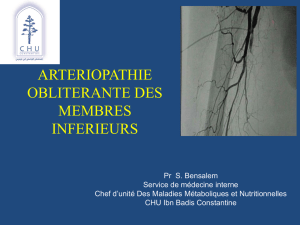
Figure 3. Index de pression systolique à la cheville et mortalité.
4
3
2
1
0IDM Angor ICC AVC AIT
Risque relatif
< 0,9-1,0 < 0,8-0,9 < 0,8
Newman AB et al. Circulation 1993;88:837-45.
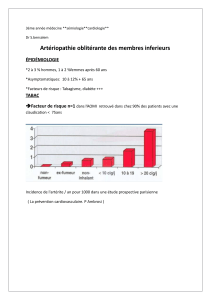
Figure 2. Risque relatif d’événements cardiovasculaires en
fonction des valeurs d’IPS.
La Lettre du Cardiologue - n° 409 - novembre 2007
4
variable physiologique fluctuant dans une certaine fourchette
de valeurs dont la normale est de 1,10 ± 0,10. Les seuils de
normalité sont 0,9 et 1,3 (tableau).
Tableau.
Classi cation hémodynamique tenant compte de la mesure
de l’IPS.
IPS Interprétation clinique
> 1,3
0,9-1,3
0,75-0,9
0,4-0,75
< 0,4
Médiacalcose
État normal sur le plan hémodynamique
AOMI compensée
AOMI décompensée
Ischémie chronique critique
IPS : index de pression systolique.
AOMI : artériopathie oblitérante des membres inférieurs.
Un rapport inférieur à 0,9 signe une AOMI avec une sensibilité
de 95 % et une spécificité voisine de 100 % ; une valeur
supérieure à 1,3 témoigne d’artères incompressibles et définit
une médiacalcose jambière partielle, fréquemment observée
chez le sujet diabétique, âgé ou encore insuffisant rénal.
Un IPS inférieur à 0,40 indique, dans la majorité des cas, la
nécessité d’un geste de revascularisation. La combinaison de
signaux doppler normaux et d’un IPS à la cheville normal
exclut une AOMI avec une fiabilité supérieure à 90 %. D’un
examen à l’autre, une variation de l’IPS inférieure à 15 %
peut être due à une erreur de mesure ou à une variation
physiologique. En revanche, une variation supérieure ou égale
à 30 % est hautement significative. La mesure des IPS reste
sous-utilisée, conduisant à un diagnostic tardif de l’AOMI ou
à sa méconnaissance (2, 7). Son utilisation plus systématique
permettrait de dépister cinq fois plus d’AOMI, notamment
chez les patients âgés et sédentaires. L’examen clinique
classique sous-estime la prévalence de l’AOMI. Celle-ci,
définie par un IPS inférieur à 0,90, est de l’ordre de 20 % des
sujets âgés de plus de 50 ans dans la population générale. Elle
augmente avec l’âge (multipliée par 5 après 65 ans), avec le
diabète, et chez l’insuffisant rénal (4, 5, 7).
L’IPS permet aussi de classifier le risque cardiovasculaire
(RCV). L’IPS est également un marqueur d’athéromatose
diffuse et d’événements cardiovasculaires (figure 2) [8-10].
Il existe une relation linéaire significative entre la sévérité
de l’AOMI définie par l’IPS et la mortalité (figure 3) [10].
Dans la Cardiovascular Health Study, 5 714 sujets âgés de
65 ans ont été suivis pendant 6 ans ; le risque de maladie
cardiovasculaire était d’autant plus important que l’IPS était
faible. Les sujets ayant un IPS inférieur à 0,8 versus les sujets
dont l’indice était compris entre 1,0 et 1,5 avaient deux fois
plus souvent un antécédent d’IDM, d’angor, d’insuffisance
cardiaque, d’AVC ou d’accident ischémique transitoire (8).

Éditorial
Éditorial
La Lettre du Cardiologue - n° 409 - novembre 2007
5
Dans l’étude CAPRIE, l’analyse des 2 180 patients atteints
d’une AOMI symptomatique rapporte qu’un faible IPS
est un indicateur important du risque de survenue d’un
événement cardiovasculaire (AVC ischémique, IDM ou décès
d’origine vasculaire) ; chaque diminution de 0,1 de l’indice
s’accompagne d’une augmentation significative de 10,2 %
du risque relatif d’événements cardiovasculaires. Pour un
indice inférieur à 0,5, le taux annuel d’événements cardio-
vasculaires est de 5,4 % versus 4,1 % pour un indice compris
entre 0,5 et 0,85 (11).
Des études récentes, fondées sur des échantillons représentatifs
de la population générale, ont montré que l’existence
d’une AOMI asymptomatique avec un IPS inférieur à 0,90
témoignait d’un risque vital d’accident cardiovasculaire
analogue à celui d’un patient claudicant de même IPS (2).
La mortalité cardiovasculaire annuelle était de 2 %
avec une incidence annuelle d’IDM de 3 % et d’AVC de
1 à 2 % chez les patients ayant un IPS inférieur à 0,90.
L’incidence annuelle de mortalité cardiovasculaire était
de 3 à 4 % pour un IPS inférieur à 0,70 (2). Cependant, un
IPS supérieur à 1,3 était aussi associé à un risque accru
d’événements cardiovasculaires (3, 5, 6, 9). Il y a ainsi
une véritable courbe en U entre l’IPS et les événements
cardiovasculaires entre les valeurs-seuils de 0,9 et de 1,3 (9)
[figures 2 et 3]. La classification du RCV chez le sujet
artériopathe repose aussi sur l’évaluation des facteurs de
risque cardiovasculaire (FRCV) classiques et sur un bilan
d’extension vasculaire a minima (3, 5, 6). L’existence d’une
AOMI implique la recherche d’antécédents, de symptômes
ou de signes cliniques cérébrovasculaires ou coronariens qui
auraient pu passer inaperçus. Une échographie de l’aorte
abdominale (recherche d’un anévrysme) et un ECG de repos
sont justifiés. Un test coronaire non invasif est souhaitable
chez le sujet avec FRCV. Un écho-doppler cervical peut être
proposé à la recherche d’une sténose asymptomatique de
degré supérieur à 60 % pouvant relever d’une indication
chirurgicale (5).
LES CONSÉQUENCES THÉRAPEUTIQUES
D’UN IPS ALTÉRÉ
Une AOMI doit être prise en compte au même titre qu’une
atteinte coronaire ou cérébrovasculaire. Il s’agit d’optimiser
la prise en charge des FRCV. Ces mesures nécessitent une
contractualisation dans le temps avec le patient sur les
objectifs thérapeutiques à atteindre :
– arrêt du tabac, qui nécessite une évaluation du degré des
dépendances physique et psycho-comportementale avec une
approche comportementale, complétée si besoin par une
aide pharmacologique ;
– surcharge pondérale : prise en charge spécifique pour un
index de masse corporelle inférieur à 25 kg/m2 ;
– diabète : équilibre glycémique (HbA1c < 6,5 %) ;
– dyslipidémie : régime adapté, instauration ou adaptation
posologique d’un traitement par statines (LDL-cholestérol
≤ 1 g/l) ;
– HTA : PA inférieure à 140/90 mmHg, inférieure à 130/
80 mmHg en cas de diabète ou d’insuffisance rénale, inférieure
à 125/75 mmHg en cas de protéinurie associée ;
– pratique d’une activité physique quotidienne d’intensité
modérée (marche) pendant au moins 30 mn.
La mise en place d’une éducation thérapeutique structurée
est justifiée par la nécessité de changements de mode de vie
importants, d’une bonne observance aux traitements et du
diagnostic précoce des autres localisations cardiovasculaires ;
dans l’idéal, celle-ci s’intègrera dans un réseau de santé,
comme c’est le cas dans le Nord-Pas-de-Calais avec HTA
Vasc (5).
Le RCV étant comparable, que l’AOMI soit symptomatique
ou non, la HAS recommande d’“instaurer un traitement
médicamenteux au long cours afin de prévenir la survenue
d’événements cardiovasculaires, bien que les données
disponibles dans la littérature ne permettent pas de
préciser dans quelles conditions l’association des différents
traitements peut être recommandée”. Celui-ci comportera
au minimum : antiagrégant plaquettaire (aspirine à faible
dose : 75 à 160 mg/j, ou clopidogrel : 75 mg/j, qui est le seul à
avoir l’AMM pour l’AOMI) ; statine (simvastatine : 40 mg/j) ;
inhibiteur de l’enzyme de conversion de l’angiotensine (IEC)
(ramipril à 10 mg/j) d’instauration progressive par paliers
de 2 à 4 semaines sous surveillance de la pression artérielle
et de la créatininémie. En cas d’intolérance aux IEC, les
antagonistes des récepteurs à l’angiotensine 2 pourront être
utilisés (4). Les bêtabloquants, prescrits dans le cadre du
traitement BASIC chez le sujet athéromateux, ne sont pas
contre-indiqués dans l’AOMI compensée (12).
CONCLUSION
Symptomatique ou non, l’AOMI, diagnostiquée par la
mesure de l’IPS, doit être considérée comme un véritable
marqueur de RCV, plaçant ces patients en situation de
prévention secondaire. La majorité des patients va décéder
d’une complication cardiovasculaire ou d’une affection
tumorale favorisée par le tabac. L’IPS remplit toutes les
conditions d’un test fiable de dépistage et est aussi un
marqueur pronostique. L’IPS doit être réalisé chez toute
personne, homme ou femme, présentant un ou plusieurs
des FRCV suivants : âge supérieur à 65 ans, HTA, tabac,
diabète, dyslipidémie (13). Une première campagne

Éditorial
Éditorial
YZhXgY^ihYZ;dgbVi^dcBY^XVaZ 8dci^cjZ
:Y^bVg`HVcikdjhegdedhZYZhG:KJ:HYZ;DGB6I>DC
$JcXdb^iYZgYVXi^dchX^Zci^ÒfjZZijcXdb^iYZaZXijgZfj^egdedhZciYZhVgi^XaZhh^\cheVgaZhVjiZjgh\VgVcih
YZaÉ^cYZmVi^dcVXXdbeV\chYZaZjghXddgYdccZh
$9Zhg[gZcXZhW^Wa^d\gVe]^fjZhhnhibVi^fjZbZciVeeZaZhYVchaZiZmiZ
$AVcdi^dcYZÆXdcÓ^iYÉ^cigiÆXaV^gZbZci^cY^fjZVÒcYZ\VgVci^gaÉdW_ZXi^k^i!aVfjVa^iZiaÉ^cYeZcYVcXZhX^Zci^ÒfjZ
YZhVgi^XaZhejWa^h
$JcZejWa^X^ik^hjZaaZZi$djgYVXi^dccZaaZYjbY^XVbZciZiYjbVig^ZabY^XVaeVg[V^iZbZci^YZci^ÒZ!
hVch^ciZggdbegZaVXdci^cj^iYÉjcVgi^XaZ
$AZhVgi^XaZhYÉdgYgZhX^Zci^ÒfjZZiY^YVXi^fjZXdchi^ijZciaÉZhhZci^ZaYjXdciZcjgYVXi^dccZa
C#7#AZWVgbZYZhXgY^ihYZ;B8ejWa^eVgaZb^c^higZYZaVHVci
YXgZiYj&(_j^aaZi'%%+!eVgjVj?djgcVad[ÒX^ZaaZ.Vdi'%%+egdedhZfjVigZ
XVi\dg^ZhYÉVXi^dcYZ;B8ZiYÉkVajVi^dcYZhegVi^fjZhegd[Zhh^dccZaaZhYdciaVXVi\dg^Z'!XdbegZcVciaZh[dgbVi^dch^cY^k^YjZaaZhZi|Y^hiVcXZji^a^hVci
idjihjeedgibVig^ZadjaZXigdc^fjZ!cdiVbbZciaZhVWdccZbZcih|YZheg^dY^fjZhdjaÉVXfj^h^i^dcYÉdjkgV\ZhbY^XVjm#
YZhXgY^ihYZ
;
dgbVi^dc
B
Y^XVaZ
8
dci^cjZ
6WdccZo"kdjhZiWc[^X^Zo
<V\cZo)XgY^ih$VcZcViiZciZYjYXgZiYÉVeea^XVi^dcZckdjhVWdccVciYhbV^ciZcVci
|jcZYZcdhejWa^XVi^dch
kd^gcdigZWjaaZi^cYÉVWdccZbZcieV\Z'*
AV[VXijgZdjjcZViiZhiVi^dckVa^YZgVkdigZ;B8
BANDO FMC REVUE-L-Q.indd 1 13/11/07 14:12:45
La Lettre du Cardiologue - n° 409 - novembre 2007
6
d’information grand public s’est déroulée en 2006-2007 sur
le diagnostic de l’AOMI à l’initiative de la Société française
de médecine vasculaire, avec le soutien de l’Institut de
l’athérothrombose. La deuxième campagne démarrera le
8 novembre 2007 pour informer l’usager des facteurs de
risque de l’AOMI, devant l’inciter à un test de dépistage
(mesure de l’IPS) en présence d’un ou plusieurs d’entre eux.
Informer, dépister, éduquer et traiter sont les challenges
forts de la prévention cardiovasculaire en 2007 chez tout
patient à risque. ■
RÉFÉRENCEs BIBLIOGRAPHIQUEs
1. Ciminiello C. Peripheral arterial disease. Epidemiology and pathophysiology.
romb Res 2002;106(6):V295-V301.
2. Carpentier PH, Boissier C, Vanzetto G et al. Épidémiologie de l’artériopathie
oblitérante des membres inférieurs. Arch Mal Cœur et vaiss 2005;98(Special
IV):55-64.
3. Adam DJ, Bradbury AW. TASC II document on the management of peripheral
arterial disease. Eur J Vasc Endovasc Surg 2007;33(1):1-2.
4. Murabito JM, D’Agostino RB, Silbershatz H, Wilson WF. Intermittent
claudication. A risk profi le from e Framingham Heart Study. Circulation
1997;96(1):44-9.
5. Recommandations pour la pratique clinique. Prise en charge de l’artériopa-
thie chronique oblitérante athéroscléreuse des membres inférieurs (indications
médicamenteuses, de revascularisation et de rééducation). www.has-sante.fr
6. ACC/AHA 2005. Task force on practice guidelines for the management of pa-
tients with peripheral arterial disease. www.acc.org
7. Boccalon H, Lehert P, Mosnier M. Assessment of the prevalence of atheros-
clerotic lower limb arteriopathy in France as a systolic index in a vascular risk
population. J Mal Vasc 2000;25(1):38-46.
8. Newman AB, Siscovick DS, Manolio TA et al. Ankle-arm index as a marker of
atherosclerosis in the Cardiovascular Health Study. Cardiovascular Heart Study
(CHS) Collaborative Research Group. Circulation 1993;88:837-45.
9. Resnick HE, Lindsay RS, Mc Dermott MM et al. Relationship of high and
low ankle brachial index to all-cause and cardiovascular disease mortality: the
Strong Heart Study. Circulation 2004;109:733-9.
10. Mc Dermott MM, Feinglass J, Slavensky R, Pearce WH. e ankle-brachial
index as a predictor of survival in patients with peripheral vascular disease.
J Gen Intern Med 1994;9:445-9.
11. Caro JJ, Migliaccio-Walle K. Generalizing the results of clinical trials to actual
practice: the example of clopidogrel therapy for the prevention of vascular events.
CAPRA (Caprie Actual Practice Rates Analysis) study group. Clopidogrel versus
aspirin in patients at risk of ischaemic events. Am J Med 1999;107(6):568-72.
12. De Backer G, Ambrosioni E, Borch-Johnsen K et al. European guidelines on
cardiovascular disease prevention in clinical practice. European Heart Journal
2003;24:1601-10.
13. Kuvin JT, Mammen A, Mooney P et al. Assessment of peripheral vascular
endothelial function in the ambulatory setting. Vasc Med 2007;12(1):13-6.
1
/
4
100%