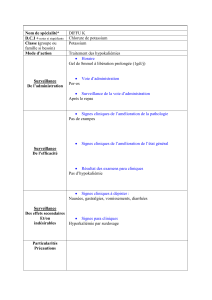
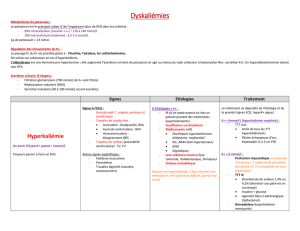
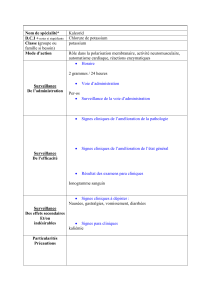
Urgences Hypokaliémie sévère en endocrinologie, diabétologie et maladies métaboliques

224
Métabolismes Hormones Diabètes et Nutrition (IX), n° 6, novembre/décembre 2005
Urgences
en endocrinologie, diabétologie
et maladies métaboliques
en endocrinologie, diabétologie
et maladies métaboliques
Hypokaliémie sévère
Severe hypokalemia
J.M. Kuhn*
Définition
L’hypokaliémie se définit classique-
ment par un chiffre inférieur à
3,6 mmol/l. Elle est dite sévère
lorsque celui-ci s’abaisse au-des-
sous de 3 mmol/l et devient gravis-
sime au-dessous de 2,5 mmol/l.
Cadre de survenue
Les causes d’hypokaliémie sont
nombreuses et variées et relèvent de
trois mécanismes essentiels :
✓
les hypokaliémies par transfert ;
✓
les hypokaliémies par fuite diges-
tive ;
✓
les hypokaliémies par fuite rénale.
Dans chacun de ces cadres, les
hypokaliémies sévères relèvent
d’étiologies particulières :
✓
médicamenteuse (xanthines, véra-
pamil, diurétiques, par exemple) ;
✓
nutritionnelle (acide glycyrrhizi-
nique, vomissements) ;
✓
génétique (paralysie périodique,
syndrome de Bartter ou de Gitel-
man, néphropathie tubulaire) ;
✓
endocrinienne (syndrome de
Cushing, hyperaldostéronisme etc.).
Diagnostic
La tolérance clinique est fonction
non seulement de la profondeur de
l’hypokaliémie mais également de
la rapidité de son installation.
L’hypokaliémie ne se manifeste
cliniquement qu’au-dessous de
3mmol/l. La symptomatologie se
limite en règle générale à une
fatigue et à une constipation.
Au-dessous de 2,5 mmol/l, une
atteinte musculaire (rhabdomyolyse)
peut survenir.
À des concentrations inférieures
à 2 mmol/l, l’atteinte musculaire
devient majeure, avec accès paraly-
tiques susceptibles de toucher les
muscles respiratoires.
Le diagnostic est bien évidem-
ment biologique, par mesure de la
kaliémie.
La détermination conjointe des autres
paramètres biologiques usuels (réserve
alcaline, créatininémie, natrémie,
chlorémie, glycémie) sera informa-
tive dans la démarche étiologique si
la cause de l’hypokaliémie n’est pas
connue au moment du diagnostic.
L’électrocardiogramme se caracté-
rise par un aplatissement de l’onde T,
un sous-décalage du segment ST,
une négativité préterminale de T et
une élévation de l’onde U. Si les
troubles de la conduction cardiaque
sont rarissimes chez les patients à
cœur sain, l’hypokaliémie sévère
augmente le risque d’arythmie chez
les patients cardiopathes (extrasys-
toles auriculaire et ventriculaire,
tachycardie nodale, fibrillation auri-
culaire) ainsi que le potentiel aryth-
mogène des digitaliques.
De plus, le contexte symptomatique
clinique et biologique aura une
influence directe sur les modalités
de prise en charge. Outre l’interro-
gatoire recensant les prises médica-
menteuses, une mesure de la pres-
sion artérielle et une détermination
de la kaliurèse des 24 heures doi-
vent être réalisées. Quoi qu’il en
soit, une profonde hypokaliémie
nécessite la mise en route d’un trai-
tement sans délai.
Conduite à tenir
La thérapeutique d’urgence d’une
profonde hypokaliémie repose sur la
compensation de la déplétion potas-
sique et sur la suppression de sa cause.
Si dans une hypokaliémie modérée,
une supplémentation potassique quo-
tidienne de 60 à 80 mmol/l (sous
forme de sel de potassium), associée
ou non à la prescription d’un épar-
gneur de potassium (amiloride, spiro-
nolactone), suffit à corriger l’anoma-
lie, l’apport de potassium doit être plus
rapide et plus intense chez les patients
ayant une hypokaliémie sévère, en
particulier en raison du retentissement
musculaire, squelettique et cardiaque.
La posologie de la supplémentation
doit tenir compte à la fois de l’inten-
sité du déficit et de la relation existant
entre la quantité de potassium appor-
tée et le résultat en termes de kaliémie.
À titre d’exemple, l’absorption orale
de 50 mmol ou de 150 mmol de potas-
sium induit potentiellement une élé-
vation de la kaliémie de 1 à 1,5 mmol/l
et 2,5 à 3,5 mmol/l respectivement.
Par ailleurs, l’existence d’une kalié-
mie inférieure à 2 mmol/l suggère
que la déplétion totale peut atteindre
400 à 800 mmol.
L’intensité de l’hypokaliémie peut
rendre nécessaire l’usage de la voie
intraveineuse. Ses modalités seront
fonction de la sévérité de l’hypo-
kaliémie et de la tolérance hémo-
dynamique potentielle du patient.
L’addition de 40 à 60 mmol de chlo-
rure de potassium à chaque litre de
* Service d’endocrinologie, diabète et maladies
métaboliques, CHU Rouen.

Métabolismes Hormones Diabètes et Nutrition (IX), n° 6, novembre/décembre 2005
225
Troisième partie : Hypophyse-Surrénales
soluté salé isotonique dilué de moitié
(soit au départ 4,5 g de NaCl/l) permet
d’apporter des quantités importantes
de potassium sans risque de surcharge
hémodynamique chez le patient à
cœur sain. La concentration plafond
à ne pas dépasser pour le potassium
est de 60 mmol/l. La vitesse maxi-
male d’administration intraveineuse
doit être comprise entre 10 et
20 mmol/h.
Une autre modalité thérapeutique, qui
permet de limiter l’apport hydrique,
consiste à recourir à une injection
intraveineuse continue à la seringue
autopousseuse de chlorure de potas-
sium (ampoule de 13,4 mmol pour
10 ml, soit 1 g pour 10 ml). Afin
d’améliorer la tolérance veineuse
périphérique, il est conseillé d’effec-
tuer un branchement en Y avec une
perfusion de soluté glucosé. La poso-
logie maximale est de 20 mmol/h.
Elle permet d’élever la kaliémie de
0,25 mmol/h.
L’effet de la “recharge” en potas-
sium doit être évalué toutes les
3heures sur les plans clinique, élec-
trocardiographique et biologique.
L’intensité de la supplémentation
potassique doit, notamment, être
adaptée aux résultats de la kaliémie
mesurée à chacun de ses paliers.
De façon concomitante, des facteurs
responsables ou aggravants doivent
être corrigés :
✓
interruption d’une thérapeutique
hypokaliémiante ;
✓
correction de troubles digestifs ;
✓
usage d’antagoniste minéralocor-
ticoïde ;
✓
correction d’une hypomagnésé-
mie concomitante.
Prévention
D’une part, elle repose sur la sur-
veillance de la kaliémie et sur une
supplémentation orale systéma-
tique dans les circonstances favori-
sant les fuites (notamment uri-
naires) de potassium. D’autre part,
elle consiste à anticiper les mouve-
ments de potassium du secteur
vasculaire vers le secteur intra-
cellulaire par un apport préventif
et suffisant de sel de potassium
(par exemple, dans le traitement
de l’acidocétose diabétique).
Références
■ Stedwell RE, Allen KM, Binder LS. Hypokale-
mic paralysis: a review of the etiologies, patho-
physiology, presentation, and therapy. Am J
Emerg Med 1992;10:143-8.
■ Gennari FJ. Hypokalemia. N Engl J Med 1998;
339:451-8.
■ Gennari FJ. Disorders of potassium homeosta-
sis. Hypokalemia and hyperkalemia. Crit Care
Clin 2002;18:273-88.
1
/
2
100%