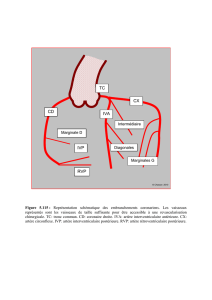
Lésions aorto-iliaques

Cachet du médecin
V1.1- 07/14
2, rue Villaret de Joyeuse 75017 Paris • T +33 (0)1 55 07 15 15 • contact@assproscientifique.fr • www.assproscientifique.fr
INFORMATION PRÉOPÉRATOIRE
LÉSIONS AORTO- ILIAQUES
Ú PATIENT(E)
Nom
Prénom
Ú NATURE DE L’INTERVENTION
Des examens spécialisés ont permis de mettre en évidence des lésions sévères et étendues (rétrécissement et/ou
oblitération) de l’aorte et/ou des artères iliaques, nécessitant une intervention chirurgicale.
Afin de prendre une décision en toute connaissance de cause, vous devez être informé du déroulement et des
suites normalement prévisibles de l’intervention, mais aussi des risques encourus et notamment des principales
complications comparativement à l’évolution spontanée de votre pathologie.
Le chirurgien et le médecin anesthésiste vous expliqueront lors de la consultation tous ces éléments, cette fiche
étant destinée à vous préparer à l’intervention et à susciter éventuellement des précisions supplémentaires.
À QUOI SERT L’AXE AORTO-ILIAQUE ?
L’aorte abdominale dans son segment V (portion aortique située en dessous des artères rénales) se divise en artère
iliaque commune droite et gauche. L’axe aorto-iliaque assure donc l’irrigation pelvienne (petit bassin) et celle des
deux membres inférieurs. Dans la majorité des cas, lorsqu’une artère se sténose progressivement
(rétrécissement), le réseau de suppléance se développe et assure une oxygénation du membre inférieur
correspondant.
Au cours d’un effort (marche ou course), les besoins musculaires augmentent et nécessitent un apport sanguin
supplémentaire qui ne peut être fourni lorsque l’artère est rétrécie. L’évolution d’un rétrécissement artériel se fait
vers l’oblitération.
QUELLE LÉSION EST À L’ORIGINE DU RÉTRÉCISSEMENT DE L’ARTÈRE ?
La maladie athéromateuse est à l’origine de l’immense majorité des lésions de l’axe aorto-iliaque. La plaque
athéromateuse consiste en une accumulation de lipides (graisses), de glucides (sucres), de tissus fibreux et de
dépôts calcaires dans la paroi artérielle. Cette plaque peut se compliquer en se fracturant à l’intérieur de l’artère, ce
qui peut entraîner soit une embolie (oblitération), soit une thrombose (caillot) de l’artère.
La maladie athéromateuse est favorisée par les facteurs de risque cardio-vasculaires : tabac, hypertension
artérielle, anomalies lipidiques, diabète.
Le contrôle de ces facteurs de risque est impératif et repose sur l’acceptation de règles hygiéno-diététiques et la
lutte contre la sédentarité.
COMMENT SE TRADUIT UNE ATTEINTE AORTO-ILIAQUE ?
En fonction de votre mode de vie (sédentarité), la lésion aorto-iliaque peut être asymptomatique et découverte au
cours d’un examen médical systématique par votre médecin traitant ou par un médecin spécialiste (angiologue,
cardiologue).
Dans la grande majorité des cas, les manifestations cliniques liées au rétrécissement de l’aorte et/ou de l’artère
iliaque (artérite), se traduisent par des signes de gravité croissante :

V1.1- 07/14
2, rue Villaret de Joyeuse 75017 Paris • T +33 (0)1 55 07 15 15 • contact@assproscientifique.fr • www.assproscientifique.fr
Ú Douleurs d’efforts : douleur à type de crampe ou de sensation de fatigue de certains groupes musculaires
(fesse, cuisse, mollet), déclenchée par l’exercice physique et disparaissant au repos. Cette douleur s’accentue
lorsque l’on accélère le pas ou que le terrain est accidenté (côte, escaliers). La distance parcourue avant la
survenue de la douleur (périmètre de marche) peut varier de quelques mètres à plus de 500 mètres et constitue un
bon indice de sévérité de la maladie.
Ú Douleurs de repos : Il s’agit de douleurs nocturnes intenses, souvent intolérables, siégeant au niveau des
extrémités (orteils, pieds) qui sont froides. Ces douleurs peuvent nécessiter de laisser pendre la jambe hors du lit, ce
qui les calme progressivement. Elles traduisent un degré plus avancé de la maladie imposant l’avis médical urgent
avant la survenue de troubles tissulaires (gangrène, ulcération, …).
Ú Dans des cas plus rares, la lésion aorto-iliaque peut-être diagnostiquée au cours du bilan de troubles sexuels
(difficulté d’érection).
EXISTE-T-IL UNE ALTERNATIVE AU TRAITEMENT CHIRURGICAL ?
Dans tous les cas, avant d’envisager l’intervention chirurgicale, un bilan complet a été réalisé, recherchant d’autres
atteintes de la maladie athéromateuse, et appréciant l’état des principales fonctions vitales (cœur, rein, cerveau,
poumons).
Le traitement médical est systématique, débuté et poursuivi, soit isolément, soit en association avec l’intervention
chirurgicale. Il comprend :
Ú La lutte contre les facteurs de risque vasculaire (marche régulière, arrêt du tabac, régime alimentaire, …) ;
Ú La prise de médicaments pour contrôler les chiffres tensionnels, lipidiques, glucidiques, si ceux-ci sont
élevés ;
Ú La mise sous traitement antiagrégant plaquettaire (dérivés de l’Aspirine, Plavix).
QUELLES SONT LES MODALITÉS DE L’INTERVENTION CHIRURGICALE ?
L’intervention est pratiquée dans la majorité des cas sous anesthésie générale. Le médecin anesthésiste vous
précisera les modalités, les avantages et les risques liés à l’acte anesthésique.
L’intervention de base est la réalisation d’un pontage aorto-iliaque ou aorto-fémoral, uni ou bilatéral, et consiste
à court-circuiter le segment d’artère pathologique à l’aide le plus souvent d’une prothèse (matériel synthétique).
Cette intervention nécessite le plus souvent deux incisions : la première située sur la cavité abdominale pour
implanter la prothèse au niveau de l’aorte ou de l’artère iliaque, la seconde au niveau de l’aine pour le raccordement
au niveau de l’artère fémorale de manière uni ou bilatérale.
La durée d’hospitalisation varie de 8 à 15 jours avec une période postopératoire de 2 à 5 jours en moyenne, en unité
de soins intensifs.
QUELS SONT LES ACCIDENTS ET INCIDENTS POSSIBLES PEROPÉRATOIRES ?
En dépit de tout le soin apporté, il peut se produire au cours de l’intervention, dans de rares cas, des incidents qui
sont parfois favorisés par des anomalies ou variations anatomiques. Ils sont pour la plupart aussitôt identifiés et
traités. Il peut s’agir de :
Ú Plaies des vaisseaux de voisinage (veine cave inférieure, veine iliaque, veine lombaire, …) responsables
d’hémorragies importantes pouvant nécessiter une transfusion de produits sanguins ;
Ú Plaies des organes de voisinage (uretère, anses digestives, …) relevant d’un traitement spécialisé ;
Ú Accidents d’anesthésie : une information spécifique vous est délivrée lors de la consultation pré opératoire.

V1.1- 07/14
2, rue Villaret de Joyeuse 75017 Paris • T +33 (0)1 55 07 15 15 • contact@assproscientifique.fr • www.assproscientifique.fr
QUELLES COMPLICATIONS PEUVENT SURVENIR APRÈS L’INTERVENTION ?
Ú Hémorragie : elle survient essentiellement dans les 48 premières heures et peut rendre indispensable une
transfusion et une ré-intervention chirurgicale rapide ;
Ú Ischémie aiguë (diminution ou arrêt temporaire de la circulation artérielle locale) et embolies artérielles
sont la conséquence de l’obstruction du pontage ou de la mobilisation de caillots situés dans l’artère pathologique.
Une ré-intervention peut alors être nécessaire. Dans les cas extrêmes, cela peut aboutir à une amputation de tout ou
une partie des membres inférieurs ;
Ú Insuffisance rénale aiguë, pouvant nécessiter le recours, le plus souvent provisoire, à l’hémodialyse (rein
artificiel). Il s’agit parfois de l’aggravation d’une insuffisance rénale préexistante ;
Ú Insuffisance respiratoire aiguë, en rapport avec la décompensation d’une atteinte respiratoire antérieure
(bronchite chronique) ou avec la survenue d’une complication infectieuse (pneumopathie, surinfection bronchique).
Elle peut prolonger la durée de la ventilation assistée et donc, le séjour en réanimation ;
Ú Infarctus intestinal, favorisé par le contexte d’artério-sclérose le plus souvent localisé à la partie terminale du
colon gauche, vascularisée par l’artère mésentérique inférieure. Ce risque est minimisé par le respect d’une tactique
chirurgicale rigoureuse ;
Ú Complications cardiaques, dominées par le risque d’infarctus du myocarde. Ces complications justifient la
réalisation d’un bilan préopératoire (échographie, scintigraphie, coronarographie) à la recherche d’une atteinte
coronarienne sévère, pouvant relever d’un traitement spécifique ;
Ú Phlébite et embolie pulmonaire : le risque est faible, prévenu par la prescription d’un traitement anticoagulant
et/ou la mobilisation précoce ;
Ú Paraparésie (paralysie partielle) ou paraplégie, de survenue exceptionnelle et imprévisible, secondaire à une
hypoperfusion le plus souvent favorisée par une anomalie anatomique de la vascularisation de la moelle ;
ÚL’infection est plus fréquente si le pontage est réalisé pour traiter une plaie cutané ou un début de gangrène. Elle
peut être superficielle ou profonde et avoir des conséquences redoutables pouvant conduire à une ré-intervention
avec ablation de la prothèse . Comme pour tout acte chirurgical comportant un abord cutané, une hygiène
rigoureuse de la peau et une préparation spécifique sont impératives, la majorité des infections post opératoires
étant due à des germes présents dans l’organisme (peau, sphère ORL, appareil digestif, appareil génito-urinaire,
etc..Toute infection bactérienne survenant en n’importe quel point de l’organisme même distant du geste chirurgical,
peut entraîner une greffe bactérienne sur la prothèse vasculaire, il sera important de traiter ces foyers infectieux
potentiels.
Ú La mortalité au décours d’une chirurgie conventionnelle aorto-iliaque réglée (c’est à dire en l’absence de toute
complication) est comprise entre 3 et 7 % selon les publications internationales.
SURVEILLANCE
A distance, les résultats de la chirurgie sont bons. Des problèmes de fragilité de la paroi abdominale (éventration),
des troubles sexuels (éjaculation rétrograde, impuissance), et l’évolution de la pathologie athéromateuse (sténose
anastomotique), faux anévrisme, oblitération, …) peuvent survenir nécessitant une surveillance régulière de tous les
opérés.
Cette information n’a pas pour but de vous inquiéter mais de vous informer et de vous faire prendre conscience qu’il
n’est pas de petite intervention chirurgicale. Par ailleurs, soyez sûr que l’intervention chirurgicale qui vous est
proposée est une décision réfléchie et motivée qui tient compte du rapport bénéfice/risque pour vous-même.
EN RÉSUMÉ
Ces explications ne peuvent être exhaustives et votre médecin traitant a également été informé
des propositions thérapeutiques qui vous ont été faites. Le chirurgien et le médecin anesthésiste
restent à votre entière disposition pour vous fournir tout renseignement complémentaire sur tel
ou tel point particulier que vous auriez insuffisamment compris et que vous souhaiteriez faire
préciser.

V1.1- 07/14
2, rue Villaret de Joyeuse 75017 Paris • T +33 (0)1 55 07 15 15 • contact@assproscientifique.fr • www.assproscientifique.fr
QUELQUES QUESTIONS QUE VOUS DEVEZ VOUS POSER OU POSER À VOTRE
CHIRURGIEN AVANT DE VOUS DÉCIDER POUR VOTRE INTERVENTION :
Ú Pourquoi me recommandez-vous particulièrement cette chirurgie?
Ú Y a-t-il d’autres solutions chirurgicales pour mon cas et pourquoi ne me les recommandez-vous pas ?
Ú Si je ne me fais pas opérer, mon état va-t-il se dégrader ?
Ú Comment se passe l’acte chirurgical et en avez-vous l’expérience ? Quel est le temps opératoire ? Quelle est
la durée de l’hospitalisation ? Aurai-je beaucoup de douleurs et comment la traiter ?
Ú Quels sont les risques et/ou complications encourus pour cette chirurgie ?
Ú Quels sont les bénéfices pour moi à être opéré et quel résultat final puis-je espérer ?
Ú Au bout de combien de temps pourrai-je reprendre mon travail ou mes activités sportives et quelle sera la durée
totale de ma convalescence ?
Ú Me recommandez-vous un second avis ?
Si vous utilisez la version manuscrite :
Date de remise du document au patient (e) :
Date et
signature du patient (e) :
Pages précédentes à parapher
Si vous utilisez la version numérique :
Date de remise du document au patient (e) :
¨ Je certifie avoir lu et compris
toutes les pages de ce
document et je coche la case pour le signer
numériquement.
1
/
4
100%