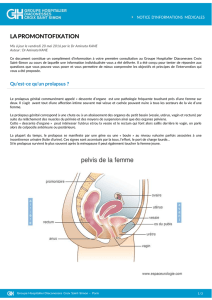
Association de troubles de la statique pelvienne : démarches rationnelles

La Lettre de l’Hépato-Gastroentérologue - n° 6 - vol. II - décembre 1999 251
association de troubles de la statique pelvienne est fré-
quente, ce qui n’est guère étonnant quand on connaît
les points communs entre les trois étages urinaire, géni-
tal et anorectal du périnée. L’urètre et la vessie, l’appareil géni-
tal, le rectum et le canal anal sont tous dérivés de la même struc-
ture embryologique didermique. La vessie et le rectum ont, tous
deux, une fonction de réservoir compliant et possèdent des fibres
sensitives et motrices. Les sphincters de ces deux organes sont
faits de fibres musculaires lisses et striées possédant une inner-
vation identique avec l’existence d’interactions au niveau de leurs
commandes. L’ensemble des viscères pelviens repose sur un plan-
cher aponévrotique et musculaire. Les fibres du muscle élévateur
de l’anus envoient des expansions au sphincter urétral, au vagin
et au sphincter anal. Enfin et surtout, la physiopathologie des
troubles observés est proche, reposant sur un déséquilibre entre
les forces de poussée et de retenue, consécutif à une modifica-
tion de la résultante de la pression abdominale, à une anomalie
des viscères pelviens, à une dégradation du tissu conjonctif de
soutien et à une atteinte neuro-musculo-aponévrotique du péri-
née. Il est donc logique de s’efforcer d’intégrer un trouble de la
statique pelvienne dans une prise en charge globale du périnée ;
cette démarche doit être rationnelle durant l’examen clinique, le
bilan et le traitement.
DÉMARCHE RATIONNELLE CLINIQUE
La patiente choisit de consulter un gastroentérologue pour un
trouble de la statique pelvienne lorsque sa plainte dominante est
digestive. Le rôle du gastroentérologue va consister à rechercher
les troubles masqués ou potentiels au niveau des deux autres appa-
reils du plancher pelvien : l’appareil urinaire et l’appareil génital.
L’interrogatoire
Il recherche des éléments patents que la patiente avait négligés.
• Les signes urinaires :
– Les troubles de la continence :
L’incontinence urinaire est définie comme la perte involontaire
d’urine par le méat urétral. On distingue schématiquement l’in-
continence urinaire d’effort et l’incontinence urinaire par impé-
riosité. L’incontinence urinaire d’effort survient sans besoin préa-
lable, lors d’une élévation de la pression abdominale. Il s’agit
d’une fuite en jet, peu abondante, survenant de façon brutale le
plus souvent en position orthostatique. L’incontinence par impé-
riosité se définit par une fuite involontaire d’urine par le méat uré-
tral associée à un besoin impérieux. Il s’agit d’une fuite abondante,
précédée d’un besoin impérieux soudain et persistant, irrépres-
Association de troubles de la statique pelvienne :
démarches rationnelles
●
R. Villet*
■Devant une patiente consultant pour des troubles de l’un
des étages du plancher pelvien, urinaire, génital et sexuel
et/ou digestif, il faut toujours, par l’interrogatoire et l’examen
clinique, rechercher des troubles des étages adjacents, qu’ils
soient patents ou latents.
■Lorsqu’il existe une discordance entre les signes fonction-
nels et les constatations cliniques, il faut s’aider d’examens
complémentaires, en particulier d’imagerie.
■Le colpocystogramme et la défécographie avec opacifica-
tion de la vessie sont deux examens de conception fort diffé-
rente et donc n’explorant pas les troubles de la statique pel-
vienne de la même façon. Le colpocystogramme explore,
outre la dynamique des viscères pelviens, les capacités du
plancher pelvien à la retenue de ces viscères ; alors que la
défécographie explore une fonction physiologique : la défé-
cation au même titre que les clichés d’une cystographie mic-
tionnelle explore la miction.
■La chirurgie des troubles de la statique pelvienne n’est pas
une chirurgie “esthétique”, car il n’existe toujours pas de rela-
tion directe entre le résultat anatomique et fonctionnel. Les
choix thérapeutiques doivent respecter ou améliorer toutes les
fonctions périnéales. À ce titre, on se méfiera de tout geste
qui, en corrigeant les troubles de l’un des étages, risque d’en-
traîner un trouble à l’étage adjacent.
POINTS FORTS
POINTS FORTS
* Service de chirurgie viscérale et gynécologique,
hôpital des Diaconesses, Paris.
L
‘

DOSSIER THÉMATIQUE
La Lettre de l’Hépato-Gastroentérologue - n° 6 - vol. II - décembre 1999252
sible, ne pouvant être contrôlé par un effort de retenue. L’incon-
tinence urinaire d’effort et l’incontinence urinaire par impériosité
peuvent coexister, réalisant alors une incontinence urinaire mixte.
– Les troubles de la perception de besoin :
Le besoin impérieux, ou impériosité mictionnelle, est défini par
un besoin soudain, non progressif, d’emblée urgent et impossible
à inhiber. La pollakiurie est un besoin trop fréquent. En général,
l’intervalle entre deux mictions diurnes doit dépasser trois heures,
et il ne doit pas y avoir plus d’une miction nocturne : au-delà, on
parle de nycturie. Cette pollakiurie peut être vraie, reflet d’une
instabilité vésicale, ou au contraire psychique, témoin d’une atti-
tude phobique, d’un réflexe conditionné, voire d’une habitude
pour prévenir la fuite urinaire.
– Les mictions anormales :
La dysurie correspond à une gêne à la miction, qu’elle survienne
au démarrage, au cours ou à la fin de la miction. La dysurie peut
diminuer ou disparaître au repos ou, au contraire, s’aggraver en
fin de journée. Il est parfois nécessaire de réduire manuellement
le prolapsus, d’adopter une position particulière pour débuter ou
terminer la miction. La rétention est la persistance après miction
d’un résidu dont le volume définit la rétention incomplète (infé-
rieur à la capacité vésicale) et la rétention complète (supérieur à
la capacité vésicale). Dans ce cas, une incontinence par regorge-
ment peut se voir.
• Les signes gynécologiques et sexuels
Les signes gynécologiques sont rares. Ils doivent faire rechercher
une pathologie associée. Il faut rechercher également une hypo
ou une anorgasmie, une incontinence urinaire pendant les rap-
ports, enfin une dyspareunie, dont la relation avec le trouble de
la statique pelvienne est parfois difficile à établir. La seule dys-
pareunie liée à un trouble de la statique pelvienne est la dyspa-
reunie balistique, où la douleur déclenchée par des rapports pro-
fonds est liée à la mobilisation du col entraînant un réflexe
nociceptif au niveau des ligaments larges et des utéro-sacrés.
Tous ces signes sont consignés à côté des troubles anorectaux où
dominent la constipation terminale et l’incontinence anale. Enfin,
souvent, la patiente signale uniquement une pesanteur pelvienne
à la station debout, augmentant souvent en fin de journée et dis-
paraissant en décubitus. Quels que soient les signes, il est pri-
mordial d’évaluer le plus invalidant et, pour ce faire, on pourra
s’aider de questionnaires sur la qualité de vie, mais actuellement
aucun d’eux ne s’intéresse au périnée de façon globale.
L’examen clinique
Il recherche les éléments masqués.
Quel que soit le trouble dominant, l’examen du périnée doit être
standardisé. La patiente peut être examinée en différentes posi-
tions : génu-pectorale, accroupie, debout avec une jambe suréle-
vée, gynécologique. C’est dans cette position que sont recher-
chées les anomalies uro-gynécologiques. L’examen doit être fait
en retenue, en poussée lente, à la toux, à vessie vide et pleine.
Au repos, l’inspection vulvopérinéale et périanale apprécie la tro-
phicité vulvovaginale, la distance anovulvaire, généralement égale
à 3 cm, et l’aspect des plis radiés périanaux. Cette inspection ren-
seigne sur l’existence de cicatrices périnéales, d’un ectropion du
méat urinaire, d’un périnée éculé et/ou d’une béance vulvaire.
Même au repos, il peut exister une tuméfaction faisant saillie à
la vulve ou un prolapsus rectal.
À l’effort de poussée, on voit apparaître les éléments d’un pro-
lapsus pelvien antérieur, postérieur ou mixte, qu’il faudra analy-
ser et quantifier en s’aidant de l’examen au spéculum. Une simple
poussée est parfois insuffisante : il faut demander à la patiente de
pousser en tirant et en écartant les cuisses qu’elle saisit au niveau
des creux poplités. Parfois, on observe une disparition complète
du sillon fessier avec une protrusion de l’anus signant en règle un
périnée descendant lié à une atteinte du faisceau pelvi-coccygien
du releveur. À l’aide d’un spéculum de Colin, trois manœuvres
vont permettre d’identifier correctement les éléments prolabés
génitaux : l’extraction progressive du spéculum permet d’exté-
rioriser un prolapsus utérin masqué par les colpocèles antérieure
ou postérieure ; l’application de l’une des valves du spéculum
démonté sur la paroi vaginale antérieure permet de bien exposer
la paroi vaginale postérieure et de rechercher une rectocèle ; l’ap-
plication d’une valve sur la paroi vaginale postérieure, sans accro-
cher le col dans un premier temps, permet d’observer un prolap-
sus utérin, une cervicocystoptose, une cystocèle, parfois une
incontinence urinaire masquée par un prolapsus postérieur.
En retenue, si les releveurs sont efficaces, les éléments prolabés peu-
vent réintégrer le petit bassin et la vulve se fermer. À la toux, on
recherche une fuite urinaire en s’assurant au préalable que la ves-
sie n’est pas vide. Il faut faire tousser de manière répétitive, car ce
n’est parfois qu’après plusieurs essais qu’un jet plus ou moins puis-
sant jaillit du méat urétral. L’existence d’un prolapsus peut empê-
cher l’extériorisation des fuites urinaires qu’il faut donc rechercher
à nouveau en réintégrant le prolapsus à l’aide d’une valve accro-
chant le col utérin, ce qui refoule l’utérus et la cystocèle.
Enfin, l’effort de poussée ou la toux peuvent révéler une incon-
tinence aux gaz ou aux selles.
Plusieurs manœuvres ont été décrites pour étudier l’effet du repo-
sitionnement du col vésical dans l’enceinte abdominale. La plus
connue est la manœuvre de Bonney qui consiste à refouler vers
le haut le cul-de-sac vaginal antérieur sans comprimer l’urètre au
moyen de deux doigts ou d’une pince.
L’examen clinique se termine par les touchers pelviens. Le tou-
cher vaginal apprécie la sensibilité de l’urètre, l’état de la cavité
vaginale, de l’utérus et des annexes. Le toucher rectal apprécie le
tonus des sphincters, recherche une lésion de l’ampoule rectale,
l’impression d’un prolapsus interne du rectum et permet de “cro-
cheter” une rectocèle. Les touchers pelviens pratiqués séparément
puis combinés permettent surtout de mettre en évidence une ély-
trocèle et d’évaluer la tonicité ainsi que la qualité du noyau fibreux
central. La qualité des releveurs sera quantifiée : l’index et le
médius seront placés à plat à la partie moyenne du vagin sur sa
face postérieure ; la force de contraction des muscles sera notée

La Lettre de l’Hépato-Gastroentérologue - n° 6 - vol. II - décembre 1999 253
en associant la qualité et la durée de la contraction. La comparai-
son entre le releveur droit et le releveur gauche sera faite. Lors de
cet examen, on détecte les inversions de commandes périnéales et
l’on évalue les compensations éventuelles utilisées par certaines
patientes : adducteurs, abdominaux, fessiers. Dans certains cas, la
force des releveurs est conservée mais l’amarrage sur le noyau
fibreux central n’est plus perçu. Au toucher bidigital, le doigt s’in-
sinue dans une encoche latérale : il existe un véritable “diastasis”
des releveurs. En fait, le faisceau puborectal est déchiré mais la
partie pelvicoccygienne du releveur est conservée. Enfin la des-
cente périnéale signant, elle, l’atteinte pelvi-coccygienne doit être
correctement mesurée en notant la distance entre le plan périnéal,
c’est-à-dire le plan tangentiel à la marge anale, et le plan passant
par les tubérosités ischiatiques au repos et à l’effort de poussée.
La variation entre ces deux positions ne doit pas dépasser 3 cm.
DÉMARCHE RATIONNELLE DURANT LE BILAN
Les examens complémentaires confirment l’existence d’éléments
masqués et recherchent des éléments potentiels.
Les examens d’imagerie
Ils visent plutôt à rechercher les éléments masqués, alors que les
explorations fonctionnelles et électro-physiologiques font
craindre des troubles potentiels. En dehors de l’échographie stan-
dard qui peut aider à préciser la taille et la position de l’utérus
(un utérus rétroversé de gros volume peut comprimer l’ampoule
rectale et aggraver une dyschésie), cinq techniques d’imagerie
peuvent être utilisées en statique pelvienne.
• L’imagerie par résonance magnétique dynamique
Il s’agit pour l’instant d’une technique de recherche. Elle est fort inté-
ressante car elle ne nécessite pas ou peu de préparation, elle montre
les éléments musculo-aponévrotiques et la solidarité dynamique des
organes pelvi-périnéaux et elle permet des coupes frontales, mais elle
se fait en décubitus dorsal et il s’agit d’une technique coûteuse.
• L’échographie dynamique
Cette méthode n’entraîne pas d’irradiation de la patiente ni du prati-
cien ; sa réalisation est rapide avec un matériel spécifique et elle per-
met une visualisation des tissus mous de façon dynamique lors des
efforts de poussée, de retenue, voire lors des efforts de toux. Elle est
malheureusement dépendante des voies d’abord utilisées par l’écho-
graphiste, qui sont soumises à des artefacts et en relation avec la posi-
tion plus ou moins physiologique de la patiente lors de l’examen.
Elle est assez peu utilisée dans l’exploration du plancher pelvien
et l’évaluation des segments moyen et postérieur. Elle est donc
principalement utilisée pour explorer la dynamique de la vessie
et de la région urétro-vésicale.
• Le colpocystogramme et la défécographie
Le colpocystogramme est une cystographie rétrograde améliorée
par l’opacification de l’ampoule rectale et du vagin. Il s’agit d’une
exploration radiologique dynamique des viscères pelvi-périnéaux
et du plancher pelvien montrant les étroites connections entre le bas
appareil urinaire, le vagin, l’utérus et l’ampoule rectale sous l’effet
dynamique de la contraction des releveurs et de la poussée abdo-
minale. Lors de la contraction des releveurs, le combiné viscéral se
déplace vers l’avant et le haut. Lors de la poussée abdominale, au
contraire, il se déplace vers le bas et l’arrière. Au repos, la position
est intermédiaire. Cet examen va permettre de visualiser les troubles
observés cliniquement mais surtout va aider à retrouver des élé-
ments masqués. On peut d’ailleurs, à ce titre, pratiquer une position
III qui consiste à réaliser des clichés en refoulant l’élément prolabé
le plus patent. On découvre ainsi une cystocèle masquée par une
rectocèle pour laquelle la patiente est venue consulter.
De la même manière, mais plus rarement, peuvent apparaître des
rectocèles masquées par l’existence d’une cystocèle. Enfin et sur-
tout, le colpocystogramme permet de voir les élytrocèles qui se
traduisent par un décollement de la paroi vaginale postérieure de
la paroi rectale antérieure. Dans certains cas, l’image n’existe
qu’à la poussée, alors que, dans les élytrocèles les plus impor-
tantes, on constate ce vide entre le vagin et le rectum même en
retenue. Cet examen explore, outre la dynamique des viscères
pelviens, les capacités du plancher pelvien à la retenue de ces vis-
cères. Il est donc totalement différent de la défécographie, ou rec-
togramme dynamique, qui explore une fonction physiologique :
la défécation, au même titre que les clichés mictionnels d’une
cystographie explorent la miction.
La défécographie est utile en cas de dyschésie associée à une rec-
tocèle, car elle permet de découvrir une invagination intra-anale
du rectum suspectée lorsque la patiente ressent une vidange
incomplète ou qu’elle réalise des manœuvres endoanales, en fin
de défécation.
• L’échographie endoanale
Elle a transformé l’exploration des incontinences anales puis-
qu’elle permet d’apprécier l’état des sphincters interne et externe
de l’anus. Surtout, elle permet de proposer le concept d’inconti-
nence potentielle lorsqu’elle montre une atteinte du sphincter
interne, alors qu’il n’existe pas d’incontinence fécale étant donné
la qualité du sphincter externe. Au fil des ans, le vieillissement
va entraîner une dégradation progressive du sphincter externe et
on va voir ainsi apparaître l’incontinence anale.
• Enfin, l’indication d’un temps de transit colique (TTC) est rare
mais trouvera sa place avant toute chirurgie des troubles de la sta-
tique pelvienne chez une patiente constipée, à plus forte raison
s’il existe une dyschésie et si une intervention à réputation “consti-
pante” est envisagée.
Les explorations fonctionnelles et électrophysiologiques
• Le bilan urodynamique
Parmi les explorations fonctionnelles, le bilan urodynamique doit
être largement demandé car il aide au diagnostic des incontinences
urinaires “potentielles”. Contrairement à l’incontinence urinaire
masquée, l’incontinence urinaire potentielle n’existe pas en tant que
symptôme clinique mais devrait exister compte tenu des résultats

DOSSIER THÉMATIQUE
La Lettre de l’Hépato-Gastroentérologue - n° 6 - vol. II - décembre 1999254
des examens complémentaires comparant les femmes continentes
et les femmes incontinentes. Trois facteurs étiopathogéniques prin-
cipaux peuvent générer une incontinence urinaire : l’instabilité mic-
tionnelle, l’incompétence sphinctérienne et la mobilité du col vési-
cal. Cette dernière est explorée par le colpocystogramme. Les deux
autres vont être explorées lors du bilan urodynamique.
L’instabilité vésicale sans incontinence peut générer des fuites
quand on affaiblit les forces de retenue en corrigeant, par
exemple, l’obstruction créée par un prolapsus vaginal. Inverse-
ment, on sait que l’obstruction est en elle-même un facteur d’in-
stabilité vésicale. L’évolution d’une instabilité vésicale et ses
conséquences après chirurgie sont imprévisibles. A priori, il faut
se méfier des instabilités vésicales avec des contractions de forte
amplitude et une qualité sphinctérienne médiocre. Les facteurs
urétraux intrinsèques directement liés à la qualité sphinctérienne
sont évalués par le profil urétral statique. La signification pré-
dictive des valeurs de pression, de longueur et de surface rele-
vées sur la courbe urodynamique a fait l’objet de plusieurs études
aux conclusions contradictoires, mais on peut affirmer qu’un
profil très bas (c’est-à-dire une pression de clôture inférieure à
30 cm d’eau) chez une femme continente doit faire rechercher
l’existence d’une obstruction souvent due à un prolapsus. Si tel
est le cas, la cure du prolapsus est presque inévitablement sui-
vie d’incontinence urinaire.
• L’électrophysiologie périnéale
Les examens électrophysiologiques ont peu de place dans le bilan
courant des troubles de la statique pelvienne mais ils aident à
l’analyse diagnostique et physiopathologique.
L’électromyographie périnéale de détection permet d’explorer
l’état de l’innervation somatique périphérique des systèmes vési-
cosphinctérien, anorectal et génitosexuel : cet état a une valeur
pronostique en particulier en cas de réparation sphinctérienne.
Les études des voies somatiques en stimulodétection permettent
d’apprécier la latence du réflexe bulbo-caverneux (N > 44 ms) et
la latence distale motrice du nerf pudendal. Ces mesures revê-
tent un intérêt en particulier dans les périnées descendants et l’in-
continence anale.
Enfin, pour les patientes chez lesquelles aux troubles de la sta-
tique pelvienne s’associent une instabilité vésicale, une dysy-
nergie vésico-sphinctérienne ou des paresthésies périnéales, il
faut demander des potentiels évoqués somesthésiques corticaux
du nerf pudendal. Leurs altérations témoignent d’une lésion à un
point quelconque du trajet des voies lemniscales (SEP, compres-
sion médullaire, etc.).
DÉMARCHE RATIONNELLE PENDANT LE TRAITEMENT
La chirurgie des troubles de la statique pelvienne a un objectif fonc-
tionnel, même si elle porte sur des anomalies anatomiques. Les
manifestations cliniques, comme nous l’avons vu, peuvent être
patentes ou masquées, mais le geste chirurgical devra prendre
davantage en compte un trouble masqué à haut risque invalidant
qu’un trouble patent minime dont les conséquences psycho-sociales
sont faibles. De plus, la chirurgie, en rompant l’équilibre des forces
pelvi-périnéales, peut entraîner des manifestations cliniques qui
étaient inexistantes ou tout au moins tolérables en préopératoire.
C’est de ces considérations que découle la rationalité du traitement.
Les troubles à prendre en compte
Les incontinences sont les troubles les plus invalidants ; elles doi-
vent toujours être prises en compte et sans doute plus encore l’in-
continence urinaire que l’incontinence fécale, car la consistance
des urines n’est pas modifiable alors qu’un traitement régulateur
du transit permet parfois de diminuer ou de supprimer une incon-
tinence fécale. De plus, la correction chirurgicale d’un prolapsus
rectal peut améliorer une incontinence fécale, alors que l’incon-
tinence urinaire n’est jamais corrigée par la cure d’une cystocèle
sans suspension du col vésical. Les ptoses, de quelque étage que
ce soit, doivent être prises en charge dès qu’elles affleurent ou
dépassent la vulve. La dyschésie est parfois à prendre en compte
après un échec du traitement médical lorsqu’il existe une ano-
malie objective (prolapsus interne, rectocèle), la dysurie, quant à
elle, n’est à traiter que lorsqu’elle est associée à un résidu post-
mictionnel, en fait le plus souvent en rapport avec une volumi-
neuse cystocèle. Le périnée descendant n’est pas en lui-même
une indication chirurgicale. Il paraît donc logique, avant tout trai-
tement, de rechercher avec acharnement, et dans les cas com-
plexes avec l’aide d’examens complémentaires, toutes les ano-
malies existantes en préopératoire mais de ne pas traiter les lésions
potentielles pour lesquelles aucune amélioration n’est à attendre
en postopératoire et d’éviter les gestes chirurgicaux excessifs sus-
ceptibles d’être iatrogènes. Il faut donc trouver un équilibre entre
“faire assez et ne pas faire trop”. Au moindre doute, il faut pré-
venir la patiente en évoquant la possibilité d’une deuxième inter-
vention si un symptôme postopératoire survenait.
Choix des associations chirurgicales
Aucune donnée de la littérature ne permet d’affirmer la supériorité
de tel ou tel geste chirurgical, à plus forte raison s’ils sont multiples.
Le rationnel chirurgical repose sur une cohérence dans le choix de
la voie d’abord abdominale, périnéale ou mixte, un respect de l’équi-
libre antéropostérieur du pelvis et une compatibilité des gestes effec-
tués. Il nous semble également dépendre de la durée de vie souhai-
tée du traitement proposé. En effet, de notre expérience, il ressort
que l’apport de matériel de soutien étranger (prothèse non résor-
bable) ne subit pas à long terme la dégradation des tissus autologues
utilisés lorsqu’on ne met pas de matériel synthétique. Quelques asso-
ciations particulières méritent d’être détaillées :
• Incontinence urinaire et dyschésie par prolapsus rectal interne
Le traitement du prolapsus interne doit être réalisé en premier, car
il est illogique de traiter une incontinence urinaire si les efforts de
défécation persistent. L’incontinence urinaire peut être négligée
si elle n’est pas majeure. En effet, la suppression des efforts d’exo-
nération excessifs associée à un traitement médico-rééducatif peut,
une fois sur deux, améliorer, l’incontinence urinaire. .../...

La Lettre de l’Hépato-Gastroentérologue - n° 6 - vol. II - décembre 1999 255
DOSSIER THÉMATIQUE
.../...
• Incontinence urinaire et rectocèle majeure
La difficulté dans ce cas est de s’assurer que la cystocèle et le
prolapsus génital peuvent être négligés. L’incontinence urinaire
est alors traitée en fonction de son importance (Burch, fronde,
soutènement sous-urétral de prolène – TVT –) ; la rectocèle est
traitée par voie basse par dissection interrectovaginale, soit par
voie périnéale pure, soit par voie périnéovaginale en cas de dis-
parition de la distance anovulvaire.
• Prolapsus génital complet et prolapsus rectal associé
L’attitude la plus classique est d’associer une promontofixation
du tube génital (le plus souvent du col restant en réalisant une
hystérectomie subtotale) et une colpopexie rétropubienne à une
rectopexie au promontoire par voie abdominale. La fixation pos-
térieure doit être solide mais doit rester souple. Chez la femme
très âgée, la combinaison par voie basse d’une intervention de
Delorme et d’une fermeture vaginale semble possible. En effet,
une véritable cure de prolapsus vaginal avec hystérectomie asso-
ciée à une intervention de Delorme fait craindre des complica-
tions septiques et l’apparition d’une fistule rectovaginale. Ces
deux interventions peuvent cependant être réalisées à trois mois
d’intervalle.
• Prolapsus rectal extériorisé et élytrocèle
Cette association est fréquente, car l’allongement du cul-de-sac
de Douglas fait partie des lésions associées au prolapsus exté-
riorisé. Elle justifie que les deux lésions soient traitées, c’est-à-
dire que, lors de toute rectopexie, une élytrocèle soit recherchée
et, si nécessaire, traitée par résection du cul-de-sac de Douglas.
Si une intervention de Delorme est pratiquée, il faut, après libé-
ration de la muqueuse, ouvrir la musculeuse antérieure rectale et
réséquer le cul-de-sac de Douglas.
CONCLUSION
La prise en charge de troubles associés de la statique pelvienne
justifie une démarche rationnelle, clinique et thérapeutique. Lors
de l’examen clinique d’une patiente consultant pour des troubles
de l’un des étages du plancher pelvien, on doit s’efforcer de
rechercher les troubles des étages adjacents. Les examens d’ima-
gerie sont utilisés en cas de discordance entre les signes fonc-
tionnels et les constatations anatomiques. Ils aident ainsi à décou-
vrir les éléments masqués. Les examens fonctionnels et
électro-physiologiques visent surtout à la compréhension phy-
siopathologique et ont une valeur pronostique permettant d’évo-
quer l’existence de troubles potentiels. Lors de la prise en charge
thérapeutique, chaque symptôme sera soigneusement évalué et,
le cas échéant, traité si aucune chance d’amélioration postopéra-
toire n’existe, mais l’association de différents gestes thérapeu-
tiques sera réfléchie pour éviter leur incompatibilité. Le chirur-
gien doit avant tout traiter une fonction urinaire, génitale, sexuelle
et digestive plus qu’une dégradation anatomique. En effet, un bon
résultat anatomique ne correspond pas toujours à un bon résultat
fonctionnel et inversement. Il faut finalement traiter suffisamment
mais ne pas traiter trop et, avant tout, ne pas altérer un équilibre
fonctionnel périnéal. ■
Mots clés : Troubles de la statique pelvienne – Clinique – Explo-
ration – Traitement.
e traitement des troubles de la statique pelvirectale
est une entreprise difficile où la correction anatomique
n’est ni une nécessité ni une fin en soi. L’approche
doit répondre au double objectif de corriger un ou plusieurs symp-
tômes et de réduire l’incidence de complications imputables au
geste chirurgical lui-même.
Le malade doit prendre part à la décision thérapeutique et être
informé des incertitudes que réserve la correction chirurgicale du
trouble anatomique. Ainsi, en cas de cure par rectopexie d’un pro-
lapsus rectal extériorisé, il peut espérer une réduction a priori
complète et définitive de la procidence anale et une amélioration
franche de sa continence. Toutefois, il doit être averti des risques
de constipation postopératoire. Une rectocèle constituant une bar-
rière anatomique sous une cystocèle (par effet de “pelote”) doit
faire envisager sa correction chirurgicale avec réticence si elle
doit décompenser une incontinence urinaire latente chez une
femme âgée. Chez une patiente souffrant d’une constipation
ancienne et de pesanteurs abdomino-pelviennes secondaires à une
hystérectomie, la cure d’une entérocèle peut espérer faire dispa-
raître les douleurs mais non la constipation.
En définitive, le clinicien interrogé et le chirurgien impliqué dans la
décision thérapeutique doivent rester prudents et modestes face à un
cadre pathogénique qui expose sans cesse aux déséquilibres d’asso-
ciations lésionnelles anatomiques ou fonctionnelles compensées (cys-
tocèle et rectocèle) ou aux complications propres aux gestes chirur-
gicaux (hystérectomie et entérocèle, constipation et rectopexie). ■
Conclusion
●
L. Siproudhis
L
1
/
5
100%