Maladie inflammatoire chronique de l`intestin (MICI)

1
Maladie inflammatoire chronique de
l’intestin (MICI)
Introduction
Les maladies inflammatoires chroniques de l'intestin ou MICI, regroupent deux maladies touchant
l’intestin, la recto-colite hémorragique et la maladie de Crohn. On dénombre aujourd’hui en France
200.000 malades, avec 20 nouveaux cas diagnostiqués chaque jour et 15% sont des enfants. Le nombre
de ces MICI a doublé en 15 ans.
Rappels
En France, on dénombre 120.000 personnes atteintes de la maladie de
Crohn, autant d’hommes que de femmes. Chaque année, 4 à 5 nouveaux cas
pour 100.000 habitants sont diagnostiqués. La découverte de cette maladie
survient le plus souvent entre 15 et 30 ans même si la maladie de Crohn peut
« se révéler à tout âge ».
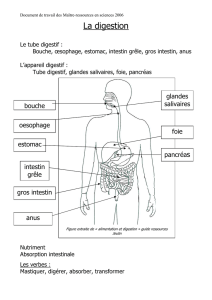
Elle provoque une inflammation chronique du système digestif qui se
manifeste principalement par des diarrhées, des douleurs abdominales et de
la fièvre. L'inflammation atteint l'épaisseur entière de la paroi intestinale
et peut attaquer le tube digestif dans n’importe quel segment du tube
digestif, de la bouche à l’anus. Mais le plus souvent, c’est l’intestin qui est
atteint par l’inflammation : le côlon et la partie terminale de l’intestin grêle.
La recto-colite hémorragique (ou colite
ulcéreuse) fait partie des Maladies Inflammatoires Chroniques Intestinales
(MICI), au même titre que la maladie de Crohn. C’est une inflammation de la
couche interne du gros intestin, le côlon.
La prise en charge est pluridisciplinaire, impliquant l’intervention de divers
spécialistes : médecin traitant, gastroentérologue, rhumatologue, diététicien,
médecin du travail ou scolaire, assistante sociale, psychiatre ou psychologue, etc.
Elle vise à calmer les poussées, prévenir les rechutes, les complications et
améliorer la qualité de vie.
Attention, seule un professionnel de la diététique a le droit d’élaborer un régime pour des patients. Est
considéré comme exerçant la profession de diététicien toute personne qui, habituellement, dispense
des conseils nutritionnels et, sur prescription médicale, participe à l'éducation et à la rééducation
nutritionnelle des patients atteints de troubles du métabolisme ou de l'alimentation, par l'établissement
d'un bilan diététique personnalisé et une éducation diététique adaptée. L’exercice illégal du métier de
diététicien est puni d’un an d’emprisonnement et de 15 000 euros d’amende.

2
Les médicaments anti-inflammatoires sont
prescrits en première intention. S'ils ne sont pas
suffisamment efficaces, on peut également
recourir aux corticoïdes et enfin à des
immunosuppresseurs
Ces maladies évoluent par poussées entrecoupées
de périodes de rémission. Les symptômes sont
essentiellement digestifs, mais pas seulement, et
dépendent de la localisation des segments atteints.
But du régime
Corriger les insuffisances alimentaires : prévention/lutte contre une dénutrition et autres
carences électrolytiques,
Prévenir un retard de croissance chez les enfants ou adolescences,
Prévention d’une anémie (saignements),
Adapter l’alimentation en poussées et en rémission,
Adapter l’alimentation à une chirurgie type résection,
Éducation du patient sur les aliments aggravants les symptômes et « déclenchant » les poussées.
Le régime
En poussées
Selon gravité :
1. Arrêt total de l’alimentation et mise en place d’une nutrition parentérale exclusive si intestin
trop irrité et malabsorption trop importante pour une nutrition entérale,
2. HE+/HP+
3. SR (ni fibres ni lactose) afin de diminuer le nombre et le volume des selles si crise grave,
4. Réduire la consommation de sucre et d’édulcorants artificiels qui irritent le tube digestif,
5. Boire de l'eau plate en quantité suffisante (8 à 10 verres par jour) pour compenser celle perdue
par les diarrhées,
6. Ne pas fumer, en effet cela aggrave la maladie chez les personnes atteintes,
7. Fractionnement en 3 repas et 2 collations.
Fin de poussée
1. Évolution vers un SF + s/ lactose,
2. Continuer à avoir des apports hydro électrolytique élevés,
3. Réintroduction du lactose, des féculents riches en amidon et des fibres un par un et
progressivement,
4. Si corticothérapie mise en place : régime corticothérapie : +/- hyposodé + Ca + vit D +
suppression des sucres purs + contrôle des lipides,
5. Éviter la caféine et l’alcool : stimulants de l’activité intestinale.
VS

3
Post chirurgie
Une intervention chirurgicale est parfois nécessaire, surtout en cas de complications (fistules,
obstruction complète du tube digestif ou ulcère perforé). Si une section du tube digestif est trop abîmée
par l’inflammation, il est possible de la retirer puis de relier les deux extrémités entre elles : colectomie
ou ablation de côlon. La chirurgie peut donc traiter certaines complications, mais la maladie demeure
présente. Voir cours sur les résections.
En rémission
1. Normal ou Normal léger selon la tolérance du patient
2. Introduction progressive d’un régime riche en fibres pour régulariser le transit et faciliter la
croissance des bactéries normales de l’intestin
3. Privilégiez les protéines provenant des viandes maigres, volailles, poissons et œufs.
4. On fera attention à la qualité des lipides en privilégiant les AGI
6. Si corticothérapie mise en place : régime corticothérapie : +/- hyposodé + Ca + vit D +
suppression des sucres purs + contrôle des lipides
En réalité, dans la maladie de Crohn, en dehors des poussées, aucun aliment n'est strictement
interdit et aucun n'est susceptible d'aggraver la maladie. Ainsi, lors des périodes de rémission, les
personnes atteintes de la maladie de Crohn peuvent supporter la plupart des repas. Ce n'est cependant
pas le cas lors des poussées.
Conseils
L'inflammation interfère avec la capacité de l'intestin à absorber les substances nutritives des
aliments. Il est donc essentiel d'adopter une alimentation saine et équilibrée afin de limiter
les risques de dénutrition et de déshydratation.
D'autres aliments sont à limiter car susceptibles de provoquer des flatulences et des
ballonnements accentuant les douleurs intestinales : haricots, choux, oignons, agrumes,
boissons gazeuses...
Concernant la supplémentation, elle est à discuter avec le médecin. L'objectif est d'éviter les
déficits nutritionnels.
Éviter la prise d'anti-inflammatoires non stéroïdiens (AINS). Ces médicaments disponibles
en pharmacie comme des antalgiques banals, peuvent favoriser la survenue des poussées.
En cas de maladie de Crohn, le tabac favorise les risques de poussée ou de récidive après une
opération. D'une façon générale, il aggrave l'évolution de la maladie.
Adopter une hygiène de vie correcte : sommeil suffisant et de qualité, bon équilibre alimentaire.
Le stress tend à aggraver les symptômes de la recto-colite hémorragique.
Pratiquer une activité physique modérée. Excepté en cas de fatigue (ne jamais forcer) et après
une intervention chirurgicale, tous les sports sont autorisés.

4
Prévention
Bien que les experts s’entendent généralement sur le fait que les poussées des MICI ne sont pas
causées par l’alimentation, deux études ont décelé une association entre la consommation de certains
aliments et le risque d’être atteint de colite. Il s’agit de données préliminaires.
Étude suédoise de 5 ans sur 600 personnes risque de colite 4 fois plus élevé chez les
personnes qui mangeaient de la malbouffe au moins 2/semaine. La consommation de sucres
raffinés augmente également le risque.
Étude néerlandaise sur plus de 1 200 personnes augmentation du risque de colite avec la
consommation de chocolat et de boissons de type cola, mais une réduction du risque grâce
aux agrumes.
D’après des études récentes, il est un complément que l'on peut recommander, ce sont les
probiotiques
1
. Ces « bactéries » permettent de restaurer la flore bactérienne du tube digestif, laquelle
est perturbée par l'inflammation. On les trouve dans les yaourts, les produits fermentés (choucroute,
pickles, kimchi, soja fermenté, babeurre, kéfir, …). Les résultats de plusieurs études ont montré
l’efficacité de la consommation quotidienne de 100 ml de lait fermenté aux bifidobactéries.
Des chercheurs ont évalué l’effet de différentes fibres alimentaires (le psyllium, le son d’avoine et
l’orge germée), dont l’action prébiotique
2
est connue, sur la durée de la rémission de la colite ulcéreuse
ainsi que sur les symptômes intestinaux légers que vivent certaines personnes durant ces périodes. On
les trouve dans les fruits, légumes, le miel, le lait, certains produits industrialisés.
Traitement expérimentale
La seule stratégie actuellement disponible sur le marché pour le traitement de la maladie de Crohn et
de la RCH est basée sur la neutralisation d’une molécule appelée TNF (Tumor Necrosis Factor).
L’Infliximab (Remicade®) et l’Adalimumab (Humira®) sont autorisés pour le traitement de la maladie
de Crohn, alors que seul l’Infliximab ne peut être utilisé pour la RCH.
La neurostimulation vagale
La neurostimulation vagale pourrait être utilisée à visée anti-inflammatoire (anti-TNF) dans les
MICI. Un modèle de neurostimulation vagale expérimentale qui a montré son efficacité dans un
modèle de maladie de Crohn chez le rat. Cette équipe a ensuite développé cette technique de
neurostimulation vagale chez des patients souffrant de maladie de Crohn en poussée. L’intervention,
qui dure environ une heure, consiste à implanter une électrode autour du nerf vague gauche au niveau
du cou, reliée à un neurostimulateur situé sous la peau, au-dessous de la clavicule gauche. À ce jour,
6 patients ont ainsi été implantés, avec des résultats encourageants.
1
Les probiotiques sont des micro-organismes vivants (bactéries ou levures) qui, ajoutés comme compléments à certains
produits alimentaires comme les yaourts ou les céréales par exemple, auraient un effet bénéfique sur la santé de l'hôte.
2
Les prébiotiques sont généralement des oligosaccharides ou des polysaccharides à courte chaîne constitués
approximativement de deux à vingt unités de sucre. Ils échappent à la digestion dans l’intestin grêle et sont des
substrats potentiels pour l'hydrolyse et la fermentation par les bactéries intestinales.

5
Dérivé du vaccin antituberculeux BCG
Des chercheurs français ont développé un traitement susceptible de contrôler certaines maladies
inflammatoires chroniques de l’intestin (MICI) dont fait notamment partie la maladie de Crohn. Leur
stratégie repose sur un dérivé du vaccin antituberculeux BCG. Pour l’heure, le modèle employé n’est
qu’expérimental, mais la piste paraît « sérieuse ».
La greffe de cellules souches
La greffe de cellules souches hématopoïétiques pourrait être efficace et sûre
Le védolizumab®, un nouvel espoir : traitement contre les MICI
Des chercheurs de Californie (San Diego) révèlent qu’un nouveau traitement à base de védolizumab,
un nouvel anticorps, pourrait soigner tous les patients atteints de la maladie de Crohn et rectocolite
hémorragique. Une nouvelle molécule, issu de ces anticorps : le védolizumab du laboratoire japonais
Takeda, offre un nouvel espoir aux quatre millions de personnes atteintes de la maladie de Crohn et la
rectocolite hémorragique, ces pathologies auto-immunes
L’anticorps administré par intraveineuse contient une molécule ciblant des cellules immunitaires de
l'intestin qui libèrent des protéines responsables de l'inflammation et de la détérioration des tissus du
gros et du petit intestin. Ainsi ces cellules immunitaire ne peuvent pas libérer ces facteurs
d’inflammation. Ces essais cliniques ont montré des résultats très encourageants pour des malades
souffrant de la maladie de Crohn et de rectocolite hémorragique pour qui les traitements
conventionnels, comme les stéroïdes ou des suppresseurs du système immunitaire, sont inefficaces.
Une nouvelle bactérie pour lutter contre l’inflammation intestinale
Les chercheurs se sont intéressés à une protéine humaine, connue pour ses propriétés anti-
inflammatoires: l’Élafine. Alors que cette protéine est présente naturellement dans l’intestin pour le
protéger des agressions, elle disparait chez les patients souffrant de MICI. Leur hypothèse ? Délivrer
l’Élafine humaine directement dans l’intestin pourrait protéger des agressions inflammatoires et
restaurer l’équilibre et les fonctions de l’intestin.
Les scientifiques de l’Inserm et de l’Inra ont conçu, à partir de bactéries non pathogènes,
naturellement présentes dans l'intestin et dans la nourriture, des bactéries modifiées pour produire
l’Élafine. Pour cela, le gène de l’Élafine humaine, isolé en collaboration avec une équipe de l’Institut
Pasteur, a été introduit chez Lactococcus lactis et Lactobacillus casei, deux bactéries alimentaires
présentes dans les produits laitiers. Ces résultats pourraient déboucher sur une application clinique où
l’Élafine serait délivrée aux patients atteints de MICI par des bactéries bénéfiques (probiotiques),
déjà couramment présentes dans l’alimentation (yaourts, fromages).
1
/
5
100%