Analogues anti-VHB en fin de grossesse : quelle indications ? EVIDENCE-BASED MEDICINE

16 | La Lettre de l’Hépato-Gastroentérologue • Vol. XV - n° 1 - janvier-février 2012
EVIDENCE-BASED MEDICINE Hépatologie
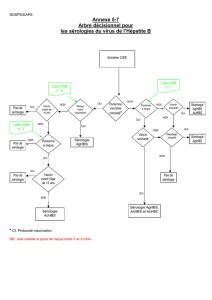
Il est nécessaire d’appliquer les recommandations pour le dépistage
systématique de l’AgHBs chez toute femme enceinte, l’administration
d’une sérovaccination bien conduite chez les enfants nés de mère AgHBs
positif et la réalisation d’une sérologie du virus de l'hépatite B (VHB)
chez le jeune enfant (grade de recommandations A/niveau de preuve 1a).
L’ADN du VHB chez les femmes enceintes AgHBs positif (grade de recom-
mandations A/niveau de preuve 1b) doit être testé.
En cas d’ADN du VHB élevé ou en cas de contamination materno-infan-
tile dans la fratrie (grade de recommandations A/niveau de preuve 1b),
l’administration d’un analogue nucléosi(ti)dique durant le troisième
trimestre de la grossesse doit être envisagée.
Ce qu’il faut retenir
niveau
de preuve
1
Toutes
patientes
(n = 1 242) ADN du VHB chez la mère (log copies/ml)
4,9
0
3,0
5,5
9,7
< 6 6-7 7-8 ≥ 8
Contamination de l’enfant
par le virus de l’hépatite B (%)
12
10
8
6
4
2
0
Figure. Pourcentage d’enfants contaminés par le VHB en fonction du taux d’ADN du VHB
au moment de l’accouchement (exprimé en log copies/ml) chez 1 242 mères chinoises
AgHBs+ et AgHBe+ (d’après [2]). Les enfants ont reçu une sérovaccination compor-
tant une injection d’immunoglobulines anti-HBs (200 UI) à la naissance et répétée au
quatorzième jour ainsi qu’une vaccination contre le VHB (dose de 20 μg) à la naissance,
à 1 et à 6 mois.
Analogues anti-VHB
en fin de grossesse : quelle indications ?
P. Sogni (Paris)
Transmission materno-infantile
du virus de l’hépatite B
La transmission materno-infantile du virus de
l’hépatite B (VHB) reste le mode de contamina-
tion le plus fréquent dans le monde en raison de
la contagiosité élevée du VHB et du risque − de
l’ordre de 90 % − de passage à la chronicité chez
le nouveau-né infecté. Depuis de nombreuses
années, il a été démontré que la sérovaccination
dès les premières heures de vie diminuait signi-
ficativement ce risque de transmission. Cette
sérovaccination consiste en l’injection d’immu-
noglubulines anti-HBs (habituellement 100 UI)
et de la première injection de vaccin anti-VHB qui
sera répétée à 1 et à 6 mois. En France, il est recom-
mandé de tester l’AgHBs chez toute femme enceinte
au deuxième trimestre, de faire une sérovaccination
à l’enfant si la mère est AgHBs positif et de vérifier
ensuite par une sérologie que l’enfant n’a pas été
contaminé (AgHBs négatif) et qu’il est bien protégé
contre le VHB (anticorps anti-HBs > 10 mUI/ml).
Malheureusement, cette prise en charge bien codi-
fiée et efficace n’est qu’imparfaitement appliquée
comme le montre une enquête récente en Région
Picardie (1).
Facteurs associés
à l’échec de la sérovaccination
Les défauts d’application de la sérovaccination
représentent indiscutablement une cause d’échec,
surtout dans les pays développés. Une autre cause
théorique et probablement marginale est la présence
d’un virus muté dans le domaine HBs rendant inef-
ficace le vaccin. En fait, la cause principale d’échec
dans les régions à forte prévalence comme l’Asie
est la transmission intra-utérine en fin de grossesse
liée essentiellement à un ADN du VHB élevé chez
la mère. Il existe une relation entre le risque de
contamination materno-infantile malgré la séro-
vaccination d’une part et la charge virale chez la
mère d’autre part, comme l’a montré une étude
chinoise récente portant sur un grand nombre de
femmes enceintes AgHBs positif (figure) [2]. Le
seuil de charge virale à partir duquel apparaît ce
surrisque est discuté. Dans cette étude, le risque
augmentait à partir de 6 log copies/ml, équivalent
à environ 200 000 UI/ml.

18 | La Lettre de l’Hépato-Gastroentérologue • Vol. XV - n° 1 - janvier-février 2012
EVIDENCE-BASED MEDICINE Hépatologie
Questions non résolues
» À partir de quel seuil d’ADN du VHB chez la mère doit-on discuter l’utili-
sation d’un analogue ? Le seuil d’ADN du VHB devant être retenu se situe
probablement entre 5 et 6 log UI/ml.
» Quel analogue utiliser ? Les 3 molécules utilisables au cours de la grossesse
avec une sécurité suffisante sont la lamivudine, la telbivudine et le ténofovir.
Cette dernière molécule a l’avantage d’une puissance antivirale élevée, de
l’absence connue de mutation de résistance et d’une excrétion très faible dans
le lait maternel.
» L’allaitement maternel est-il possible ? L’allaitement maternel est autorisé
en cas de sérovaccination seule. En cas de prise d’analogue, seul le ténofovir
a une excrétion très faible dans le lait maternel permettant probablement
d’autoriser ce type d’allaitement. Pour les 2 autres molécules, le bénéfice/
risque est à évaluer en fonction des possibilités d’allaitement artificiel.
» Quand faut-il instaurer l’analogue ? Le but est d’avoir un délai suffisant pour
diminuer significativement la charge virale maternelle. En pratique, il faut
tester l’AgHBs au deuxième trimestre de la grossesse et, en cas de positivité,
rechercher le taux d’ADN du VHB pour pouvoir prescrire l’analogue au cours
du troisième trimestre de la grossesse.
» Quand faut-il arrêter l’analogue ? En l’absence d’une maladie hépatique
nécessitant la poursuite du traitement, l’arrêt de l'analogue se fait habituel-
lement dans les 3 premiers mois suivant l’accouchement. Les données des
études ne montrent pas pour l’instant de poussées de cytolyse plus fréquentes
ou plus graves à l’arrêt de l’analogue qu’en l’absence de traitement.
Tableau. Effet de la lamivudine versus contrôle (placebo ou absence de traitement) sur le risque
de transmission materno-infantile du VHB évalué par la positivité de l’AgHBs ou de l’ADN du
VHB chez l’enfant à l’âge de 6 à 12 mois (d’après [3]).
Nombre
d’études
Contaminations
sous lamivudine
Contaminations
dans le groupe
contrôle
RR
(IC95)
AgHBs+ 6 23/303 71/270 0,33
(0,21-0,50)
ADN du VHB+ 4 25/224 69/191 0,32
(0,20-0,50)
dique au cours du troisième trimestre de grossesse
associé à la sérovaccination de l’enfant dès la nais-
sance a clairement montré une diminution du risque
de contamination materno-infantile du VHB chez
les mères ayant des charges virales élevées. Une
méta-analyse récente, incluant 15 études rando-
misées, a mis en évidence le bénéfice de l’admi-
nistration de lamivudine dans cette indication (3).
Il est à noter que parmi ces 15 études, 12 ont été
retrouvées en interrogeant la China Biological Medi-
cine Database recensant des publications en langue
chinoise. La recherche de l’AgHBs ou de l’ADN du
VHB chez l’enfant à distance de l’accouchement
(6 à 12 mois) est une évaluation plus pertinente
de la contamination (tableau) que la mesure dans
les jours suivant la naissance (3). Les analogues
anti-VHB ayant une sécurité d’utilisation suffi-
sante au cours de la grossesse sont la lamivudine,
la telbivudine et le ténofovir. La majorité des études
a été réalisée avec la lamivudine (3) mais des études
récentes asiatiques ont utilisé également la telbivu-
dine (4, 5). L’avantage du ténofovir est l’absence de
mutation de résistance connu, sa sécurité d’emploi
évalué chez les femmes enceintes VIH positif ou
co-infectées VIH-VHB (mais peu chez les femmes
mono-infectées VHB) et son excrétion dans le lait
particulièrement faible qui pourrait autoriser l’allai-
tement maternel (6).
Références bibliographiques
1. Braillon A, Nguyen-Khac E, Merlin J, Dubois G, Gondry J, Capron
D. Grossesse et hépatite B en Picardie : traçabilité du dépistage et
prévalence. Gynecol Obstet Fertil 2010;38:13-7.
2. Han GR, Zhao W, Xu CL, Ge CY, Jiang HX, Pan C. Risk factors
associated with perinatal infection of HBV in infants who born to
HBsAg and HBeAg positive mothers. Hepatology 2011;54(Suppl.
S1):106A.
3. Han L, Zhang HW, Xie JX, Zhang Q, Wang HY, Cao GW. A meta-
analysis of lamivudine for interruption of mother-to-child transmis-
sion of hepatitis B virus. World J Gastroenterol 2011;17:4321-33.
4. Han GR, Cao MK, Zhao W et al. A prospective and open-label
study for the efficacy and safety of telbivudine in pregnancy for the
prevention of perinatal transmission of hepatitis B virus infection.
J Hepatol 2011;55:1215-21.
5. Xiaowen S, Meiming P, Shun T et al. Efficacy and safety of Telbi-
vudine in HBeAg positive pregnant woman to prevent vertical
transmission: a prospective and open-labeled study. Hepatology
2011;54(Suppl):255A.
6. Benaboud S, Pruvost A, Coffie PA et al. Breast milk concentra-
tions of tenofovir and emtricitabine in HIV-1 Infected women in
Abidjan TEmAA Step 2 (ANRS 12109). Antimicrob Agents Chemo-
ther 2011;55:1315-7.
Comment diminuer le risque de
transmission materno-infantile
du VHB en cas de charge virale
élevée chez la mère ?
L’administration d’immunoglobulines anti-HBs à la
mère au cours du troisième trimestre de grossesse
a été testée avec des résultats contradictoires. En
revanche, l’administration d’un analogue nucléosi(ti)
1
/
2
100%






![Nancy 03 et 04.02.2016- CP [Mode de compatibilité]](http://s1.studylibfr.com/store/data/003701389_1-1bc3110d9620496b0a54fe588c81ed95-300x300.png)



