p2-ue6-gauss-semiologie-des-urgences-vitales-02_09_2016-pdf

UE6 – Sémiologie générale
GAUSS
Date : 02/09/16
Promo: 2016/2017 Plage horaire : 14h - 16h
Enseignant: GAUSS Hartmann
Ronéistes:
CARLOT Earvin
SOOBRATTY Ilyas
Sémiologie des urgences vitales
I. Introduction à la sémiologie des urgences
1. Urgence
2. Sémiologie de l’urgence
II. La détresse neurologique
1. Reconnaitre la détresse neurologique
2. Examen du patient comateux
3. Score de Glasgow
4. Diagnostic de gravité du coma
5. Postures
6. Les nerfs crâniens

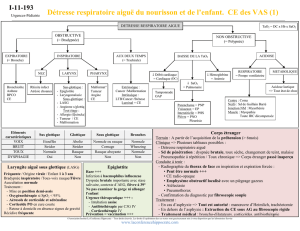
III. La détresse respiratoire
1. Reconnaitre la détresse respiratoire
2. Diagnostic de la gravité de la dyspnée
3. Examen du patient dyspnéique
4. Etats de choc
IV. Les associations des urgences vitales
V. Arrêt cardio-respiratoire
VI. Diagnostic étiologique du coma
1. Syndrome pyramidal
2. Diagnostic étiologique de la DR
3. Cas clinique (1)
4. Du symptôme à l’urgence neurologique
5. Un cas clinique (2) : des céphalées
6. Du symptôme à l’urgence

Dans ce cours on abordera surtout les détresses vitales en tant que syndromes.
Rappel du professeur : Quelle est la différence entre un syndrome et une maladie ?
Les syndromes ne sont pas des maladies. Un syndrome est un ensemble de signes reconnaissables qui peut
regrouper plusieurs maladies (pas d'étiologie précise). Il faut différencier le diagnostic d’un syndrome et le
diagnostic d’une maladie. La maladie est une entité. Le diagnostic d’une maladie est le diagnostic
étiologique.
Dans cette première partie du cours, on parlera de sémiologie en tant que syndrome.
Dans la deuxième et troisième partie, on abordera le diagnostic étiologique des détresses vitales qui
englobent toute la médecine d’urgence., On parlera aussi de quelques symptômes et de leur degré d'urgence
c'est à dire des critères de gravité d'un symptôme.
I. Introduction à la sémiologie de l’urgence
1. Urgence
Qu'est-ce qu'une urgence ?
Par exemple un patient arrive aux urgences car il a été aveuglé après retrait intempestif de ces lunettes de
protection. Est-ce une Urgence ? Comment peut-on la définir ?
Il y a l'urgence ressentie : le patient est inquiet mais est-ce que le médecin l'est aussi ?
Reconnaître la gravité d’une situation clinique est un objectif primordial dans la sémiologie
générale, c’est dans toutes les situations. Si on veut faire de la bonne sémiologie, il faut reconnaître qu’est-
ce-qui est grave. Seule une minorité des patients que l’on voit, y compris aux urgences, présente une
urgence absolue.
Dans l'exemple précédent le patient est inquiet mais le médecin n'a pas de raison de l'être car ce type
d'aveuglement est généralement de courte durée.
Urgence fonctionnelle et vitale : La cécité est plutôt une urgence fonctionnelle (la fonction des yeux est
compromise). Dans l'urgence vitale il y a un engagement immédiat du pronostic vital. Cela est dû à la
perturbation brutale d'au moins une fonction vitale.
Les 3 urgences vitales : la détresse neurologique, la détresse respiratoire et la détresse circulatoire. La
sémiologie des urgences vitale s'articule autour de ces 3 fonctions.
Urgence absolue ou relative ? Par rapport à la rapidité nécessaire de la prise en charge.
- Urgence absolue = à prendre en charge sans retard
- Urgence relative = on peut se donner 30min pour la prendre en charge.
-
Il y a vraiment une échelle d’urgence d’où cette notion de niveaux d’urgence. Il y a des scores qui
différencient jusqu’à 5 (ou même plus) niveaux d’urgence selon le laps de temps que l’on peut se donner
pour prendre en charge cette urgence.

2. Sémiologie de l’urgence.
Généralités sur la sémiologie aux Urgences : Outre les services d'Urgences et de Réanimations, on peut
avoir affaire à des urgences partout à l’Hôpital ou même dans un cabinet de ville. Il n'y a pas de structure
spécifique et exclusive où on peut les rencontrer.
Quelque chose de particulier et très caractéristique de la sémiologie de l’urgence, c’est le principe de
l’évaluation immédiate (en maximum 1 minute) et on regarde 3 choses AVANT L’EXAMEN CLINIQUE :
- Le symptôme d’appel au motif d’admission (exemple : un patient qui est admis aux urgences, on
demande au patient lui-même ou à son entourage de quoi il s’agit, pourquoi est-il admis aux
urgences ?)
- La 1ère impression clinique : ce n’est pas l’examen clinique, c’est notre première impression qui
va être subjective, se base sur une première inspection puisqu’on voit le patient, on voit comment
il est, on déduit les premières informations (faut-il réagir tout de suite ou peut-on attendre ?)
- Les constantes vitales (Tension, Pouls, Fréquence cardiaque...) relevées systématiquement dès
l’accueil du patient.
L’entretien et l’examen clinique.
L’enquête clinique est similaire à une chasse aux informations. L’entretien directement avec le patient est
souvent compromis car si l’état du patient ne permet pas l’entretien, on ne pourra pas en tirer beaucoup
d’informations.
En urgence, l’entretien est moins ouvert, les questions et les examens sont focalisés sur l’appareil défaillant
(= schéma général de sémiologie désorganisée). En plus, il faut faire face à une situation.
La relation médecin/patient est dominée par le sentiment d’urgence. Notre attitude envers le patient, dans
le cadre de l’urgence, est directive et limitée à l’essentiel ; c’est une attitude qui est un peu différente par
rapport à l’attitude d’écoute, d’échanges ouverts…
Pour l’examen clinique, la conduite diagnostique s’accompagne aussi d’une conduite thérapeutique. La
séquence classique est remplacée simultanément par une conduite diagnostique et thérapeutique qui est
ciblée sur l’appareil défaillant.
Priorité aux signes de gravité, aux mesures thérapeutiques de sauvetage. Dans la sémiologie
d’urgence, on peut dire que l’examen clinique et la thérapeutique se mélangent, étape par étape. Dès
l’évaluation immédiate, il se peut qu’on voie déjà comment mettre en place une thérapie tout de suite, pour
sauver le patient avant de poursuivre ensuite les différentes étapes (examen clinique). Les évaluations
cliniques doivent être répétées et il y a même une surveillance continue au score qui est nécessaire lors de
la prise en charge.

Ici, on a un exemple d’un monitorage.
1ère ligne : La fréquence cardiaque avec un tracé du cardioscope. La norme de la fréquence cardiaque
(pour un adulte) est comprise entre 50 et 90 battements par minute. Ici, c’est donc normal.
2ème ligne : La pression artérielle systolique et diastolique.
3ème ligne : La fréquence respiratoire avec sa courbe associée. La norme est entre 12 et 20 cycles par
minute. Ici, c’est donc normal.
4ème ligne : Mesure de la saturation en oxygène par l’oxymètre de pouls. La norme est supérieure à
95%. C’est un moyen de dépister une hypoxémie, mais ce n’est pas un moyen de dépistage qui
remplace l’analyse des gaz du sang artériel.
En rouge (au milieu à gauche) : la température.
Parfois, on rajoute également la conscience.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
1
/
26
100%