Maladies transmission a rienne (Bruno Crestani - module 5)

1
Bruno CRESTANI
Pneumologue
GH Bichat Claude Bernard
1 mois en zone tropicale
• 50% Pb de santé
• 8% Consultation
• 1% Maladie respiratoire aiguë fébrile
(COMMUNAUTAIRE)
• 0,0005% Légionellose
Steffen, OMS 1997
Fièvre au retour de voyage
• Étude rétrospective australienne
• 232 patients hospitalisés sur 3 ans
– Paludisme: 27%
– Infections respiratoires basses: 24%
– Pneumopathie bactérienne: 5%
–Grippe: 5%
(O’Brien Clin Infect Dis. 2001)
• Réseau Geosentinel (25 centres dans le monde)
– 1997-2001
• Infections respiratoires :
– 7,8% des infections détectées
Æ60% : infections respiratoires hautes
– Pic : Novembre à Avril
• mais 95% déclarations : centres hémisphère Nord
– Consultation médicale : pas d’effet préventif mesurable
• Vaccination ???
Infections respiratoires
(Leder, CID, 2003;36:399-406)
Réseau Geosentinel (97-01)
350.8Pleurésie
630.1Légionellose
305.6Grippe
4113.5Pneumonie
3920.3Bronchite
38680Infect respi
basse
Âge (ans)N (%)
(Leder, CID, 2003;36:399-406)
Réseau Geosentinel (97-01)
3247.2Non spécifique
NS0.06Coqueluche
284.1Amygdalite
2813.2Pharyngite
202.2Otite moyenne
351.6Sinusite
311110Infect respir
haute
Âge (ans)N (%)
(Leder, CID, 2003;36:399-406)

2
Pneumopathie infectieuse
• Étude rétrospective sur 1 an
• 17 patients (8 femmes, 44 ans)
• Étiologie identifiée:13/17
– Pneumocoque: 2
– Mycoplasme: 2
– Legionnella: 1, Coxiella: 1
– Tuberculose: 3
– Leptospire: 1
– dengue: 1, histoplasmose: 1, bilharziose
disséminée: 1
Ansart, J Travel Med 2004
Legionellose
• Très médiatisée mais relativement rare
• Les voyageurs sont une cible particulière :
– 25% des cas aux USA (MMWR 2007)
– 17% des cas en France
(Campese, Med Mal Infect 2007)
– # 50% des cas en Angleterre et Pays de Galles
(Jernigan, Lancet 1996)
• European Working Group for Legionella
infections
– Centre de détection européen (Angleterre)
– Repérage des cas associés aux voyages
– Recommandations européennes pour la prévention de la
légionellose chez le voyageur
• http://www.ewgli.org/data/european_guidelines.htm
• 2002-2006
• France, Italie, Espagne
(50% des cas déclarés chez les voyageurs)
• 252 sites associés à des cas groupés de Lp
chez des voyageurs (641 cas)
– Hôtels 83%
– Campings 10% répartition identique
– Bateaux 7% dans les 3 pays
• Isolement de Lp sur site : 62%
(Rota, Euro Surveill 2007)
• Legionella pneumophila 1 : 80%-95%
• Source : Installations permettant :
– Multiplication dans l’eau (optimum : 37°C)
– Aérosolisation
• Eau chaude sanitaire
• Climatisation
• Bassins, piscines, bains à remous,…
• Aérosols médicaux
• Eaux thermales
• Fontaines décoratives, …
• Diagnostic difficile
– Incubation : 2-14 jours
– Antéigénurie légionelle (Lp1) : Se#80%
eau contaminée dans
20% des hôtels grecs:
Appl Environ Microbiol 2007
À voie sèche
Pas de risque
Légionelle
À voie humide
Risque
Légionelle
TOURS AEROREFRIGERANTES 1998 : Coupe d’Europe de Football à Paris
• 20 cas groupés (19 Lp1)
– 11 résidents français
– 9 touristes européens
• 4 décès
• Souche de Lp1 identifié chez 6 cas
– Identique à la souche isolée dans une tour
aéroréfrigérante du 2e arrondissement

3
Tuberculose
Multirésistance primaire aux
antituberculeux (96-99)
Mexique 2,4 % [1-4,7]
Pérou 3 % [2,3-3,9]
Estonie 14 % [10,7-17,9]
Russie 6,5 à 9 %
Chine 2,9 à 10,8 %
Iran 5 % [3,4-6,9%]
Israël 8,1 % [5,3-11,7%]
(NEJM 2001;344:1294-1303)
Incidence ?
• Etude prospective hollandaise
– 1072 sujets non vaccinés partant dans des zones
de haute endémicité
– Durée du séjour : 23 semaines
– 12 infections tuberculeuses (IDR+)
– 2 tuberculoses maladie
Incidence : - infection : 3,5/1000 voyageur.mois
- maladie : 0,6/1000 voyageur.mois
x 3,6 pour le personnel soignant
(Cobelens, Lancet 2000)
Tuberculose et Voyages
•Avion
•Bus
–Sacks, Am J Public Health 1985
•Train
–Moore, Clin Infect Dis 1999
•Sous-marin….
– 50% de conversion IDR
–Houk, Archiv Environ Health 1968
Danger quelque soit le moyen de transport…
Essentiellement des infections (IDR+) et pas des maladies
Tuberculose et Voyages
•Et le métro ?….
Danger quelque soit le moyen de transport…
Transmission lors des voyages aériens
(Mangili, Lancet 2005)

4
Kenyon T et al. N Engl J Med 1996;334:933-938
Diagram of the Boeing 747-100, with Seat Assignments of the Passengers and Flight Crew on
Flight 4 Who Had Positive Tuberculin Skin Tests
USA ÆHonolulu
Contamination limitée à la même cabine
Un risque surestimé ?
• Analyse de 7 cas de patients ou hôtesse (1)
bacillifère
– Transmission documentée
• passager-passager : 1/7
• Personnel-personnel : 1/7
– Transmission possible : 2/7
(CDC, OMS 2006)
• Risque estimé: 1/1000
(Ko, Risk Anal 2004)
Information des passagers et du
personnel navigant
• Quand ?
– Tuberculose bacillifère
– Vol datant de moins de 3 mois
– Durée du vol > 8H
•Qui ?
– Personnel et Passagers situés dans la même cabine
• C’est la compagnie aérienne qui doit prévenir les
personnes intéressées en collaboration avec les
autorités de santé
(OMS, 2006)
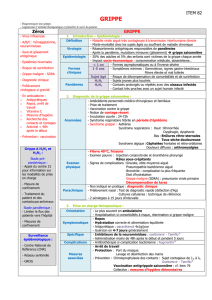
Grippe et Voyages
• Tropiques : PER-ANNUELLE
• Hémisphère Nord : Novembre à Mars
• Hémisphère Sud : Avril à Septembre
Attention : voyages rassemblant des personnes venant
de différents hémisphères : risque toute l’année
Incidence
• Etude suisse (1998-2000)
– 1450 voyageurs tropicaux
– Épisode fébrile : 20%
• Séroconversion grippale ou titre x 4
– 4% des voyageurs
– 12% si fièvre
– asymptomatique dans 30% des cas
– H3N1 : 80%; H1N1 : 10%; influenza B : 10%
• Incidence : 1/100 voyageurs/mois
– x3 hépatite A
– Toute l’année
– Prévention possible : vaccin (Mutsch, CID 2005;40:1282-7)
Vacciner les voyageurs :
• Non vaccinés l’automne précédent
• Voyageant :
– dans l’hémisphère sud d’avril à octobre
– ou en zone tropicale quelque soit la période
– ou en groupe quelque soit la région et la saison
• Vacciner au printemps car le vaccin n’est
plus disponible en été…
(CDC, 2006)

5
DEUX CLASSES D'ANTIVIRAUX CONTRE
LE VIRUS GRIPPAL
1 ) Interférant avec la protéine M2 après fixation du
virus sur son récepteur empêchant la libération du
génome de son enveloppe (décapsidation)
. amantadine
. rimantadine
2) Inhibiteurs de la neuraminidase
. zanamivir
. oseltamivir
amantadine MANTADIX°, 100 mg
Dupont Pharma
. AMM en France 1972
révisée 1996
. Posologie 200 mg/jour
. Indication "prophylaxie de la grippe dûe aux virus
influenzae A"
. Effets secondaires (25 %) : insomnie, nervosité
Oseltamivir
TAMIFLU°
-Gelules à 75 mg d ’o-phosphate, prodrogue de
l’oseltamivir
-Traitement : 75 mg x 2/j pendant 5 jours
« Traitement de la maladie aigüe non compliquée dûe
au virus influenzae chez l'adulte symptomatique depuis
moins de 48 h »
-Prophylaxie : 75 mg/jour de 7j à 6 semaines
« prophylaxie de la grippe chez l'adulte et l'adolescent >
13 ans »
- Effets secondaires : digestifs (3-10 %), nausées (7-12 %)
zanamivir
RELENZA°
. AMM en France en 1999
. Usage local : inhalation par Diskhaler avec
rotadisks 5 mg/dose
. Posologie : 2 doses 2 fois/jour pendant 5 jours
. Indication :"traitement de la grippe A et B chez l'adulte
et l'adolescent (> 12 ans) présentant des symptômes
grippaux typiques en période de circulation du virus«
. Effets indésirables rares : bronchospasme chez
l'asthmatique
EFFICACITE THERAPEUTIQUE
Tous les médicaments sont à peu près équivalents :
• Atténuent les symptômes de 30 à 40 %
• Abrègent l'évolution de 1,3 à 1,5 jours
• Diminuent consommation d'antibiotiques
• Bénéfice plus grand si :
- forme sévère
- traitement précoce < 48 h
EFFICACITE EN PROPHYLAXIE
Les médicaments sont équivalents :
- Diminuent de 75 % à 92 % le nombre de cas de grippe
chez les sujets contacts traités
- Traitement doit être prolongé
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
1
/
13
100%