Diagnostic précoce du cancer de la peau en médecine de premier

441
CABINET
Diagnostic précoce du cancer de la peau en médecine
de premier recours
Patrick A. Oberholzera, Ralph P. Braunb, Robert E. Hungera
a Universitätsklinik für Dermatologie, Inselspital, Bern
b Hautkrebszentrum an der Klinik für Dermatologie, UniversitätsSpital, Zürich
Informations générales sur le cancer
de la peau
L’ incidence du cancer de la peau est en augmentation
dans les pays occidentaux industrialisés. La Suisse est
peu glorieuse avec une place en tête de l’incidence des
mélanomes (MM). L’Ofce fédéral de la santé publique
a placé la population suisse au préoccupant deuxième
rang mondial. Il n’y a pas que le malignome mélano
cytaire qui progresse, mais aussi le cancer cutané dit
blanc (NonMelanoma Skin Cancer [NMSC]), ce dernier
étant cependant moins bien documenté qu’au PaysBas
par ex., pour des raisons techniques [1]. Les mali
gnomes cutanés plus rares tels que lymphome cutané
primitif, dermatobrosarcome, carcinome à cellules de
Merkel, broxanthome atypique et autres ne seront pas
discutés dans ce travail.
L’ incidence du mélanome en Suisse pour la période
2006–2010 est de 22,2/100 000/an pour les femmes et
25,2/100000/an pour les hommes (Ofce fédéral de la
statistique). Pour le cancer blanc de la peau, il est plus
difcile d’obtenir des chiffres exacts. Selon une étude pu
bliée en 2009 pour le canton de Vaud, l’incidence du car
cinome basocellulaire (BCC) est de 67/100 000/an pour
les femmes et 78/100 000/an pour les hommes, et celle
du carcinome spinocellulaire (SCC) de 18/100000/an
pour les femmes et de 28/100 000/an pour les hommes.
A part les dermatologues, les médecins de premier re
cours (MPR) voient la majorité des cancers de la peau.
Avec leurs connaissances, ils occupent une très impor
tante place [2]. Il a été démontré en France que les MPR
diagnostiquent souvent des mélanomes à un stade
avancé, profonds, car ce sont surtout des hommes seuls
et âgés qui les consultent très tardivement [3]. Le seuil
d’inhibition d’une consultation, voire même l’ignorance
de l’existence des dermatologues à proximité pourrait
l’abaisser. La même chose est prévisible en Suisse.
Par cet article, nous voulons donner au praticien les in
formations (y compris références) et bases décision
nelles importantes. Le fait que les MPR soient parfaite
ment intéressés est démontré par ex. dans le travail de
Badertscher et al., récemment paru et qui mérite d’être
lu [4]. Il a également été démontré qu’aussi bien les der
matologues que les MPR ont un potentiel d’amélioration
dans le diagnostic précoce du cancer de la peau [5, 6].
La population (allemande) en accepte très bien le dépis
tage (93%) [7]. Le bénéce de cet examen de dépistage
à très large échelle, systématique et visant toutes les
couches de la population reste pour le moins contesté,
là où par contre la prévention par protections solaires
(comportement, vêtements et crèmes solaires [8]) et
l’autoexamen par le patient semblent également très
utiles [9, 10].
Qui dois-je examiner régulièrement?
Tout le monde ne court pas le même risque de cancer
de la peau. L’important est de connaître les patients à
risque et de les examiner plus fréquemment, ou de les
adresser à un dermatologue assez rapidement. Ont été
reconnus comme facteurs de risque en premier lieu une
peau claire (surtout types I et II de Fitzpatrick), puis les
coups de soleil fréquents et intenses, surtout dans l’en
fance/adolescence, une peau agressée par le soleil au
travail ou pendant les loisirs, une anamnèse person
nelle et/ou familiale positive pour un cancer de la peau,
un nombre élevé de nævi pigmentaires, une exposition
au goudron, à l’arsenic ou au rayons X. Un autre groupe
à risque est celui des patients immunosupprimés (par
ex. leucémie chronique) et des transplantés sous immu
nosuppression médicamenteuse. Ils présentent une in
cidence considérablement accrue de NMSC (surtout
SCC, env. 65 plus nombreux que dans la population nor
male) et de MM (env. 3 fois plus nombreux). Selon les re
commandations, ces patients doivent être examinés au
moins 1 fois par an [11, 12]. Cet examen doit être l’oc
casion de faire l’éducation sur la protection antisolaire
non seulement de ces patients, mais aussi de tous en
général.
Pour les patients à faible risque, 1 examen annuel est
sufsant. Les patients à haut risque devraient être exa
minés plus souvent au début, soit 4 fois par an.
Quintessence
•Les cancers de la peau blanc (NonMelanoma Skin Cancer) et noir
(mélanome) sont en augmentation dans les pays occidentaux, et la Suisse
a la deuxième incidence mondiale de mélanomes.
•Les médecins de famille sont souvent les premières personnes de
contact pour l’évaluation de la dignité des lésions cutanées.
•Une bonne anamnèse, un examen régulier de toute la surface corpo
relle de patients à risque, de simples algorithmes et la connaissance des
tableaux cliniques typiques aident à poser rapidement le diagnostic et
peuvent être déterminants pour le patient.
•Des cours (d’une journée déjà) pour médecins de premier recours
améliorent signicativement la spécicité et surtout la sensibilité dans le
diagnostic du cancer de la peau.
Patrick A.
Oberholzer
Les auteurs n’ont
déclaré aucun
conit d‘intérêt
nancier ni
personnel en
relation avec leur
article.
Forum Med Suisse 2014;14(22–23):441–444

CABINET
Forum Med Suisse 2014;14(22–23):441–444 442
Comment dois-je examiner et traiter?
Cela semble au premier abord (trop) banal. L’examen
de toute la surface cutanée, parties intimes exceptées,
doit se faire sous un bon éclairage, à une température
ambiante agréable, sur un patient allongé d’abord sur
le dos, puis sur le ventre. Nous procédons classique
ment de la tête aux pieds, d’abord par la face anté
rieure, puis la postérieure. L’examen à la simple loupe
lumineuse, la même qu’utilisent les brodeuses, peut
être utile. Il s’agit en outre de s’assurer de procéder de
la même manière chez tous les patients, pour ne pas
oublier une région. Le visage et le cuir chevelu méritent
une attention particulière. Aux EtatsUnis, les coiffeurs/
coiffeuses sont incité(e)s à participer à ce dépistage
après une formation [13]. Les patients doivent être
interrogés activement sur l’existence d’anomalies au
niveau des régions génitales, et mammaires pour les
femmes. Ils peuvent ensuite décider de se faire exami
ner leurs parties intimes.
Quelles lésions sont-elles /peuvent-elles être
dangereuses?
Lésions mélanocytaires
(souvent appelées cancer noir de la peau)
De manière générale, nous avons tout intérêt à suivre
les indications anamnestiques du patient. S’il dit que
son nævus pigmentaire a changé d’allure, qu’il dé
mange ou est devenu douloureux, ou tout simplement
que «quelquechose cloche», il faut l’examiner particu
lièrement attentivement et l’exciser en cas de doute.
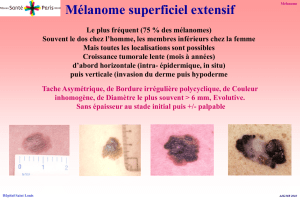
Les règles ABCDE et le signe de l’ugly duckling donnent
des aides décisionnelles plus objectives pour la béni
gnité des lésions cutanées mélanocytaires [14].
Lésions cutanées non mélanocytaires
(souvent appelées cancer blanc de la peau)
Les NMSC sont souvent mal interprétés comme des
lésions bénignes, inammatoires, aussi bien par les pa
tients que par les MPR. Les patients décrivent très sou
vent leurs kératoses actiniques comme des pellicules ou
croûtes (qu’ils grattent) sur fond érythémateux, qui re
viennent cependant toujours au même endroit quelques
semaines plus tard. Elles sont toujours situées, tout
comme les tumeurs cutanés actiniques (dues au soleil)
à un stade avancé (mal. de. Bowen [SCC in situ] ou SCC),
à des endroits chroniquement exposés au soleil (dites
terrasses ensoleillées de la peau: front, nez, oreilles api
cales, sillon labial supérieur, lèvre inférieure, nuque et
décolleté). L es NMSC
à un stade avancé s’érodent/s’ulcèrent
souvent et se présentent comme des plaies ne cicatrisant
pas en l’espace de 4 semaines. Ici aussi, les patients
nous induisent souvent en erreur, sans le vouloir:
ils disent qu’ils se sont coupés ou blessés récemment et
que la cicatrisation n’est simplement pas terminée. Les
lésions hémorragiques évolutives doivent elles aussi in
citer à la prudence.
Les lésions mélanocytaires sont souvent jugées plus dan
gereuses qu’elles ne le sont en réalité (comme le montre
l’histologie après coup). Ce qui occasionne des excisions
inutiles. D’un autre côté, des mélanomes peu frappants
ne sont pas diagnostiqués. Cela mis à part, l’excision
chirurgicale correcte de lésions suspectes ne se fait éga
lement pas totalement sans problèmes. Les dermato
logues reconnaissent la bénignité des lésions cutanées
avec une très grande spécicité et incisent les patients
moins souvent «pour des prunes», ou ont moins d’exci
sions incomplètes de tumeurs cutanées, avec le risque
de faux diagnostics, par ex. lorsqu’un mélanome ex
nævo a été biopsié (en partie) dans la partie nævus [18,
19]. Ici aussi, une formation des MPR peut être utile, ou
le patient est adressé à un dermatologue [20].
Règles ABCDE et checklist de Glasgow à 7 points
(moins utilisée)
Le tableau 1 présente ces règles, qui se sont avérées
très utiles pour juger de la bénignité d’un nævus pig
mentaire, et qui avec l’adjonction du E pour Evolution
sont très semblables [15, 16]. Un doute fréquent est si
E vaut pour Enlargement (agrandissement) ou Elevation
(surélévation). Au stade initial, les mélanomes ne sont
souvent pas surélevés, et si E ne vaut que pour surélé
vation, le diagnostic est manqué. Il vaut donc mieux
prendre E pour Evolution, terme englobant le tout.
Signe de l’affreux petit canard (ugly duckling)
Ce signe de l’affreux petit canard est plus simple que les
règles ABCDE par ex. [17]. Les nævi pigmentaires sont
Ta bleau 1
Caractéristiques des règles ABCDE et de la checklist de Glasgow à 7 points.
Critères ABCDE Checklist de Glasgow à 7 points
A – Asymétrie 1. Changement de taille**
B – Bord irrégulier 2. Changement de forme**
C – Coloration (plusieurs teintes) 3. Changement de couleur**
D – Diamètre >6 mm 4. Diamètre ≥7 mm
E – Evolution* 5. Inammation
6. Croûte ou saignement
7. Changement de sensation (par ex. prurit)
* Evolution par rapport à la taille, la forme, les nuances de teintes, les caractéristiques de la surface ou les symptômes.
** Les caractéristiques 1–3 sont les principales, contrairement aux caractéristiques 4–7.

CABINET
Forum Med Suisse 2014;14(22–23):441–444 443
Les mélanomes à des stades très initiaux ne présentent
pour la plupart aucun critère permettant leur diagnostic.
Nous parlons ici aussi de mélanomes dits featureless.
Mélanomes amélanotiques
2–8% des mélanomes ne sont pas pigmentaires. Ils sont
particulièrement difciles à diagnostiquer, aussi bien
pour le MPR que pour le dermatologue, du fait notam
ment que les critères ABCDE ne sont pas remplis. Ces
mélanomes amélanotiques sont souvent érythémateux,
symétriques et bien délimités [23]. Il est nalement
déterminant de penser à l’éventualité d’un mélanome
amélanotique et d’exciser cette lésion in toto.
souvent tous pareils chez une personne. Si l’un est dif
férent, il peut être malin et doit être excisé, ou pour le
moins contrôlé. Comment le cancer de la peau se pré
sentetil? La gure 1 en montre quelques exemples.
Cas à problèmes
Les mélanomes à localisation anatomique particulière
(par ex. peau velue, région inguinale, muqueuses et
ongles) posent un dé diagnostique [21, 22]. Il est alors
souvent difcile de diagnostiquer un mélanome avec
toute la sécurité voulue (voir g. 2 pour des exemples).
Figure 1
Exemples de cancer de la peau.
AKératose actinique, plaque érythématosquameuse; BMal. de Bowen (carcinome spinocellulaire in situ), papule hyperkératotique;
CCarcinome basocellulaire, faisant penser à une cicatrice, DCarcinome spinocellulaire, petite papule érythémateuse;
plaque peu inltrée; FMélanome superciel (Breslow 1,2 mm), macule hyperpigmentée
ELentigo malin, macule hyperpigmentée asymétrique avec partie hyperkératotique.
du lobule de l’oreille;

CABINET
Forum Med Suisse 2014;14(22–23):441–444 444
Figure 2
Cas à problèmes
AMélanome amélanotique; BMélanome peu pigmenté de la plante du pied;
CMélanome amélanotique desmoplastique du bout du nez; DBasaliome superciel partiellement pigmenté;
EMélanome au niveau de l’ongle du gros orteil; FMélanome au niveau du cuir chevelu.
Tu meurs épithéliales à un stade initial
Les carcinomes basocellulaires pigmentés posent nette
ment moins de problèmes, car ils sont souvent excisés
avec la suspicion de mélanome, qui ne sera pas conr
mée par l’histologie [24, 25].
Résumé
Le signe de «l’affreux petit canard» et les règles ABCDE
peuvent être très utiles dans l’examen des lésions cuta
nées mélanocytaires.
Les tumeurs épithéliales aux stades initiaux se pré
sentent souvent comme de petites plaies ou croûtes, qui
ne cicatrisent pas en l’espace de 4 semaines et re
viennent tout le temps au même endroit.
Correspondance:
Prof. Dr méd. et Dr phil. nat. Robert E. Hunger
Universitätsklinik für Dermatologie
Inselspital
CH-3011 Bern
robert.hunger[at]insel.ch
Références recommandées
–Badertscher N, Braun RP, Held U, Kofmehl R, Senn O, Hofbauer GF, et
al. Diagnostic competence of Swiss general practitioners in skin can
cer. Swiss Med Wkly. 2013;143:w13834.
–Sinclair R. Skin checks. Aust Fam Physician. 2012;41(7):464–9.
–Breitbart EW, Waldmann A, Nolte S, Capellaro M, Greinert R, Volkmer
B, et al. Systematic skin cancer screening in Northern Germany. J Am
Acad Dermatol. 2012;66(2):201–11.
–Shafaeddin Schreve B, Anliker M, Arnold AW, Kempf W, Laftte E, La
pointe AK, et al. Pre and posttransplant management of solid organ
transplant recipients: riskadjusted followup. Curr Probl Dermatol.
2012;43:57–70.
–Hofbauer GF, Anliker M, Arnold A, Binet I, Hunger R, Kempf W, et al.
Swiss clinical practice guidelines for skin cancer in organ transplant
recipients. Swiss Med Wkly. 2009;139(29–30):407–15.
–Kolm I, Hofbauer G, Braun RP. [Early diagnosis of skin cancer]. Ther
Umschau. 2010;67(9):439–46.
Vous trouverez la liste complète des références sous
www.medicalforum.ch.
1
/
4
100%