Mélanomes - Un nombre toujours plus élevé

S
elon le Syndicat national des dermatologues,
l’incidence des mélanomes en France a dou-
blé en 20 ans chez les femmes et a été multiplié
par 2,5 chez les hommes. On estime à 6 000
les mélanomes dénombrés annuellement en
France, dont 1 000 aboutissent à un décès. Le
mélanome malin est le moins fréquent mais le
plus dangereux des cancers de la peau.
Facteurs de risque
Paradoxalement, les mélanomes se présentent
souvent sur des zones partiellement exposées
comme les jambes pour les femmes ou le dos
pour les hommes.
La plupart des études épidémiologiques ont
montré que les personnes avec des antécédents
de coups de soleil ont plus de risque que les
autres de les développer. L’exposition aux UV
semble n’être qu’un des facteurs de risque,
cependant non négligeable si on le compare aux
autres facteurs suspectés tels que les hormones,
l’alcool, les médicaments ou l’alimentation. La
peau claire, certains facteurs héréditaires
comme le nombre de grains de beauté sont
aussi plus impliqués que le type de peau.
En général, il existe également une relation
inverse entre la latitude de résidence et l’inci-
dence des mélanomes : en Europe, elle est
maximale en Scandinavie et minimale dans les
pays méditerranéens. Ce paradoxe peut s’expli-
quer par une exposition brutale au soleil pen-
dant les vacances d’été chez les Nordiques, plus
néfaste que l’exposition régulière et progressive
des Méditerranéens.
L’épaisseur du mélanome au moment de la prise
en charge est l’un des facteurs déterminants
pour le pronostic : un mélanome de moins de
0,5 mm d’épaisseur est presque toujours
curable tandis qu’un malade porteur d’un méla-
nome de plus de 4 mm a un risque supérieur à
70 % de décéder.
Traitement
A cause de son fort potentiel métastatique,
l’accent a toujours été porté sur la prévention.
Le traitement chirurgical donne des chances
de guérison en éradiquant la lésion avant la
dissémination. Quatre-vingt dix pour cent des
50 000 personnes qui présentent annuelle-
ment un cancer épithélial guérissent quand il
est traité précocement, avec toutefois un
risque de récidive. Le problème réside encore
dans le diagnostic. L’un des enjeux principaux
consistera à rendre ce dernier à la fois plus
précis et plus accessible à la majorité des prati-
Le nombre des mélanomes s’accroît chaque année beaucoup
plus vite que celui des autres cancers de la peau. Un quart de
ces mélanomes diagnostiqués sont mortels. Cette augmentation
est certes due à une plus grande précocité du diagnostic mais
surtout à une augmentation de l’exposition au soleil.
41
Mélanomes
Un nombre toujours plus élevé
●●●
LIBÉRALE
Professions Santé Infirmier Infirmière - No38 - juin-juillet 2002
Les crèmes solaires
Les crèmes solaires ont vu leur utilisation se générali-
ser. Elles présentent toutefois un effet pervers car leur
dénomination “crèmes à fort indice” et “écran total”
semblent semer la confusion. Elles ont sans aucun
doute évité un certain nombre de dégâts en faisant
diminuer les coups de soleil mais, en permettant de
mieux supporter le soleil, elles augmentent le temps
d’exposition. Certaines études suggèrent qu’elles ne
protègent pas contre les mélanomes et favoriseraient
même l’apparition de nævi cutanés. L’utilisation d’un
indice élevé favoriserait ainsi l’exposition aux heures
chaudes et l’allongement de la durée des bains de
soleil d’environ une demi-heure par jour. Comme l’ef-
fet des crèmes solaires tend à repousser l’apparition
du coup de soleil, on peut considérer également que
l’apparition de lésions de la peau est retardée.
Les mélanomes actuels seraient donc à relier à l’usage
qui a été fait de la crème solaire il y a dix ou quinze
ans, à une époque où les forts indices étaient peu cou-
rants et la qualité des crèmes peut-être moins bonne.
Toujours est-il qu’un bon produit présente un indice
15 au minimum et que l’application de la crème doit
être renouvelée fréquemment.

42
blent de prime abord plus efficaces. Un autre
espoir réside dans l’élaboration de vaccins non
plus peptidiques mais à vecteurs. Les virus
sont bien sûr très étudiés, mais des équipes de
l’INSERM, de l’Institut Curie et du CNRS
explorent de nouvelles voies pour amplifier la
réponse immunitaire via des exosomes ou la
toxine de Shiga. Tout cela reste actuellement
du domaine de la recherche. L’ingénierie géné-
tique pourrait elle aussi avoir son mot à dire.
On discute notamment autour d’une étude
autrichienne sur les oligonucléotides anti-sens
de Bcl-2, un gène exprimé par 90 % des cel-
lules de mélanome humain qui les protège
contre l’apoptose induite par les agents chi-
miothérapeutiques. Ces oligonucléotides ont
permis, chez des patients atteints de méla-
nome malin avancé, une amélioration notable
de la réponse à la chimiothérapie.
En bref, le mélanome est difficile à traiter de par
la complexité des phénomènes biologiques, et
la mortalité reste élevée. Seules des stratégies
innovantes dans la prise en charge des tumeurs
pourront en venir à bout.
Lucie Galion
Mélanomes
ciens. L’essor de la microscopie de surface par
épiluminescence devra passer par une standar-
disation de la technique, afin d’en faire un
outil plus accessible.
Les avancées dans les connaissances de la géné-
tique du mélanome constitueront un point
important. L’analyse moléculaire permettra de
mieux déterminer le potentiel métastatique des
mélanomes diagnostiqués précocement.
L’exploration morphologique reste encore pré-
dominante, mais l’analyse moléculaire prendra
de plus en plus d’importance.
On attend beaucoup des prochaines thérapeu-
tiques qui découlent des progrès de la
recherche fondamentale et de l’amélioration
du diagnostic. Les voies en cours d’exploration
sont nombreuses, toutes plus prometteuses les
unes que les autres.
Déjà, les travaux sur les cytokines permettent
d’envisager des changements dans la prise en
charge des mélanomes localement avancés.
Plusieurs essais cliniques sur l’interféron à
haute dose comme agent adjuvant ont fait de
cette cytokine une option intéressante pour
certaines formes graves de mélanome, même
si les avantages exacts en termes de survie glo-
bale restent encore quelque peu discutés.
Autre voie d’immunothérapie : l’interleukine
(IL), déjà utilisée dans le mélanome aux États-
Unis. Actuellement indiquée uniquement pour
certains cancers du rein métastasés, elle fera
l’objet de nouveaux essais multicentriques,
réalisés par l’Institut Curie en France. L’un des
enjeux majeurs de ces études sera de trouver la
meilleure posologie, eu égard à la grande toxi-
cité du produit.
Certes, les résultats ne sont pas immédiats, car,
pour l’instant, une réponse n’a été obtenue que
pour un petit nombre de cas. D’autres cyto-
kines sont également à l’étude, comme le
Tumor Necrosis Factor (TNF), qui facilite la pré-
sentation des antigènes aux lymphocytes T par
les cellules dendritiques, ou l’IL-12, qui facilite
l’infiltration des cellules T dans les tumeurs.
Des protocoles de vaccination curative sont en
cours d’élaboration pour certaines formes
inopérables. Il y a quelques années, les pre-
miers essais cliniques de vaccins s’étaient avé-
rés décevants. Mais l’identification d’antigènes
plus spécifiques aux cellules tumorales a per-
mis d’élaborer des candidats vaccins qui sem-
Professions Santé Infirmier Infirmière - No38 - juin-juillet 2002
LIBÉRALE
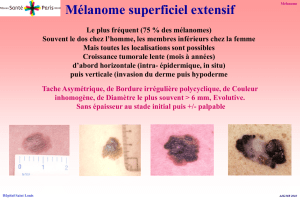
Comment
reconnaître un mélanome ?
L’aspect d’un mélanome peut varier de façon impor-
tante mais il présente souvent une ou plusieurs carac-
téristiques :
–modification de forme, de couleur ou de taille d’un
grain de beauté ;
–asymétrie : seule une partie du grain de beauté
change d’aspect et se distingue singulièrement du
reste ;
–bordure : les bords du grain de beauté deviennent
irréguliers, la pigmentation pouvant même parfois
envahir la peau ;
–coloration : la couleur du grain de beauté perd son
homogénéité, des zones dépigmentées apparaissent,
voire des taches grises, rouges ou bleues ;
–diamètre : la taille du grain de beauté augmente
(> 6 mm) ;
–élévation ou évolution progressive.
Source : Institut Curie
●●●
1
/
2
100%