Titre du diaporama

Pr Pierre-Yves SALAUN
Médecine Nucléaire et Biophysique
CHRU Brest - UBO
Embolie pulmonaire
-
Quoi de neuf en
scintigraphie ?

•C’est quoi le problème ?
–Maladie grave, potentiellement fatale
–Ne pas « rater » un patient relevant d’un traitement
anticoagulant
–Ne pas anticoaguler à tort
•Risques du traitement
•Prise en charge ultérieure
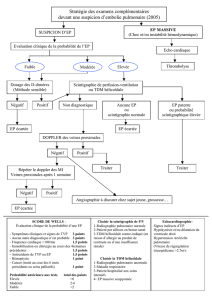
Diagnostic de l’EP
Introduction

•C’est quoi le problème ?
–En premier exclure de manière sûre l’absence d’EP
Absence de nécessité d’anticoagulation
–Mais aussi limiter au maximum le « sur-diagnostic » d’EP
Anticoagulation inutile…
Diagnostic de l’EP
Introduction

Les instruments diagnostiques:
–Angiographie pulmonaire
–Phlébographie
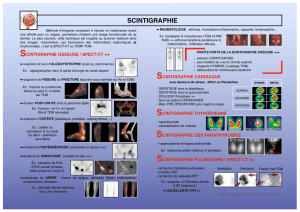
–Scintigraphie pulmonaire
–Probabilité clinique
–Echo-doppler veineux des membres inférieurs
–D-dimères
–Scanner thoracique spiralé mono-barrettes
–Scanner thoracique spiralé multi-barrettes
–IRM
1960
2015
Diagnostic de l’EP
Les outils

•Utilisation des outils diagnostics
–Pas d’examen « parfait »
–Développement des stratégies diagnostiques
–Explorations invasives et/ou coûteuses
–Prévalence parmi les suspects en chute libre
Diagnostic de l’EP
Les outils
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
1
/
34
100%