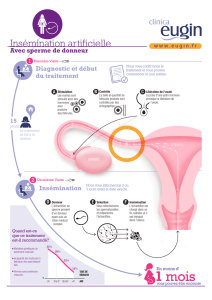
Store Kongensgade 36-38, 1er étage 1264 Copenhague K +45
publicité

Brochure informative Store Kongensgade 36-38, 1er étage 1264 Copenhague K +45 3257 3316 Table des matières 1. 2. Insémination ....................................................................................................... 4 1.1. Entretien préliminaire ........................................................................................ 4 1.2. Le processus d’insémination proprement dit ......................................................... 5 1.3. Examens .......................................................................................................... 6 1.3.1. Hystérosalpingoéchographie (HSU) ................................................................ 7 1.3.2. FROTTIS .................................................................................................... 8 1.4. Guidage échographique...................................................................................... 9 1.5. Inséminationesb « à domicile » ........................................................................... 9 Stimulation hormonale ...................................................................................... 10 2.1. Début d’un cycle sous stimulation hormonale ...................................................... 10 2.1.1. Hormones et effets indésirables éventuels .................................................... 12 2.1.2. Cycle sous stimulation hormonale - étape par étape ...................................... 13 2.1.3. Mode d’administration des hormones ........................................................... 14 2.1.4. Échographie dans le cadre d’une insémination par stimulation hormonale ........ 14 2.1.5. Injection d’ovulation dans le cadre d’une stimulation hormonale ..................... 15 2.1.6. Hormones pertinentes ............................................................................... 15 2.2. 3. Traitement FIV................................................................................................... 18 3.1. Entretien préliminaire ...................................................................................... 18 3.2. 4. 5. Stimulation hormonale réalisée par votre gynécologue ......................................... 17 Évaluation de fertilité ....................................................................................... 19 3.2.1. Évaluation chez la femme........................................................................... 19 3.2.2. Évaluation chez l’homme ............................................................................ 20 3.3. ICSI .............................................................................................................. 20 3.4. TESA ............................................................................................................. 21 3.5. TEC ............................................................................................................... 21 3.6. AHA ............................................................................................................... 21 3.7. Embryoscope .................................................................................................. 22 3.8. Médicament .................................................................................................... 22 Donneur ............................................................................................................. 24 4.1. Choix du donneur ............................................................................................ 24 4.2. Informations sur le donneur ............................................................................. 25 4.3. Donneur connu ............................................................................................... 26 4.4. Réservations ................................................................................................... 27 Fertilité .............................................................................................................. 28 [2] 5.1. 5.1.1. Causes de l’infertilité féminine .................................................................... 28 5.1.2. Hormones pouvant s’avérer pertinentes pour la fertilité ................................. 30 5.1.3. Appareil reproducteur féminin ..................................................................... 31 5.1.4. Organes génitaux internes de la femme ....................................................... 31 5.1.5. Cycle menstruel de la femme ...................................................................... 33 5.2. 6. La femme ....................................................................................................... 28 L’homme ........................................................................................................ 34 5.2.1. Causes de l’infertilité masculine .................................................................. 34 5.2.2. Appareil reproducteur masculin ................................................................... 35 5.3. Le plan affectif ................................................................................................ 36 5.4. Style de vie .................................................................................................... 36 5.4.1. Régime alimentaire avant la grossesse ........................................................ 37 5.4.2. Médicaments et compléments alimentaires ................................................... 37 5.4.3. Poids ....................................................................................................... 38 5.4.4. Activité physique ....................................................................................... 38 5.4.5. Tabac ...................................................................................................... 38 5.4.6. Alcool ...................................................................................................... 39 5.4.7. Caféine .................................................................................................... 39 5.5. OPK ............................................................................................................... 39 5.6. Consultation sur la fertilité ............................................................................... 41 Contact .............................................................................................................. 42 [3] 1. Insémination Comment procéder ? Avoir un enfant est une décision importante, quel qu’en soit le mode de conception. Pour la grande majorité, le choix de l’insémination peut dès lors s’avérer un processus à la fois important, palpitant et émouvant. C’est pourquoi il est important que vous vous sentiez en confiance lorsque vous franchissez notre porte. Nous avons donc légèrement bousculé les codes de l’insémination, par rapport à ce que vous avez peutêtre vécu lors d’un examen gynécologique classique. Avant de pouvoir être inséminée, vous devez passer par un entretien préliminaire, au cours duquel vous avez la possibilité de poser toutes les questions que vous vous posez sur l’insémination. Fixez un rendez-vous pour cet entretien par téléphone au +45 3257 3316. Si vous résidez loin, l’entretien peut se tenir par téléphone ou par Skype, si vous le souhaitez. Au plus tard une semaine avant le rendez-vous, vous devez avoir rempli un dossier électronique et l’entretien doit être payé. Vous trouverez le dossier sur notre site. Nous vous invitons également à parcourir les informations relatives à l’insémination. Vous pouvez les télécharger sur notre site. Il est important que préalablement à votre insémination, vous vous soumettiez à différents tests, notamment le dépistage de Chlamydia, un frottis (prélèvement de cellules au niveau du col de l’utérus) le dépistage de l’hépatite B et C et du VIH 1/2, et divers autres tests pertinents. Davantage d’informations sont disponibles sous Examens en page 6 et sous Examen de la fertilité en page 18. Vous doutez que l’insémination soit une option faite pour vous ? Vous pouvez passer l’entretien préliminaire même si vous doutez encore que l’insémination soit une option faite pour vous. Nous pouvons vous soutenir tout au long du processus grâce à notre expérience, répondre à vos questions sur ce sujet et vous informer sur les autres possibilités pour parvenir à la grossesse. Selon nous, il est très important, tant pour l’enfant que pour vous, que votre décision de fonder une famille soit parfaitement éclairée. 1.1. Entretien préliminaire L’entretien préliminaire est la première étape du processus L’entretien préliminaire est un entretien individuel destiné à s’assurer que vous êtes prête pour le processus, tant physiquement que psychologiquement, et qui vous apporte tous les conseils dont vous avez besoin. Il n’est pas nécessaire d’attendre tous les résultats de vos tests pour passer l’entretien préliminaire mais tous vos documents doivent, bien entendu être prêts avant l’insémination proprement dite. Si vous avez déjà eu un enfant par le biais de StorkKlinik, nous vous demandons de compléter un nouveau dossier afin de mettre à jour nos informations sur vous et votre future grossesse. De quoi parlons-nous ? L’entretien porte sur vous et votre situation. Nous parcourons ce que vous avez indiqué dans votre dossier et vous expliquons la suite de la procédure. Nous vous soutenons dans la prise de votre décision finale. Nous abordons les différents types de donneurs (joignables ou non). Quels peuvent être les avantages ou les inconvénients liés à votre choix [4] éventuel de connaître diverses informations sur le donneur ? Pourquoi ? Quels sont vos souhaits et vos rêves et quels sont les facteurs concrets ? Selon nous, il n’existe pas une seule décision adéquate mais plutôt toute une série de facteurs qui doivent être examinés, et qui sont fonction de votre propre vision de la vie, de votre contexte familial et de là où vous en êtes actuellement dans votre vie. Profitez dès lors de l’entretien préliminaire et de notre questionnaire approfondi pour examiner et mettre en lumière ce qui est fondamental ou moins important pour vous en ce qui concerne le donneur. Lors de l’entretien préliminaire, nous aborderons les aspects plus émotionnels, le mode de vie sain, le régime alimentaire, la situation professionnelle et le style de vie. Nous partons du principe que si vous avez un style de vie sain avant de tomber enceinte, vous aurez une grossesse plus saine et votre enfant sera en meilleure santé. Nous évaluons vos chances de tomber enceinte le plus facilement et le plus rapidement possible et discutons de ce que vous-même pouvez faire dans ce but. Cet entretien dure environ 45 minutes. Vous pouvez venir seule, avec votre partenaire ou avec un(e) ami(e) proche. Si vous avez un(e) partenaire, nous recommandons qu’il/elle vous accompagne, même si l’entretien se déroule par téléphone ou Skype. Avant de commencer l’entretien, nous vous invitons à compléter et nous envoyer le dossier électronique disponible sur notre site. Il n’est pas nécessaire d’avoir pris une décision définitive avant cet entretien. Nous avons une grande expérience des entretiens où la patiente ne sait pas encore s’il s’agit d’une option faite pour elle. Vous pouvez, lors de la prise de rendez-vous, indiquer qu’il s’agit d’un entretien informatif. Lorsque vous vous présenterez pour l’insémination proprement dite, vous serez invitée à remettre votre document d’identité avec photo. Et ce, afin de garantir la plus grande sécurité possible. 1.2. Le processus d’insémination proprement dit Une insémination doit être une expérience agréable et positive, un bon moment. Nous consacrons une heure pour l’entretien, l’insémination et le repos subséquent. Une perception différente, chaleureuse et intime de la conception Il nous paraît essentiel que l’insémination se déroule dans un environnement paisible et que vous repreniez vos esprits avant de ressortir affronter le tumulte de la ville. Nous vous recommandons de consacrer environ 30 minutes pour vous reposer et vous détendre après l’insémination, afin de vous permettre de reprendre vos esprits. Nous tentons de créer un cadre agréable avec une ambiance chaleureuse, des bougies et éventuellement de la musique. Si vous n’avez pas envie ni le temps de vous reposer, pas de problème. Cela ne perturbera de toute façon en rien l’éventuelle fécondation. Ce qui compte, c’est que votre expérience soit positive, que vous vous sentiez en sécurité et bien prise en charge. La couchette est ergonomique et ultralarge, vous assurant une position confortable. Elle peut également accueillir votre partenaire si vous souhaitez vous reposer tou(te)s les deux après l’insémination. Notre spéculum d’examen est très compact et maintenu à une température de 37 degrés. Des cales de soutien pour les pieds sont aménagées. Il ne s’agit pas d’étriers classiques. Ce qui peut favoriser une expérience plus autonome du fait que votre corps et vos jambes ne sont pas « suspendus » pour l’insémination mais au contraire, libres de leurs mouvements tout en étant stables sur le lit. Par conséquent, c’est vous qui choisissez la façon dont l’insémination se déroule. [5] Le sperme du donneur est préparé Au cours des heures précédant votre arrivée, le sperme du donneur est purifié pour écarter les hormones sexuelles masculines, les bactéries, les spermatozoïdes morts, etc. Cette purification est importante afin que seuls les meilleurs spermatozoïdes et les plus rapides, soient déposés dans l’utérus. L’environnement dans lequel est pratiquée l’insémination est sécurisant et relaxant, et nous expliquons en détail ce qui va être fait. L’insémination proprement dite ne prend qu’un instant puisqu’il s’agit de déposer du sperme dans votre utérus à l’aide d’un fin cathéter, et ce, au moment de votre ovulation. Vous constaterez que nous avons mis au point une technique d’insémination particulièrement délicate, spécialement conçue pour les femmes qui, en temps normal, ont des difficultés à se soumettre à un examen gynécologique. 1.3. Examens Examens préalables à l’insémination Conformément à la législation, les résultats des tests initiaux doivent être présentés à la clinique avant que nous puissions procéder à votre insémination. Vous devez veiller à ce que les résultats des tests nous soient bien parvenus, et que nous les ayons validés. Vous devez pour cela nous contacter par téléphone ou par e-mail avant de venir pour l’insémination. Les résultats sanguins de dépistage de l’hépatite B et C ainsi que celui du VIH peuvent remonter jusqu’à 2 ans. Les échantillons doivent avoir été analysés par un laboratoire certifié ISO. Si vous vous engagez dans un traitement où c’est le sperme de votre partenaire qui doit être utilisé, les mêmes échantillons doivent lui être prélevés et les résultats doivent nous être envoyés. Ils doivent également avoir été analysés par un laboratoire certifié ISO. Vous pouvez bénéficier d’un ticket modérateur pour les divers échantillons prélevés par votre propre médecin. VIH 1 et 2 : Anti-VIH-1, 2 Hépatite B : HBsAg (= antigène de surface du virus de l’hépatite B) ET Anti-HBc (= antigène de la nucléocapside du virus de l’hépatite B) Hépatite C : Anti-HCV-Ab Chlamydia : frottis du col de l’utérus (nous ne acceptons pas des tests a la maison) Ces échantillons doivent être analysés, conformément à l’agence des médicaments, dans un laboratoire certifié au regard de la législation danoise sur les tissus humains (à Copenhague, la banque de sang se trouve au Rigshospitalet). Malheureusement, nous n’avons pas la capacité de vous traiter si vous avez été contaminée par le VIH, l’hépatite B ou C. Les deux échantillons mentionnés ci-dessous sont prélevés lors d’un examen gynécologique réalisé chez votre médecin/gynécologue ou chez StorkKlinik. Chlamydia : frottis du col de l’utérus (de max. 6 mois) Frottis : dépistage d’altérations cellulaires au niveau du col de l’utérus (de max. 3 ans) Par ailleurs, nous vous recommandons : que vous vous soumettiez à une analyse sanguine pour déterminer si vous avez développé les anticorps de la rubéole à la suite d’une infection antérieure ou d’une vaccination. Si vous n’êtes [6] pas immunisée, nous vous recommanderons de vous faire vacciner avant le traitement de fertilité car une éventuelle infection pendant la grossesse peut entraîner des malformations congénitales. Après une vaccination par le vaccin ROR, il faut attendre un mois avant de pouvoir tomber enceinte ; que vous fassiez également évaluer vos taux d’hormones par le biais d’une analyse sanguine au 2-3e jour du cycle (HFS, HL, œstradiol, HRM, la prolactine et la TSH). Chez le gynécologue ? Si vous avez auparavant eu une infection au niveau de l’utérus ou des trompes, si vous avez eu la chlamydia ou une gonorrhée, il se peut que du tissu cicatriciel se soit formé dans les trompes, entravant le passage de l’ovule et des spermatozoïdes. Malheureusement, ce que l’on appelle une « infection silencieuse » (à savoir sans symptômes) peut aussi arriver. Nous recommandons dès lors, avant l’insémination, de vous faire examiner par un gynécologue afin qu’il évalue vos chances de grossesse par le biais d’une insémination. MRSA À Storkklinik, nous n'avons pas la capacité de vous soigner si vous êtes testé positif au SARM. Pour pouvoir vous traiter, si vous avez précédemment été testé positif au SARM, vous devez présenter au moins 3 tests négatifs au SARM après avoir terminé le traitement contre le SARM. La dernière greffe doit avoir été effectuée au moins 6 mois après la fin du traitement. Si vous avez été en contact avec une personne testée positive au MRSA au cours des derniers 6 mois ou reçu un traitement dans un hôpital ou clinique hors des pays nordiques, le risque de contagion et la possibilité de traitement seront évalués par les médecins de la clinique. 1.3.1. Hystérosalpingoéchographie (HSU) Pour une grossesse, à la suite d’un rapport sexuel ou par le biais d’une insémination, le passage d’au moins une de vos trompes de Fallope doit être assuré. Sans passage, l’ovule et les spermatozoïdes ne peuvent pas se rencontrer et une fécondation de l’ovule ne peut se produire. En cas de passage réduit dans la trompe de Fallope, le risque de grossesse extrautérine est accru. C’est pourquoi nous vous recommandons un examen afin de vérifier le passage de vos trompes de Fallope. Toutefois, un tel examen est une condition sine qua non si vous optez pour une insémination par stimulation hormonale. En cas d’occlusion des deux trompes de Fallope, la seule possibilité de grossesse est un traitement FIV. La plupart des femmes présentent un passage normal dans les trompes mais si vous avez déjà eu une maladie inflammatoire pelvienne, une chlamydia, une appendicite, une endométriose ou toute autre maladie permettant de soupçonner un dommage quelconque au niveau des trompes de Fallope, le risque de passage réduit ou d’occlusion est alors accru. Nous souhaitons en l’occurrence attirer votre attention sur le fait qu’une maladie inflammatoire pelvienne sans symptômes (« infection silencieuse ») par Chlamydia peut arriver. L’examen du passage de vos trompes de Fallope peut être pratiqué dans notre clinique. Chez StorkKlinik, cet examen est réalisé à l’aide d’une échographie appelée « hystérosalpingoéchographie » (HSU). Les hôpitaux et les cliniques de radiologie peuvent réaliser un examen au cours duquel un produit de contraste est utilisé parallèlement à une radiographie. Cet examen est une « hystérosalpingographie » (HSG). L’examen est opéré après que les saignements menstruels ont cessé et avant le moment de l’ovulation escompté, entre les 8e et 10e jours du cycle. Il est ainsi possible d’inséminer au cours du même cycle. Avant d’effectuer l’examen, il convient de présenter un frottis du col de l’utérus négatif du dépistage de la chlamydia. Un tel frottis sera réalisé chez StorkKlinik ou chez votre médecin/gynécologue. [7] Le HSU est pratiqué dans un cabinet gynécologique. Après le rinçage du col de l’utérus (afin d’éviter l’incursion de bactéries dans la cavité utérine), un fin cathéter est introduit. Quand le cathéter est en place, un ballonnet se remplit d’un peu d’air. On procède de la sorte pour éviter que le liquide, injecté ensuite dans l’utérus, ne s’écoule par le col de l’utérus et pour veiller à ce qu’il atteigne les trompes de Fallope. Chez certaines femmes, le remplissage du ballonnet peut être ressenti comme une tension abdominale mais ce n’est en rien douloureux. Quand le ballonnet est rempli d’eau, une échographie est pratiquée. Au cours de l’examen, un mélange de solution saline stérile et d’air est injecté dans l’utérus. Nous suivons en parallèle l’écoulement de la solution dans les trompes de Fallope. En cas d’occlusion des trompes, la solution ne parvient pas à s’écouler. Certaines femmes ressentent des douleurs semblables à une tension menstruelle lors de l’examen. L’examen est effectué sans anesthésie et une grande majorité des patientes peuvent reprendre leur travail juste après la procédure. Pour certaines, il peut s’avérer judicieux de prendre un analgésique, par ex. 1 gramme de Panodil, une heure avant l’examen. Vous aurez la possibilité de vous reposer avant de rejoindre votre domicile. Après l’examen, il est possible que vous présentiez de légères pertes blanches ou sanglantes. C’est pourquoi nous vous conseillons d’utiliser une serviette hygiénique après l’examen. Le risque d’infection est minime mais si vous ressentez des douleurs ou si vous avez de la fièvre au cours des jours qui suivent l’examen, il convient de consulter un médecin en vue d’un éventuel traitement. Vous pouvez prendre du Panodil comme analgésique mais ce n’est généralement pas nécessaire. Si vos trompes de Fallope devaient ne pas présenter un passage normal, notre médecin vous informera sur le déroulement ultérieur de la procédure. Il vous sera éventuellement recommandé de vous soumettre à une endoscopie des trompes de Fallope (laparoscopie) ou vous pourrez passer directement à un traitement FIV. 1.3.2. FROTTIS Un examen préventif de dépistage du cancer du col de l’utérus Si StorkKlinik vous recommande un dépistage par le biais d’un frottis de votre col de l’utérus avant d’initier la procédure en clinique, c’est parce que nous souhaitons veiller à ce que vous ne soyez pas confrontée, au cours du processus, à l’un ou l’autre problème qui aurait pu être évitée. Le but d’un frottis du col de l’utérus est notamment de diagnostiquer des lésions précancéreuses (altérations cellulaires) liées à un cancer du col de l’utérus afin que l’on puisse traiter ces altérations cellulaires éventuelles et ainsi éviter qu’elles n’aboutissent à un cancer du col de l’utérus. L’on estime que le cancer du col de l’utérus se développe par le biais de lésions précancéreuses d’un degré de gravité croissant sur plusieurs années. Contrairement à des altérations cellulaires bénignes qui disparaissent bien souvent spontanément, des altérations cellulaires sévères s’aggravent bien souvent pour ensuite déboucher sur un cancer du col de l’utérus. Puisque les lésions précancéreuses du cancer du col de l’utérus ne présentent généralement aucun symptôme, elles ne sont découvertes que par le biais d’un frottis du col de l’utérus. Il existe divers degrés de cellules anormales et des altérations cellulaires ne révèlent pas systématiquement la présence d’un cancer du col de l’utérus. Le prélèvement est réalisé lors d’un examen gynécologique général. Le frottis du col de l’utérus est généralement opéré à l’aide d’un petit écouvillon doux. Un frottis n’est pas douloureux mais il peut être légèrement désagréable. Le prélèvement est ensuite envoyé pour une analyse ultérieure de la présence de cellules anormales. En principe, les résultats de l’analyse sont obtenus au bout de deux semaines. Si le frottis indique que vous présentez des cellules anormales ou de légères altérations cellulaires, il est plus que certain que vous avez besoin d’un traitement. Toutefois, vous devrez vous soumettre à un autre examen gynécologique qui déterminera la position à adopter pour le déroulement ultérieur de la procédure. En attendant, le traitement de fertilité n’est pas initié car il est important que vous, et votre futur enfant, soyez en parfaite santé tout au long du processus. [8] Nous insistons sur le fait que des altérations cellulaires ne sont en aucun cas synonymes de cancer du col de l’utérus. Il convient toutefois de toujours y remédier. 1.4. Guidage échographique Insémination pendant le cycle naturel assistée par échographie et injection d’ovulation éventuelle L’insémination pendant le cycle naturel implique de connaître le moment de l’ovulation. Certaines femmes peuvent avoir des incertitudes quant au moment de l’ovulation optimal, soit parce que le cycle est irrégulier soit parce qu’il peut y avoir un doute quant à la lecture du test d’ovulation (test HL). Chez StorkKlinik, nous vous aidons grâce à une échographie et une injection d’ovulation. Échographie Une échographie de vos ovaires permet de vérifier le nombre de vos follicules et leur taille. Il est également possible de vérifier l’apparence et de mesurer l’épaisseur de la muqueuse de votre utérus. Cela donne une idée globale de la date à laquelle vous pourrez être inséminée de façon optimale. L’échographie peut être opérée 1 à 4 jours avant l’ovulation escomptée. Injection d’ovulation Vous pouvez continuer par un test de l’augmentation de la HL et être inséminée en conséquence. Si vous voulez avoir la certitude que l’ovulation se produira, vous pouvez prendre une injection d’ovulation environ 36 heures avant l’insémination. Toutefois, une injection d’ovulation doit toujours être pratiquée si une échographie a été réalisée au préalable, et ce afin de vérifier la présence de follicules matures en nombre suffisant. C’est la sage-femme ou l’infirmière qui vous guidera dans la détermination du moment optimal pour vous. 1.5. Insémination « à domicile » Si vous connaissez un homme qui accepte d’être donneur, un père ou quelque chose entre les deux, demandez-lui de vous accompagner à l’entretien préliminaire. Nous vous expliquerons ce que cela implique d’avoir recours ou d’être un donneur connu : Aspect pratique : quelles injections, quand et comment ? Aspect émotionnel : qui jouera quel rôle et détermination de vos attentes l’un par rapport à l’autre Aspect juridique : qui aura l’autorité parentale, etc. ? Si vous êtes plusieurs parents, il convient que vous assistiez tous à l’entretien. Il est souvent judicieux d’être accompagnée d’une personne étrangère à la procédure, qui peut également poser les questions un peu plus difficiles. Il n’est pas nécessaire d’avoir pris une décision définitive avant l’entretien. Il suffit en l’occurrence d’indiquer à la prise de rendez-vous que vous souhaitez un entretien informatif afin que nous prévoyions une personne qui pourra précisément vous conseiller en la matière. [9] 2. Stimulation hormonale Dans le cadre d’une insémination par stimulation hormonale, des spécialistes de StorkKlinik assurent le suivi par le biais d’un entretien, d’une consultation, d’une échographie et de prescriptions médicales pour votre traitement. Pour initier une insémination par stimulation hormonale, nous vous invitons à réaliser les tests hormonaux mentionnés ci-dessous, à nous envoyer les résultats et à remplir un dossier électronique disponible sur notre site si vous n’avez encore jamais suivi de traitement chez StorkKlinik ou bien si cela fait longtemps que vous n’êtes plus venue chez nous. Ceci, afin que nous puissions nous préparer à l’entretien et vous proposer le meilleur traitement adapté à votre situation. 2.1. Début d’un cycle sous stimulation hormonale Avant de pouvoir initier une insémination assistée par stimulation hormonale, nous devons connaître votre statut hormonal, entre autres. Il convient dès lors que vous fassiez réaliser divers examens avant de débuter le traitement. Examens et analyse dans le cadre d’une stimulation hormonale De nombreux examens peuvent être pratiqués chez votre médecin. Le déroulement du traitement peut se voir accéléré si vous nous présentez les résultats la première fois que vous venez nous rencontrer pour parler de stimulation hormonale. Si vous avez déjà suivi un traitement chez StorkKlinik, il se peut que certains examens aient déjà été réalisés et soient toujours valables. Contactez-nous pour davantage d’informations à ce sujet. Avant que StorkKlinik ne propose un traitement hormonal, il convient de remettre les résultats des examens suivants : Examens de la femme Prélèvements sanguins : Condition particulière : HFS, HL et œstradiol Prélevé les 2/3e jour du cycle TSH Indépendamment du cycle Prolactine Réveillée depuis au moins 2-3 heures/pas d’activité stressante, indépendamment du cycle HRM, hormone de régression müllérienne Indépendamment du cycle Anticorps contre la rubéole VIH Inclus dans le prix d’une insémination par stimulation hormonale et d’un traitement FIV/ICSI Inclus dans le prix d’une insémination par Antigène de surface du virus de stimulation hormonale et d’un traitement l’hépatite B FIV/ICSI Inclus dans le prix d’une insémination par Antigène de la nucléocapside du stimulation hormonale et d’un traitement virus de l’hépatite B FIV/ICSI Anticorps contre le virus de l’hépatite C Inclus dans le prix d’une insémination par stimulation hormonale et d’un traitement FIV/ICSI Peptide C Prélevé éventuellement en cas de SOPK [10] Valeur : Date de l’examen : Androgènes Prélevé éventuellement en cas de SOPK Autres examens : HSG (hystérosalpingographie) ou HSU (hystérosalpingoéchographie) La HSU peut être réalisée chez StorkKlinik. Frottis Frottis du col de l’utérus Chlamydia Frottis du col de l’utérus Examens chez l’homme Prélèvements sanguins : Condition particulière : VIH Inclus dans le prix d’une insémination par stimulation hormonale et d’un traitement FIV/ICSI Valeur : Date de l’examen : Inclus dans le prix d’une insémination par Antigène de surface du virus de stimulation hormonale et d’un traitement l’hépatite B FIV/ICSI Inclus dans le prix d’une insémination par Antigène de la nucléocapside du stimulation hormonale et d’un traitement virus de l’hépatite B FIV/ICSI Anticorps contre le virus de l’hépatite C Inclus dans le prix d’une insémination par stimulation hormonale et d’un traitement FIV/ICSI Examen du sperme : Doit être réalisé de façon précoce en vue d’une planification du type de traitement. Peut être réalisé chez StorkKlinik, quand les résultats des examens viraux ont été obtenus. Il est impératif que les documents relatifs aux résultats des examens des examens ci-dessus soient transmis. REMARQUE : En vertu de la législation danoise, la direction danoise de la santé publique exige que les analyses pour le HIV et les hépatites B et C soient réalisées dans des laboratoires certifiés comme centres de tissus européens. Sinon, nous sommes contraints de réitérer l’analyse sanguine. Toutes les analyses de sang, tous les frottis et tous les examens susmentionnés peuvent être réalisés chez StorkKlinik. Avec les résultats de vos analyses, nous sommes davantage en mesure de prévoir la stimulation hormonale qui vous conviendra le mieux. Dès que vous avez reçu les résultats de vos analyses, vous pouvez nous téléphoner afin de fixer un rendez-vous qui se tiendra ici, dans notre clinique. Au cours de l’entretien, nous étudierons les résultats de vos analyses et réaliserons une échographie de votre utérus et de vos ovaires. Si les résultats de vos analyses et les résultats de l’échographie le permettent, vous pourrez commencer la stimulation hormonale à partir du 2-3e jour de cycle. Des indications et instructions détaillées vous seront dispensées sur le moment et la façon dont le traitement proprement dit se déroulera. Vous recevrez également les coordonnées de l’équipe de stimulation hormonale de StorkKlinik, afin que vous puissiez, le cas échéant, lui poser vos questions sur le déroulement du traitement. Les préparations hormonales que vous devez utiliser sont prescrites par le médecin responsable chez StorkKlinik et vous sont délivrées le jour où vous venez à la clinique. Vous pourrez en règle générale vous procurer les hormones dont vous aurez besoin dans la pharmacie située à proximité de StorkKlinik. [11] Après 8 à 10 jours de traitement hormonal, vous devrez vous soumettre à une nouvelle échographie. Elle peut est réalisée à la clinique ou chez votre gynécologue. Si vous choisissez cette deuxième option, il est important que nous recevions les résultats de l’échographie le jour même de sa réalisation afin que nous puissions organiser le déroulement ultérieur du traitement. En général nous pouvons, après cette échographie, prévoir la date de votre injection d’ovulation et celle de votre insémination. Toutefois, il se peut qu’il faille poursuivre la stimulation hormonale quelques jours de plus avant de prévoir une insémination au cours d’une troisième échographie. Certaines femmes peuvent présenter des effets secondaires associés à la stimulation hormonale. Ils sont toutefois généralement légers. 2.1.1. Hormones et effets indésirables éventuels En règle générale, un traitement hormonal induit une forte probabilité de grossesse gémellaire. Et comme pour la plupart des médicaments, il est possible que ce traitement présente divers effets indésirables associés à la stimulation hormonale. Les effets indésirables sont généralement légers et cessent dès que vous arrêtez les hormones. Il est important que vous consultiez StorkKlinik ou votre médecin traitant si vous vous sentez mal ou incommodée par la stimulation hormonale. Voici les hormones que nous utilisons généralement chez StorkKlinik ainsi que les effets indésirables les plus fréquemment observés. PERGOTIME® (clomifène) Stimule l’hypophyse à produire davantage de HFS (endogènes) naturelles. La croissance des follicules ovariens est dès lors stimulée. Effets indésirables : tension mammaire, nausées, sensation de chaleur, céphalées, insomnie, douleurs abdominales, sautes d’humeur et très rarement des effets hépatiques et vision floue. Pergotime se présente sous forme de comprimés. GONAL-F® (HFS), PUREGON® (HFS) et MENOPUR® (HFS + HL) HFS, hormone folliculo-stimulante. HL, hormone lutéinisante Stimule le développement des ovaires et amène à maturité les follicules. Effets indésirables : irritation locale au site d’injection, fatigue, ballonnements, céphalées, tension mammaire et pression abdominale quand les ovules se développent. Les hormones doivent être injectées dans l’abdomen. OVITRELLE® (hCG) hCG, hormone chorionique gonadotrope (également connue comme l’hormone de la grossesse). Ovitrelle permet à l’ovule de passer au stade de la maturation finale et provoque une ovulation environ 36-40 heures après son administration. Agit comme l’hormone d’ovulation naturelle, l’hormone lutéinisante (HL). Effets indésirables : irritation locale au site d’injection, légères tensions mammaires, fatigue, nausées, céphalées et ballonnements. Certaines femmes ressentent leur ovulation de façon plus intensive qu’à l’habitude. Si vous réalisez un test de grossesse dans les 10-14 jours après l’administration d’Ovitrelle, le test peut être faux-positif. L’hormone doit être injectée dans l’abdomen. CRINONE® LUTINUS La progestérone stabilise la muqueuse utérine et la prépare à accueillir l’ovule fécondé. N’est utilisée en cas de traitement par insémination que si la production propre de progestérone est trop faible. Crinone est disponible sous la forme de gel vaginal. Lutinus est disponible sous forme de comprimés vaginaux. Effets indésirables : tension mammaire, nausées, rétention hydrique, dans de rares cas des effets indésirables psychiques, « retient la muqueuse » et peut dès lors induire un retard de menstruation, même si vous ne deviez pas tomber enceinte. Vous pouvez vous sentir enceinte sans l’être. Signaux de danger généraux pendant le traitement hormonal Signes d’infection sur le site d’injection : rougeurs, gonflement, épaississement Signes de réaction allergique locale au site d’injection : rougeurs, gonflement, démangeaisons [12] Signes d’une hyperstimulation naissante (toutefois très rare dans le cadre d’une insémination) : rétention gastrique, douleurs abdominales, prise de poids, rétention d’eau, fièvre, vomissement, troubles urinaires, troubles respiratoires 2.1.2. Cycle sous stimulation hormonale - étape par étape Lorsque nous avons reçu tous les résultats de vos analyses et estimé que l’insémination par stimulation hormonale peut accroître vos chances de tomber enceinte, il ne reste plus qu’à attendre le premier jour de menstruation. 1er jour de menstruation = 1er jour du cycle Il s’agit du premier jour où l’on remarque d’ordinaire un saignement frais. Les pertes sanglantes avant la menstruation ne comptent pas. Si votre menstruation commence le soir, c’est le lendemain qui sera considéré comme le 1er jour du cycle. C’est au 1er jour du cycle que vous devrez appeler la clinique au +45 3257 3316 ou lui adresser un e-mail à [email protected]. Vous nous indiquez ainsi que vous êtes prête à commencer le traitement et, de notre côté, nous pouvons nous assurons que tout est fin prêt pour initier le traitement hormonal au 2e, 3e ou 4e jour du cycle. 1e échographie - Le 2e ou 3e jour du cycle Nous procédons à une échographie avant le traitement pour vérifier si toutes les conditions sont réunies. Vous devez avoir rejeté l’ancienne muqueuse et vos ovaires doivent être au repos afin de débuter un nouveau cycle, sans kystes. De temps à autre, la plupart des femmes développent des kystes tout à fait bénins, qu’elles ne détectent pas elles-mêmes et qui apparaissent à l’échographie. Ils disparaissent généralement d’eux-mêmes à la menstruation suivante. Toutefois, en cas de kystes, un traitement hormonal ne peut être administré. Il convient dès lors de postposer le traitement. Certaines femmes présentent de petits kystes permanents qui n’évoluent pas et qui n’entravent pas un bon traitement. StorkKlinik utilise des comprimés de Pergotime ou des injections de HFS (Puregon, Gonal-F ou Menopur). Ces préparations augmentent les taux de HFS (hormone folliculo-stimulante) dans le sang et stimulent dès lors la croissance des follicules dans les ovaires. 2e échographie - Le 8-10e jour du cycle Lors de la deuxième échographie pendant le traitement, la taille des follicules et leur nombre sont évalués ainsi que l’épaisseur de la muqueuse utérine. À partir de ces mesures, il est généralement possible de calculer à quel moment on disposera d’un ovule mature pour la fécondation pour prévoir ainsi le moment de l’injection d’ovulation (Ovitrelle). 3e échographie Il se peut qu’une troisième échographie soit nécessaire avant de pouvoir évaluer à quel moment il conviendra de réaliser l’injection d’ovulation. Interruption éventuelle du traitement Le traitement est interrompu si l’on dénombre plus de 3 follicules d’une taille supérieure à 14 mm. Dans certains cas spécifiques/particuliers, il sera possible de passer à un traitement FIV ou de réduire le nombre de follicules (ponction folliculaire). Injection d’ovulation Le moment de l’ovulation est planifié en administrant une injection d’hormone d’ovulation : Ovitrelle (ou Pregnyl), qui provoque l’ovulation entre 36 et 40 heures plus tard. L’insémination est généralement réalisée 36 heures après l’injection, juste avant l’ovulation. [13] 2.1.3. Mode d’administration des hormones La stimulation hormonale est administrée sous la forme de comprimés et/ou sous la forme d’injections dans l’abdomen sous le niveau du nombril. Le personnel de StorkKlinik vous informera précisément à cet égard. Il se fera par ailleurs toujours un plaisir de vous renseigner au besoin. Technique d’injection hormonale : Pincer l’abdomen sous le niveau du nombril et y introduire l’aiguille perpendiculairement. Injecter la préparation lentement. Mélange de matière sèche et de liquide d’ampoules ou de flacons Se laver les mains. Assembler la seringue et l’aiguille. Briser les ampoules/désinfecter les flacons. Extraire le liquide de l’ampoule/flacon. Vider le liquide sur la poudre et l’aspirer de nouveau dans la seringue. S’il convient d’utiliser davantage de poudre, le mélange est injecté dans l’ampoule/flacon de poudre suivant. Attention : max. 3 poudres par mélange. Quand les unités prescrites sont mélangées, prendre une aiguille fine. Il convient d’éliminer les bulles d’air avant de procéder à l’injection dans l’abdomen, sous le niveau du nombril. Utilisation de stylos d’injection Chez StorkKlinik, nous recourons à deux formes de stylo différentes pour l’injection d’hormone folliculostimulante. Pour l’un, le médicament est intégré dans le stylo et celui-ci doit être remplacé quand il est vide. Pour l’autre, une cartouche de médicament est insérée à la fois et le même stylo est réutilisé tout au long du traitement. Une fois vide, la cartouche est remplacée. Le principe pour les deux stylos est simple et des instructions d’utilisation détaillées sont fournies à la clinique oralement, par écrit et dans la pratique. Ôter le capuchon du stylo. Fixer une nouvelle aiguille sur le stylo. Ajuster la dose. Injecter la préparation. Retirer l’aiguille et remettre le capuchon. Utilisation de seringues prêtes à l’emploi – Orgalutran/Ovitrelle Certains médicaments sont fournis dans des seringues prêtes à l’emploi. Vous ne devez donc pas mélanger vous-même les médicaments. La seringue est en effet remplie du médicament mélangé qui doit être utilisé pour une injection unique. C’est notamment le cas pour l’injection d’ovulation. En cas de doute ou en cas de besoin, n’hésitez pas à contacter StorkKlinik. Vous pouvez nous joindre pendant les heures d’ouverture au numéro +45 3257 3316 ou nous adresser un e-mail à [email protected]. 2.1.4. Échographie dans le cadre d’une insémination par stimulation hormonale Dans le cadre d’une insémination par stimulation hormonale, il est impératif que vous vous soumettiez à 2 ou 3 échographies par cycle. Les échographies nous permettent de suivre la croissance des follicules et leur nombre, et d’évaluer dans quelle mesure le traitement hormonal présente l’effet escompté. Nous utilisons également les échographies pour planifier le moment optimal de l’insémination. [14] La première échographie est réalisée le 2e ou 3e jour de votre cycle et la deuxième, entre le 8e et le 10e jour de votre cycle. Généralement, nous pourrons planifier la date de l’insémination lors de cette deuxième échographie mais il peut également s’avérer nécessaire de réaliser une autre échographie quelques jours plus tard. Si l’échographie est réalisée chez votre gynécologue, il est important que vous nous en communiquiez les résultats le jour même afin que nous puissions organiser le déroulement ultérieur de la procédure. Chez StorkKlinik, nous proposons une insémination sur trois follicules matures au maximum (en fonction de votre âge). Aucune insémination n’est réalisée sans échographie préalable si vous avez reçu une stimulation hormonale. En effet, il arrive qu’il y ait trop de follicules matures à la fois. En cas de nombreux follicules matures dans un cycle, vous aurez plus de chance que plusieurs ovules soient fécondés, ce qui peut induire ce que l’on appelle une « grossesse multiple » (à savoir une grossesse à plusieurs embryons). Certaines femmes présentent une sensibilité particulière au traitement hormonal et cette sensibilité accrue peut accroître le risque d’un nombre de follicules trop élevé. En présence de plus de trois follicules matures, nous interrompons la procédure d’insémination, ou dans certains cas particuliers, nous proposons de réduire le nombre de follicules dans les ovaires par ponction ou nous passons à un traitement FIV. 2.1.5. Injection d’ovulation dans le cadre d’une stimulation hormonale Dans le cadre d’une stimulation hormonale, il arrive quelquefois que le follicule ne se brise pas de luimême malgré le fait que la taille du follicule soit optimale. Cela signifie que l’ovule mature ne se libère pas et qu’il ne peut donc pas être acheminé le long de la trompe de Fallope. C’est la raison pour laquelle une injection d’ovulation est toujours recommandée dans le cadre d’une stimulation hormonale. Lorsqu’une échographie nous indique un follicule d’une certaine taille, il est possible de calculer le moment le plus opportun pour l’injection d’ovulation par rapport au moment de l’insémination. Si le traitement hormonal vous est administré chez votre médecin/gynécologue, c’est lui qui doit se prononcer sur le moment auquel l’injection d’ovulation doit être administrée. En règle générale, vous devez être inséminée 36 à 40 heures après l’administration de l’injection d’ovulation. 2.1.6. Hormones pertinentes Si votre taux hormonal s’écarte de la normale, il n’est pas impossible que votre cycle menstruel soit irrégulier, court ou long. Il se peut également qu’il soit difficile de déterminer le moment de votre ovulation lorsque vous utilisez un test d’ovulation. Votre statut hormonal peut être évalué sur la base de prélèvements sanguins, dont les analyses hormonales les plus basiques portent sur une estimation des principales hormones sexuelles : HRM (hormone de régression müllérienne), prolactine, HFS (hormone folliculo-stimulante), HL (hormone lutéinisante) et œstradiol. Il se peut que vos valeurs HFS et HL nous en disent davantage sur les éventuelles causes de l’échec de grossesse. Ces valeurs sont également utiles pour planifier le type de traitement hormonal que vous devez suivre ainsi que la dose de chaque préparation hormonale qui doit vous être administrée. Les échantillons sanguins doivent être prélevés au 2e ou 3e jour du cycle. Chez StorkKlinik, nous souhaitons également obtenir les résultats d’analyses sanguines supplémentaires, par ex. prolactine, TSH (hormone de stimulation thyroïdienne), testostérone (hormone sexuelle masculine) et dans certains cas, nous demandons à ce que vos taux d’insuline et de peptide C soient évalués. Les résultats s’écarteront bien souvent des valeurs de références normales, par ex. en cas de menstruations irrégulières et d’anovulation. Les analyses sanguines peuvent être opérées par le biais de votre médecin traitant ou gynécologue, ou [15] dans notre clinique. Lorsque l’on applique un traitement hormonal, le but est d’accroître vos chances de tomber enceinte et de mener votre grossesse à terme. Dans les grandes lignes, le traitement hormonal vise à renforcer, réprimer ou substituer les hormones naturelles. La majorité des principales hormones sexuelles sont sécrétées par l’hypophyse. Il s’agit d’une glande du cerveau à partir de laquelle elles sont acheminées vers leur destination par le sang. Les hormones sont interdépendantes et pour certaines d’entre elles, une augmentation de l’une induit une réduction de l’autre. Exemples de traitement hormonal En cas d’anovulation, un traitement par comprimés de Clomifen® (incitant l’hypophyse à produire davantage de HFS naturelles) ou de Tamoxifen® (incitant les ovaires à stimuler la croissance des follicules) peut suffire, chez certaines femmes, à stimuler un bon développement des ovules, induisant également l’ovulation. Chez d’autres, des injections de HFS (Menopur®, Gonal-F®, Puregon®) peuvent être nécessaires. On les complète toujours par une injection d’ovulation (Ovitrelle®) contenant de la hCG pour garantir l’ovulation. En cas de qualité de sperme légèrement réduite, d’endométriose ou de stérilité inexpliquée, l’on applique souvent un traitement par insémination. En l’occurrence, on utilise également des comprimés de Clomifen®, des comprimés de Tamoxifen® et/ou des injections de HFS pour stimuler un bon développement des ovules. On administre toujours une injection d’ovulation afin de pouvoir planifier le moment de l’insémination sur la base du moment de l’ovulation. Hormones pouvant s’avérer déterminantes pour la fertilité HRM, hormone de régression müllérienne, qui donne une indication sur votre réserve d’ovules. TSH, hormone de stimulation thyroïdienne, une hormone déterminante pour la production et la libération par la glande thyroïde d’hormones thyroxine (T4) et triiodothyronine (T3) GnRH, hormone de libération des gonadotrophines, induisant la libération de la HFS et de la HL dans l’hypophyse HFS, hormone folliculo-stimulante, sécrétée par l’hypophyse, qui stimule la croissance des follicules responsables de la maturation des ovules. Stimule également la production de sperme chez l’homme. HL, hormone lutéinisante, sécrétée par l’hypophyse, induisant l’ovulation. La HL est également présente chez l’homme où elle active la production de l’hormone sexuelle masculine, la testostérone, qui doit être présente dans l’organisme pour la production de spermatozoïdes. Prolactine, sécrétée par l’hypophyse, en interaction avec la poitrine et les ovaires. Stimule la croissance de la glande mammaire pendant la grossesse et la production de lait après l’accouchement. Un taux trop élevé de prolactine peut entraver l’ovulation. Œstradiol, sécrété par les ovaires. Pendant un cycle menstruel, l’œstradiol stimule la croissance de la muqueuse utérine. Un taux d’œstradiol élevé en plein milieu d’un cycle induit une augmentation de la HL, induisant à son tour l’ovulation. Progestérone. Pendant la menstruation, la progestérone et l’œstradiol s’allient pour permettre à la muqueuse utérine d’accueillir l’ovule fécondé. Pendant la grossesse, la progestérone soutient la muqueuse utérine afin qu’elle ne soit pas rejetée. Androgènes, sécrétés par les ovaires, qui stimulent la croissance du système pileux et la libido. Une hyperproduction d’androgènes entrave l’ovulation. hCG, hormone chorionique gonadotrope, sécrétée par le placenta et empêche les ovaires de stimuler une production continue de progestérone. C’est cette hormone que l’on évalue quand une grossesse doit être confirmée par un test urinaire ou une analyse sanguine. [16] 2.2. Stimulation hormonale réalisée par votre gynécologue Si c’est votre gynécologue qui vous prescrit le traitement hormonal, il convient de veiller aux points suivants : En vue de l’initiation d’un traitement hormonal, votre gynécologue doit procéder à une échographie le 2-3e jour de votre cycle. Le 8-10e jour, vous devez vous soumettre à une nouvelle échographie. Le 8-10e jour, votre gynécologue peut déterminer le nombre de follicules matures et leur taille ainsi que l’épaisseur de la muqueuse utérine. Avec cette échographie, votre gynécologue peut également déterminer le moment optimal pour l’injection d’ovulation. Si vous êtes sous stimulation hormonale, vous devez ABSOLUMENT vous soumettre à une échographie avant que nous puissions procéder l’insémination. L’injection d’ovulation doit être administrée environ 36 heures avant l’insémination. C’est au médecin qui prescrit Ovitrelle qu’incombe la responsabilité de l’administrer au moment adéquat et avec l’indication adéquate. C’est au médecin qui prescrit le traitement hormonal et Ovitrelle qu’incombe la responsabilité de la procédure et de l’administration d’Ovitrelle au moment adéquat et avec l’indication adéquate. StorkKlinik ne peut être tenue responsable du traitement administré par votre propre gynécologue. Si votre gynécologue a des questions, il/elle est invité(e) à contacter StorkKlinik et à s’entretenir avec l’un de nos spécialistes en fertilité. [17] 3. Traitement FIV FIV pour « fécondation in vitro » Cela signifie que la fécondation s’opère en dehors de l’organisme (in vitro) dans une éprouvette. Le traitement FIV est également appelé « traitement éprouvette » ou « fécondation artificielle ». Lors d’un traitement FIV, des ovules sont extraits des ovaires pour être fécondés et cultivés en laboratoire puis réintroduits dans l’utérus. Les ovules fécondés excédentaires peuvent être congelés pour une utilisation ultérieure. Ce traitement est appelé « TEC ». Quand un traitement FIV peut-il être proposé ? Quand la femme présente une occlusion des trompes de Fallope ou des trompes endommagées à la suite d’une maladie inflammatoire pelvienne ou d’une appendicite, d’une césarienne ou d’une quelconque intervention chirurgicale dans l’abdomen ; En cas d’endométriose sévère ; Quand la femme ou l’homme sont stérilisés ; En cas de stérilité inexpliquée ; En cas d’échec de grossesse par insémination avec le sperme du partenaire ou d’un donneur ; Si l’homme présente une qualité de sperme réduite ou ne présente aucun spermatozoïde dans l’éjaculat ; En cas d’échec de stimulation hormonale ou d’insémination chez des femmes présentant des dysfonctionnements hormonaux (anovulation, à savoir absence d’ovulation ou OPK). Par ailleurs, la femme ne peut avoir plus de 46 ans accomplis et toutes les informations doivent avoir été dispensées, oralement et par écrit, sur les conséquences, les risques éventuels et les effets secondaires inhérents à un traitement FIV. Nous proposons différentes formes de traitement : Traitement FIV avec le sperme du partenaire, le sperme d’un donneur, en cycle naturel ou avec une stimulation hormonale. ICSI : microinsémination, où un spermatozoïde est injecté directement dans l’ovule ; TESA : extraction testiculaire de spermatozoïdes ; TEC : transfert d’ovules fécondés décongelés ; AHA : éclosion assistée, qui consiste à érafler la zone pellucide afin de faciliter l’entrée du spermatozoïde. Une procédure thérapeutique commence toujours par un entretien préliminaire sans engagement. Avant de pouvoir fixer une date pour cet entretien, nous vous invitons à saisir les résultats de vos analyses hormonales/analyse de sperme afin que nous puissions vous orienter de la meilleure façon possible au cours de cet entretien. Pour davantage d’informations sur les analyses hormonales, voir en page 18. 3.1. Entretien préliminaire L’entretien préliminaire est un entretien sans engagement et constitue la première étape de la procédure. L’entretien a pour objectif de clarifier votre situation et de discuter d’une éventuelle procédure d’analyse et de traitement. Peut-être êtes-vous déjà informé(e)(s) et prêt(e)(s) à vous engager dans la procédure de traitement proprement dite. Nous discuterons de votre stérilité et aborderons les éventuels points sanitaires importants pour le traitement de fertilité. En tant que femme, vous vous soumettrez également à une échographie de l’utérus et des ovaires. Par ailleurs, nous dresserons un aperçu des examens qui vous manquent et que vous devez passer dans [18] le cadre d’une analyse pour pouvoir initier une procédure de traitement. Si vous avez déjà reçu l’une ou l’autre forme de traitement de stérilité, il conviendrait de nous faire parvenir une copie de votre dossier, des schémas de stimulation et des schémas de laboratoire, qui décrivent le développement des ovules et la qualité du sperme de votre partenaire éventuel. Avant de pouvoir fixer un rendez-vous, vous êtes priée de vous soumettre à un examen, d’envoyer vos échantillons sanguins pour divers tests hormonaux (davantage d’informations sous Examen de fertilité) et de compléter un dossier électronique sur notre site. Cela nous permettra de vous proposer le traitement le plus optimal. Notre médecin en fertilité examinera les résultats de vos tests et évaluera la procédure de traitement qui vous sera proposée. Vous serez ensuite contactée par l’une de nos secrétaires. 3.2. Évaluation de fertilité Pour qu’un traitement de fertilité se déroule dans les meilleures conditions et pour que vous ayez dès lors les meilleures chances de tomber enceinte, il est important qu’un examen soit pratiqué. En effet, les causes de stérilité peuvent être nombreuses. Les causes peuvent provenir de la femme. La stérilité peut être due à une occlusion des trompes de Fallope, à une anovulation, une endométriose, des fibromes ou des polypes utérins. Les causes peuvent également provenir de l’homme sous la forme d’une qualité de sperme réduite. Toutefois, on relève bien souvent une combinaison de causes provenant de l’homme et de la femme. Par ailleurs, il existe également ce que l’on appelle une « stérilité inexpliquée », quand les examens ne révèlent pas la moindre anomalie ni chez la femme ni chez l’homme. 3.2.1. Évaluation chez la femme Dans le cadre de cette évaluation, plusieurs analyses sont opérées. Ces analyses portent sur : VIH, hépatite B (HBsAG + anti-HBc) et hépatite C. Ces échantillons sanguins doivent être analysés, conformément aux exigences de l’agence des médicaments, dans un laboratoire certifié, en vertu de la loi danoise, sur les tissus humains. Les échantillons seront prélevés dans notre clinique. Si ces analyses remontent à moins de 2 ans, vous pouvez demander une copie des résultats à l’hôpital ou à votre médecin. Résultats des analyses devant être remis avant de débuter du traitement : L’analyse des hormones HFS, HL et œstradiol, doit être opérée le 2e ou 3e jour du cycle. HRM (hormone de régression müllérienne) En cas de menstruations irrégulières, nous recommandons un examen hormonal approfondi comprenant un statut des androgènes. TSH, prolactine Frottis du col de l’utérus (de max. 3 ans) Frottis pour Chlamydia (de max. 6 mois, nous ne acceptons pas des tests a la maison) Rubéole pour vérifier si vous êtes immunisée, c’est-à-dire si vous avez produit des anticorps à la suite d’une infection antérieure ou d’une vaccination contre la rubéole. En effet, si vous deviez être contaminée par la rubéole au cours de votre grossesse, cela peut induire de sévères malformations. Toutes les analyses susmentionnées peuvent être réalisées par StorkKlinik ou par votre médecin ou gynécologue. [19] 3.2.2. Évaluation chez l’homme Dans le cadre de cette évaluation, plusieurs analyses sont opérées. Ces analyses portent sur : VIH, hépatite B (HBsAG + anti-HBc) et hépatite C. Ces échantillons sanguins doivent être analysés, conformément aux exigences de l’agence des médicaments, dans un laboratoire qui est certifié, en vertu de la loi danoise, sur les tissus humains (à Copenhague, la banque de sang se trouve au Rigshospitalet). Si ces analyses remontent à moins de 2 ans, vous pouvez demander une copie des résultats à l’hôpital ou à votre médecin. Les résultats des analyses doivent être remis avant l’initiation du traitement. Les analyses sanguines peuvent être opérées chez StorkKlinik. Examen du sperme Nous préférons que l’analyse du sperme soit effectuée par nos soins. Son coût s’élève à 1.000 DKK et cela implique que les analyses susmentionnées nous soient parvenues et que nous les validions. Si vous résidez loin, nous pouvons dans certains cas accepter que l’analyse du sperme soit pratiquée par un laboratoire près de chez vous. L’analyse nous donne un aperçu de la forme de fécondation que nous devons pratiquer : FIV ou ICSI. L’analyse du sperme ne peut avoir plus d’un mois. Si le nombre de spermatozoïdes est fortement réduit, une batterie d’examens complémentaires vous sera proposée, notamment une analyse hormonale, une analyse chromosomique et un examen échographique (y compris un examen physique). Si vous résidez au Danemark, nous déciderons si vous devez être dirigée vers la clinique de la croissance et de la reproduction du Rigshospitalet. Si vous ne résidez pas au Danemark, nous vous aiderons à opter pour une clinique équivalente dans votre pays. 3.3. ICSI Microinsémination ICSI = injection intracytoplasmique de spermatozoïde Lors d’une microinsémination, l’on prélève un seul spermatozoïde que l’on injecte directement dans l’ovule de la femme, sous microscope. Une ICSI est proposée dans les cas suivants : Si l’homme a peu de spermatozoïdes vivants ; Si le sperme est extrait des testicules (TESA) ; Si très peu d’ovules, voire aucun, ont été fécondés pendant la FIV. Par conséquent, l’ICSI doit être tentée si un traitement FIV classique n’est pas possible ou n’a donné aucun résultat. Pour une ICSI, le prix du traitement FIV est majoré d’un surcoût. [20] 3.4. TESA Extraction testiculaire de spermatozoïdes TESA = Testicular Sperm Aspiration Même si certains hommes ne présentent aucun spermatozoïde vivant, après analyse du sperme, il se peut que les testicules en contiennent. TESA est une méthode d’extraction de spermatozoïdes des testicules. C’est la raison pour laquelle la méthode est également applicable chez les hommes qui ont choisi de se faire stériliser. Lors d’une TESA, un petit échantillon de tissu est prélevé à l’aide d’une aiguille fine puis analysé en laboratoire. Il peut arriver qu’un seul échantillon ne suffise pas. L’on tentera dès lors de prélever également des spermatozoïdes de l’autre testicule. La réalisation d’une TESA est conditionnée à l’examen de l’homme et à la vérification qu’il existe une chance réelle d’extraire des spermatozoïdes. Il y a toutefois un risque qu’il n’y ait pas de spermatozoïdes vivants exploitables. Dans ce cas, il est possible d’envisager le recours à un sperme de donneur. Une TESA induit toujours l’application d’une ICSI. Pour une TESA, le prix du traitement FIV est majoré d’un surcoût. 3.5. TEC Transfert d’ovule fécondé décongelé TEC = transfert d’embryon congelé Le transfert d’ovule fécondé décongelé est pratiqué à l’occasion d’un examen gynécologique classique. Si vous avez déjà tenté d’être inséminée, vous constaterez que la procédure est pratiquement identique. Un petit tuyau en plastique contenant l’ovule fécondé est glissé dans l’utérus. En général, une stimulation hormonale vous est administrée par le biais de comprimés préalablement à la procédure. Habituellement, nous transférons un ou deux ovules. Le transfert d’un ou de deux ovules est examiné avec vous mais cette décision dépend notamment de la qualité des ovules, du stade de développement des ovules à la congélation, de votre âge, du nombre de tentatives antérieures et de la cause de votre stérilité. 3.6. AHA Éclosion assistée L’éclosion assistée est une méthode au cours de laquelle la surface de l’ovule fécondé est traitée de façon à ce que l’ovule, une fois transféré, puisse se fixer plus facilement à la muqueuse utérine et induire une grossesse. La méthode peut être utilisée pour les cas suivants : Échec de grossesse antérieur lors d’une FIV/ICSI malgré des ovules fécondés de bonne qualité Chez les femmes dont la zone pellucide est épaissie. [21] Il existe différentes méthodes d’AHA. Chez StorkKlinik, l’on recourt à une méthode mécanique au cours de laquelle on procède à un petit trou dans la zone pellucide afin d’aider l’ovule à éclore plus facilement (s’implanter dans la muqueuse utérine). À l’heure actuelle, il n’existe aucune donnée scientifique sûre démontrant que la méthode pourrait augmenter les chances d’aboutir à une grossesse viable. Pour une AHA, le prix du traitement FIV est majoré d’un surcoût. 3.7. Embryoscope L’Embryoscope est un incubateur qui protège les ovules pendant la fécondation et leur développement, et prend des images des ovules tout au long de leur évolution. Il offre la possibilité de filmer les divisions cellulaires et de choisir ainsi les embryons dont la division cellulaire est la meilleure. 3.8. Médicament Préparation Conservation avant ouverture Conservation après ouverture Après ouverture, à utiliser jusqu’à Spray nasal Synarela Température inférieure à Température inférieure à Voir date sur le flacon 25 °C 25 °C, à l’abri de la lumière Suprefact/Buséréline Température inférieure à Température inférieure à 28 jours 25 °C 25 °C À l’abri de la lumière Orgalutran Température inférieure à Non pertinent 30°C, à l’abri de la lumière Non pertinent Cetrotide Température inférieure à 25 °C À utiliser immédiatement après le mélange Elonva 2-8 °C 1 mois à une température À utiliser immédiatement inférieure à 25 °C mais peut être conservé pendant un mois à une température inférieure à 25 °C Puregon 2-8 °C Température inférieure à 28 jours 25 °C Gonal-F 2-8 °C à l’abri de la lumière (3 mois à une température inférieure à 25 °C) Température inférieure à 3 mois 25 °C, max. 1 mois Pergoveris Température inférieure à 25 °C Fostimon Température inférieure à Température inférieure à 3 fois après le mélange 25 °C 25 °C Poudre Menopur Température inférieure à 25 °C Menopur multidose 2-8 °C Bravelle Température inférieure à Température inférieure à À utiliser immédiatement 25 °C 25 °C, à l’abri de la après l’ouverture lumière Ovitrelle 2-8 °C (sous 25 °C À utiliser immédiatement après le mélange Température inférieure à 28 jours 25 °C Non pertinent [22] Non pertinent Préparation Conservation avant ouverture Conservation après ouverture Après ouverture, à utiliser jusqu’à pendant 30 jours) Pregnyl 2-8 °C Non pertinent Non pertinent Lutinus Aucune exigence Jusqu’à la date d’échéance Jusqu’à la date d’échéance Crinone Température inférieure à Jusqu’à la date 25 °C d’échéance Jusqu’à la date d’échéance Utrogestan Température inférieure à Jusqu’à la date 25 °C d’échéance Jusqu’à la date d’échéance [23] 4. Donneur 4.1. Choix du donneur Que choisir ? Dans le cadre d’un don éventuel, il convient de ne pas oublier que, quelle que soit l’apparence du donneur de sperme ou de la mère, l’enfant peut avoir des couleurs tout autres. Les gènes peuvent sauter d’une génération à l’autre, de façon imprévisible. Il en va de même pour la taille de l’enfant. Il n’y a aucune garantie quant à la taille du futur enfant. Il serait peut-être bon de vous demander à quel point les souhaits éventuels concernant le donneur sont importants. Même si, selon vous, cela s’avère bel a bien important, il convient de toujours être ouvert à la possibilité que l’apparence de l’enfant soit tout autre. Vous pouvez souhaiter certaines caractéristiques du donneur de sperme comme la couleur des yeux, la couleur des cheveux et la taille mais il n’est jamais tout à fait certain que tous vos souhaits seront exaucés par un donneur. Si vous souhaitez avoir la certitude d’obtenir les caractéristiques souhaitées ou si vous souhaitez un donneur tout à fait particulier, un dépôt peut être organisé chez StorkKlinik avec le donneur sélectionné. Contactez-nous. Nous disposons de codes de remise auprès des deux banques de sperme danoises. Les banques de sperme proposent des choix parmi différents types de donneurs et différentes options associées concernant les informations sur le donneur. Un donneur non joignable (que l’on appelait auparavant « donneur anonyme ») est un donneur de sperme qui conservera l’anonymat absolu pour toujours vis-à-vis de la femme ou du couple pour laquelle/lequel son sperme est utilisé. Si l’on utilise le sperme d’un donneur non joignable, il est possible d’en indiquer les caractéristiques comme la couleur des cheveux, la couleur des yeux et la taille. La femme/le couple ou les enfants, qui peuvent être issus du traitement, ne pourront jamais obtenir l’identité du donneur et le donneur ne pourra jamais obtenir d’informations sur la femme qui est traitée avec son sperme ni sur les enfants issus du traitement. C’est la banque de sperme qui reçoit, vérifie et distribue les portions de sperme aux cliniques dispensant les traitements. Si vous avez des souhaits quant aux caractéristiques du donneur non joignable, il convient de nous en faire part lors de l’entretien préliminaire ou dans un e-mail. Un donneur de sperme joignable (que l’on appelait auparavant « donneur ouvert ») a conclu un contrat avec la banque de sperme pour que les enfants du donneur puissent, via la banque de sperme, avoir un complément d’informations et un contact avec leur donneur après leurs 18 ans accomplis, s’ils le souhaitent. Le donneur joignable n’a aucune obligation juridique ni aucun droit sur l’enfant. Par exemple, le donneur joignable n’a aucune obligation alimentaire et l’enfant n’a aucun droit de succession vis-à-vis du donneur. Les utilisateurs du sperme d’un donneur joignable peuvent dès lors obtenir des informations détaillées de la banque de sperme dans le cadre de l’accord conclu avec le donneur sélectionné pour que les enfants (issus d’un traitement avec son sperme) aient ultérieurement la possibilité de prendre contact avec lui. Si vous avez des souhaits quant aux caractéristiques du donneur joignable, il convient de nous en faire part lors de l’entretien préliminaire ou dans un e-mail. Donneur de sperme au « profil de donneur détaillé » Pour un donneur de sperme au « profil de donneur détaillé », outre les informations de base (cf. profil de base), des informations plus détaillées sont disponibles. Ces informations sur le « profil de donneur [24] détaillé » peuvent par exemple être le des informations sur son enfance, sa situation familiale, sa profession, ses loisirs, des photos quand il était bébé, etc. La femme/le couple ou les enfants, qui peuvent être issus du traitement, ne pourront jamais obtenir l’identité du donneur. De même, le donneur ne pourra jamais avoir d’informations sur les femmes qui ont été inséminées avec son sperme ou sur les enfants qui peuvent être issus du traitement. Donneur de sperme connu Un donneur de sperme connu est un donneur que la femme/le couple connaît et qui a accepté de donner son sperme pour une fécondation artificielle de la femme, même celle-ci et le donneur ne sont pas mariés ensemble ni en couple. Un donneur de sperme connu doit se soumettre à un test de maladies infectieuses (frottis et analyses sanguines), à un examen par un professionnel de la santé formé à cet effet ainsi qu’à un entretien basé sur un questionnaire complété, comme tous les donneurs de sperme. Cet examen appliqué à un donneur de sperme connu est réalisé chez StorkKlinik et via une banque de sperme. Une fois l’examen terminé et le donneur, approuvé, le sperme congelé peut être transféré pour une utilisation dans la clinique. Un donneur connu est légalement le père du/des enfant(s) issu(s) du traitement. Par exemple, le donneur connu a une obligation alimentaire envers l’enfant et l’enfant a un droit de succession par rapport au donneur connu. Si le donneur connu et la femme/le couple souhaitent un autre parent (par ex. une deuxième mère), la législation danoise prévoit l’élaboration d’un document (formulaire à remplir) avant que le traitement proprement dit avec reproduction assistée soit initié. Davantage d’informations sur le recours à un donneur connu en page 25. 4.2. Informations sur le donneur Donneurs Les donneurs sont d’apparence caucasienne/européenne, âgés en moyenne de 25 ans. Dans certains cas, nous pouvons obtenir du sperme de donneur d’une autre origine ethnique. La plupart des donneurs de sperme sont des étudiants d’établissements d’enseignement supérieur danois et leur motivation est généralement d’ordre idéaliste et financier. Pour être accepté comme donneur de sperme, l’homme doit se soumettre à plusieurs examens médicaux et être sain. De plus, il ne peut y avoir de pathologie dans sa famille. L’orientation de la direction danoise de la santé publique du 30/09/1997 détaille davantage les examens médicaux auxquels les donneurs doivent se soumettre avant qu’un petit pourcentage (de 8 à 10 %) ne soit accepté et utilisé comme donneurs de sperme. Avant que le sperme d’un donneur ne soit disponible à la vente, il doit avoir été placé en quarantaine, période durant laquelle le donneur doit présenter des tests de dépistage du VIH négatifs 3 et 6 mois après le don proprement dit. Il s’agit là d’une exigence de la direction danoise de la santé publique imposée aux banques de sperme pour réduire les risques de transmission de maladies infectieuses, y compris le VIH. Conformément à la législation danoise, les informations suivantes doivent être fournies préalablement au traitement avec le sperme du donneur et pour lesquelles vous devez donner votre consentement par écrit avant le traitement : « Lors de la sélection des donneurs, le risque de transmission de maladies, malformations, etc. héréditaires est examiné de manière limitée, par le simple fait d’utiliser des donneurs qui ont indiqué ne pas avoir connaissance de tels risques héréditaires dans leur famille, un professionnel de la santé [25] expérimenté ayant enquêté et mené des examens pour élucider ce point. Malgré ces règles préventives, tous les risques héréditaires ne sont pas écartés. Si, contre toute attente, l’enfant devait avoir une quelconque anomalie à la naissance, ou au cours de ses premières années de vie, qui, selon vous, peut s’avérer héréditaire, il est important que vous le communiquiez à la clinique ou au professionnel de la santé qui vous a traitée afin qu’une position puisse être prise sur l’utilisation ultérieure du sperme de ce donneur. Il en va de même si vous apprenez qu’il peut s’agir d’une transmission infectieuse par le sperme du donneur ou l’ovule de la donneuse. Même si les résultats du donneur pour les maladies infectieuses sont négatifs, par exemple pour le VIH ou l’hépatite, le risque zéro n’existe pas. » Règlement du ministère danois de la Santé publique sur la reproduction assistée, chapitre 5. Depuis le 1er décembre 2013, les professionnels de la santé qui traitent un enfant issu d’un don de sperme ou d’ovule, ou qui traitent une personne qui a fait un don de sperme ou d’ovule, sont tenus de rapporter toute maladie génétique chez l’enfant ou cette personne au centre de tissus concerné ainsi qu’à la direction danoise de la santé publique, conformément à l’article 13, alinéas 3 et 4, de la loi sur les tissus humains. Si StorkKlinik est informée par une banque de sperme qu’un donneur est temporairement bloqué/fait l’objet d’une mise en quarantaine, en notre qualité de professionnels de la santé, nous ne pouvons pas utiliser ce donneur à des fins de traitement de fertilité, et ce, jusqu’à ce que la banque de sperme indique à StorkKlinik que la quarantaine est suspendue et que le donneur peut de nouveau être librement utilisé. Cela vaut également si le donneur en question figure dans le dépôt propre d’une femme/un couple à la clinique. Si le donneur concerné ne peut être libéré pour une réutilisation, à savoir s’il est bloqué définitivement, nous ne pouvons plus utiliser ce donneur. Dans des cas particuliers, un donneur peut être utilisé avec un consentement écrit après information sur le risque de maladie génétique connue éventuelle et ses conséquences. Un donneur est bloqué définitivement si l’on constate un risque accru de transmission d’une maladie héréditaire à un enfant. StorkKlinik ne peut être tenue pour responsable des résultats, des conséquences du traitement (outre ce qui pourrait découler des règles générales du droit danois relatives à la responsabilité des professionnels de la santé en cas d’erreurs et de manquements) ni des caractéristiques et du statut physique et/ou psychique de l’enfant à naître. Nous nous procurons le sperme auprès de la banque de sperme danoise agrées : Nordic Cryobank www.nordiccryobank.com www.europeanspermbank.com 4.3. Donneur connu Vous disposez d’un donneur de sperme connu ? Si vous souhaitez recourir à un donneur propre ou à un donneur particulier (qui n’est pas votre partenaire), ce que l’on appelle un « donneur connu », pour votre traitement chez StorkKlinik, ce donneur connu sera soumis à la jurisprudence et aux exigences légales en matière de dépistage de la direction danoise de la santé publique par le biais d’un entretien, d’un examen physique et d’analyses sanguines ainsi que de frottis pour les maladies infectieuses sélectionnées. 1. Dépistage par le biais d’un entretien en cas de don de sperme d’un donneur connu Tous les donneurs connus doivent se soumettre à un examen pratiqué par un professionnel de la santé chez StorkKlinik. L’examen porte sur le risque de transmission de maladies infectieuses et de maladies [26] héréditaires éventuelles. Le donneur doit compléter et signer une déclaration dans laquelle il détaille, sur l’honneur, son état de santé. Par ailleurs, un examen physique est pratiqué en lien avec l’entretien. Si rien n’indique la présence d’une quelconque maladie héréditaire, si l’on ne peut détecter de risque d’infection et si le donneur est jugé approprié, StorkKlinik peut orienter le donneur connu à une banque de sperme qui procèdera aux analyses sanguines et aux frottis pertinents ainsi qu’à une analyse de sperme. 2. Réalisation d’un test biologique (frottis/analyses de sang) et congélation du sperme dans une banque de sperme Une série d’analyses de sang doit être réalisée : VIH 1+2, hépatite B et C, syphilis, gonorrhée et Chlamydia. Les échantillons doivent être prélevés au moment du don. Les pailles de sperme sont congelées puis décongelées quand tous les tests sont négatifs. S’il est nécessaire de congeler plusieurs pailles de sperme, tous les tests doivent être réitérés car ils doivent être opérés dans le cadre du don en question. 3. Une évaluation écrite et des informations orales sont fournies sur les risques éventuels et les résultats Vous devez signer un consentement éclairé selon lequel le traitement de fertilité peut être initié. Si vous pensez vous présenter avec un donneur connu, nous vous invitons à nous appeler ou à nous écrire au préalable, afin que nous puissions vous informer au mieux, au +45 3257 3316 ou à l’adresse [email protected]. 4.4. Réservations Si vous souhaitez commander le sperme d’un donneur spécifique, vous pouvez vous en charger vousmême ou confier cette mission à StorkKlinik. Cela doit être fait après l’entretien et avant le début du traitement. Le sperme du donneur sera dès lors réservé à votre nom. Pour le nombre de portions de sperme du donneur que vous souhaitez envoyer à StorkKlinik, des frais d’expédition et des frais administratifs annuels pour la conservation d’1 à 10 portions au dépôt vous seront facturés. Chez StorkKlinik, vous avez également la possibilité de réserver du sperme du donneur dont vous avez déjà été enceinte. Ce qui vous permet d’utiliser le même donneur pour la fratrie. Pour certaines femmes ou certains couples, ce n’est toutefois pas important car elles/ils partent du principe que les enfants qui grandissent ensemble seront toujours frères et sœurs, qu’ils soient issus du même géniteur ou non. Si vous avez un enfant issu d’un traitement avec un sperme de donneur dispensé par une autre clinique, StorkKlinik peut s’informer pour savoir s’il est possible de demander du sperme du même donneur. Pour ce faire, il convient que l’autre clinique vous remette le numéro du donneur concerné. [27] 5. Fertilité L’infertilité, la stérilité et le traitement de fertilité peuvent occuper différemment l’esprit, d’une personne à l’autre. Ils peuvent avoir une signification différente pour la vie au quotidien et les rêves d’avenir. Cela génère bien souvent de nombreuses réflexions, évaluations et prises de décisions. Aspects psychiques Même si cela peut être difficile de temps à autre, essayez d’envisager votre vie comme un ensemble composé d’une multitude de facettes différentes. N’oubliez pas que la vie, c’est bien plus que l’absence d’enfant et l’espoir de tomber enceinte. C’est pourquoi il va de soi que vous devez penser à vivre sainement mais également de la façon la plus normale possible. Prenez les vacances ou la pause dont vous avez besoin. Et concentrez-vous le plus possible sur les événements festifs, vos cours, etc. Soyez ouverte et réaliste, même si ce n’est pas facile La recherche scientifique a fait d’énormes progrès mais il nous est impossible de tout contrôler. La fécondation dépend de nombreux facteurs que nous ne connaissons toujours pas, mais de nombreux progrès sont enregistrés en matière de fertilité, en fonction de la mise à jour de nos connaissances. Bien entendu, cela peut être particulièrement frustrant et irritant, surtout si vous faites tout ce qu’il faut, en vain. Tentez de trouver votre propre équilibre. Identifiez les sentiments que vous éprouvez mais essayez également d’être ouverte aux autres côtés aspects palpitants de la vie, outre le cycle menstruel, l’ovulation, les hormones et le temps d’attente. Nous nous ferons un plaisir de vous aider par le biais du traitement de fertilité afin qu’il vous corresponde parfaitement à la vie que vous menez. 5.1. La femme 5.1.1. Causes de l’infertilité féminine Les causes de la stérilité chez la femme sont généralement les suivantes : Âge Anovulation Occlusion des trompes de Fallope Ovaires polykystiques (OPK) Endométriose Âge Au fur et à mesure que la femme prend de l’âge, la fertilité s’amenuise. Ceci est dû à une diminution du nombre d’ovules contenus dans les ovaires et de la production d’hormones sexuelles. De même, la qualité des ovules diminue avec l’âge. À cela s’ajoute le risque accru de fausse couche, malheureusement proportionnel à l’âge de la femme. Le risque de fausse couche est souvent lié à une anomalie chromosomique dans les ovules. L’âge de l’homme a également une importance relative mais dans une proportion différente. Il peut s’avérer très difficile de prévoir la probabilité de réussite d’une grossesse à terme pour chaque individu mais en gros, une femme de 40 ans a généralement 10 % de chance environ de tomber enceinte, contre 25 % environ pour une femme de 30 ans et 40 % environ pour une femme de 20 ans. [28] Anovulation L’anovulation est généralement due à un syndrome des ovaires polykystiques (SOPK), à une ménopause précoce, à un taux élevé de prolactine ou à un faible taux d’hormones HFS et HL. Il est bien souvent possible d’aider une femme qui a des difficultés à mener des ovules à maturation et dont l’ovulation est compliquée, par le biais d’une stimulation hormonale (y compris une injection d’ovulation) et/ou une adaptation du régime alimentaire. En règle générale, l’ovulation et le cycle menstruel irréguliers se régulariseront, ce qui nous permettra de pratiquer ensuite une insémination et un traitement FIV. Occlusion des trompes de Fallope En cas d’occlusion des trompes de Fallope ou si le passage en est réduit, il peut s’avérer difficile de tomber enceinte. En effet, l’ovule ne peut en l’occurrence pas évoluer le long de la trompe ou ne peut carrément pas être capté par la trompe. On peut également penser que les spermatozoïdes auront des difficultés à se faufiler dans la trompe si le passage est réduit, voire complètement fermé. Une occlusion des trompes de Fallope ou un passage réduit peuvent avoir des causes diverses. Généralement, cela est dû à des infections utérines antérieures, notamment Chlamydia. Il se peut également que la femme ait eu ce que l’on appelle une « infection silencieuse », c’est-à-dire une infection sans symptômes. Une infection peut entraîner des adhérences des trompes de Fallope. Certaines femmes peuvent avoir un passage étroit de naissance ou à la suite d’une intervention chirurgicale au niveau de l’utérus. De même, il se peut qu’une trompe ou les deux aient été retirées. Une endométriose peut également induire une réduction du passage ou une occlusion des trompes de Fallope. Il est possible de tomber enceinte malgré une occlusion des trompes de Fallope. Cela ne peut toutefois pas se faire par une fécondation naturelle. Il convient en l’occurrence d’appliquer un traitement FIV. OPK « OPK » est l’abréviation d’« ovaires polykystiques ». En réalité, cela signifie que les ovaires présentent de nombreux follicules. Beaucoup de femmes souffrent de cette maladie à un degré plus ou moins élevé. Cette maladie est la cause principale d’une menstruation irrégulière (souvent avec de longs intervalles entre chaque menstruation : cycle de plus de 35 jours) et une anovulation. Les femmes atteintes d’OPK peuvent présenter un taux plus élevé de testostérone (hormone sexuelle masculine). C’est pourquoi l’on note chez ces femmes une croissance plus prononcée du système pileux et une tendance à l’acné. Une tendance au surpoids, la graisse s’accumulant particulièrement autour de l’abdomen, est également constatée chez les femmes atteintes d’OPK. Si vous souffrez d’OPK, nous vous recommandons d’adapter vos habitudes alimentaires et peut-être également votre style de vie. L’objectif d’une adaptation alimentaire est de corriger le déséquilibre hormonal que présentent généralement les femmes atteintes d’OPK. Vous pouvez obtenir davantage d’informations à ce sujet dans notre clinique. Endométriose L’endométriose peut être une maladie douloureuse et chronique. Elle toucherait jusqu’à 10 % des femmes. L’endométriose survient quand la muqueuse utérine se développe également en dehors de la cavité utérine. L’endométriose se situe généralement au niveau des ovaires (et y forme éventuellement des kystes, ce que l’on appelle des « endométriomes » ou encore des « kystes chocolat »), dans les trompes de Fallope, dans la vessie, dans les intestins ou à l’intérieur du mésentère. Les hormones agissent sur le tissu, tout comme elles agissent sur la muqueuse utérine, qui augmente lors de la menstruation. Le tissu endométrial réagira/saignera également pendant la menstruation, induisant éventuellement des douleurs. Toutes les femmes ne présentent pas de symptômes au niveau de l’endométriose. [29] Les symptômes typiques de l’endométriose sont : des douleurs avant et pendant la menstruation ; des douleurs associées à l’ovulation ; des douleurs à l’acte sexuel ; la stérilité En raison des différents degrés d’endométriose et du fait qu’elle peut siéger à des endroits différents d’une femme à l’autre, on détermine individuellement le traitement le plus adéquat. En cas d’endométriose, nous vous recommandons de vous entretenir avec les médecins de notre clinique, votre médecin traitant ou votre gynécologue quant à la suite de la procédure. 5.1.2. Hormones pouvant s’avérer pertinentes pour la fertilité Si votre taux hormonal s’écarte de la normale, il n’est pas impossible que votre cycle menstruel soit irrégulier, court ou long. Il se peut également qu’il soit difficile de déterminer le moment de votre ovulation à l’utilisation d’un test d’ovulation. Votre statut hormonal peut être évalué sur la base de prélèvements sanguins, dont les analyses hormonales les plus basiques portent sur une estimation des principales hormones sexuelles : HFS (hormone folliculo-stimulante), HL (hormone lutéinisante) et œstradiol. Il se peut que vos valeurs HFS et HL nous en disent davantage sur les éventuelles causes de l’échec de grossesse. Les valeurs sont également utiles quand nous devons planifier le type de traitement hormonal que vous devez suivre et la dose de chaque préparation hormonale qui doit vous être administrée. Les analyses sanguines doivent être effectuées au 2e ou 3e jour du cycle. Chez StorkKlinik, nous souhaitons également obtenir les résultats d’analyses sanguines supplémentaires, par ex. prolactine, TSH (hormone de stimulation thyroïdienne), HRM (hormone de régression müllérienne), testostérone (hormone sexuelle masculine) et dans certains cas, nous souhaitons que vos taux d’insuline et de peptide C soient évalués. Les résultats s’écarteront bien souvent des valeurs de références normales, par ex. en cas de menstruations irrégulières et d’anovulation. Les analyses sanguines peuvent être réalisées via votre médecin traitant ou gynécologue, ou encore chez StorkKlinik. Lorsque l’on a recours à un traitement hormonal, le but est d’accroître vos chances de tomber enceinte. Dans les grandes lignes, le traitement hormonal vise à renforcer, réprimer ou substituer les hormones naturelles. La majorité des principales hormones sexuelles sont sécrétées par l’hypophyse. Il s’agit d’une glande du cerveau à partir de laquelle les hormones sont acheminées vers leur destination par le sang. Les hormones sont interdépendantes et pour certaines d’entre elles, une augmentation de l’une induit une réduction de l’autre. Exemples de traitement hormonal En cas d’anovulation et/ou d’OPK, un traitement par comprimés de Clomifen® (qui incite l’hypophyse à produire davantage de HFS naturelles) peut s’avérer suffisant chez certaines femmes pour stimuler un bon développement des ovules. D’autres peuvent avoir besoin d’injections de HFS (Menopur®, Gonal-F®, Puregon®). On les complète toujours par une injection d’ovulation (Ovitrelle®) pour garantir l’ovulation. En cas de qualité de sperme légèrement réduite, d’endométriose modérée ou de stérilité inexpliquée, on applique souvent un traitement par insémination. On utilise également des comprimés de Clomifen® ou des injections de HFS pour stimuler une bonne croissance des ovules. On les complète toujours par une injection d’ovulation (Ovitrelle®) pour garantir l’ovulation, dans le cadre d’une stimulation hormonale. [30] Hormones pouvant s’avérer déterminantes pour la fertilité GnRH, hormone de libération des gonadotrophines, induisant la libération de la HFS et de la HL dans l’hypophyse HFS, hormone folliculo-stimulante, sécrétée par l’hypophyse, qui stimule la croissance des follicules. Stimule également la production de sperme chez l’homme. HL, hormone lutéinisante, sécrétée par l’hypophyse, induisant l’ovulation. La HL est également présente chez l’homme où elle active la production de l’hormone sexuelle masculine, la testostérone, qui doit être présente dans l’organisme pour la production de spermatozoïdes. Prolactine, sécrétée par l’hypophyse, en interaction avec la poitrine et les ovaires. Stimule la croissance de la glande mammaire pendant la grossesse et la production de lait après l’accouchement. Un taux trop élevé de prolactine (hyperprolactinémie) peut entraver l’ovulation. Œstradiol, sécrété par les ovaires. Pendant un cycle menstruel, l’œstradiol stimule la croissance de la muqueuse utérine. Un taux d’œstradiol élevé en plein milieu d’un cycle induit une augmentation de la HL, induisant à son tour l’ovulation. Progestérone. Pendant la menstruation, la progestérone et l’œstradiol s’allient pour permettre à la muqueuse utérine d’accueillir l’ovule fécondé. Pendant la grossesse, la progestérone soutient la muqueuse utérine afin qu’elle ne soit pas rejetée. Androgènes, sécrétés par les ovaires, qui stimulent la croissance du système pileux et la libido. Une hyperproduction d’androgènes entrave l’ovulation. hCG, hormone chorionique gonadotrope, sécrétée par le placenta. C’est cette hormone que l’on évalue quand une grossesse doit être confirmée par un test urinaire ou une analyse sanguine. 5.1.3. Appareil reproducteur féminin En bref, l’appareil reproducteur féminin consiste en : l’interaction hormonale entre l’hypophyse, dans le cerveau, et les ovaires, où les ovules arrivent à maturité et où l’ovulation a lieu ; les trompes de Fallope où les ovules sont fécondés et transportés vers l’utérus ; l’utérus où l’ovule fécondé se fixe dans la muqueuse utérine, pouvant induire une grossesse. 5.1.4. Organes génitaux internes de la femme À l’initiation d’un traitement de fertilité, vous apprendrez inévitablement davantage de choses sur la façon dont nous sommes constituées, tant anatomiquement que physiologiquement. En cours de traitement, vous devrez (peut-être) vous soumettre à une échographie et, le cas échéant, vous entendrez parler d’utérus, de trompes de Fallope, d’ovaires, etc. Ci-dessous, vous en apprendrez davantage sur les organes génitaux internes de la femme qui, chacun à sa façon, influencent la fertilité féminine. [31] Les organes génitaux internes de la femme se composent du vagin, de l’utérus et du col de l’utérus, des trompes de Fallope et des ovaires. Utérus L’utérus est le plus grand des organes génitaux féminins et est chargé de réceptionner l’ovule fécondé, de nourrir le fœtus tout au long de son développement et de contribuer à la naissance de l’enfant. Il est principalement constitué de tissu musculaire et est recouvert à l’intérieur d’une membrane muqueuse et à l’extérieur du mésentère. L’utérus hors grossesse a la forme et la taille d’une petite ampoule d’environ 8 à 10 cm de longueur, d’environ 5 à 10 cm de circonférence et d’un poids de 50 à 100 g. Pendant la grossesse, l’utérus prend du volume et pèse, à terme, environ 1.000 grammes. Après l’accouchement, il retrouvera pratiquement sa taille normale. En général, après la ménopause, l’utérus rétrécit. Chez la plupart des femmes, l’utérus est penché vers l’avant. Toutefois, il n’est pas anormal que chez certaines, il soit recourbé vers l’arrière ou qu’il soit droit de bas en haut. L’apparence de l’utérus n’a pas la moindre incidence sur les chances de grossesse. L’utérus est soutenu par les muscles du plancher pelvien. La partie ronde est appelée « cavité utérine », tandis que la partie étroite de l’«ampoule » est appelée « col de l’utérus ». La cavité utérine est tapissée d’une muqueuse, influencée par les fluctuations d’hormones sexuelles de l’organisme. Pendant le cycle menstruel, la muqueuse utérine passe par différentes phases en fonction des variations d’hormones sexuelles sécrétées par les ovaires. Un cycle menstruel commence le premier jour de saignement chez une femme. Le saignement est dû au rejet de la muqueuse utérine du fait qu’aucun ovule fécondé ne s’y est fixé. Lorsque la muqueuse est rejetée, une nouvelle muqueuse se reforme qui s’épaissira progressivement. À l’ovulation, la muqueuse est prête à accueillir un ovule fécondé qui peut s’y fixer et commencer son développement. Si l’ovule n’est pas fécondé, la muqueuse utérine est alors rejetée, ce qui induira un saignement menstruel. Ce processus se répète tous les mois jusqu’à la ménopause de la femme. Après la ménopause, la muqueuse devient généralement plus fine et n’est plus rejetée. Les menstruations cessent. Col de l’utérus Le col de l’utérus fait environ 2 cm de diamètre et environ 3 cm de longueur. Il forme la transition entre la cavité utérine et le vagin. Le col de l’utérus siège dans le bas de l’utérus et s’étend jusque dans le vagin où sa partie inférieure peut être vue et palpée lors d’un examen gynécologique. Lors d’une insémination ou d’un transfert d’ovule fécondé dans l’utérus, un cathéter est introduit dans le canal cervical. L’insertion du fin cathéter (contenant du sperme pour une insémination ou un ovule fécondé pour un traitement FIV) est facilitée et améliorée quand la vessie de la patiente est pleine. En effet, une vessie pleine compense la courbure du canal cervical. Ovaires Les ovaires produisent les hormones sexuelles et stockent de petits ovules. Dans les ovaires, en principe, un seul ovaire mûrit avant d’être libéré (ovulation) lors de chaque cycle. Ils forment normalement une paire et correspondent aux testicules chez l’homme. Les ovaires d’une femme sont de petites glandes nodulaires ovales d’environ 3 x 1,5 x 1,5 cm. Ils sont situés dans le bassin, près de l’utérus et des trompes de Fallope. Dans le cadre d’un traitement FIV ou d’une insémination par stimulation hormonale, une échographie des ovaires est toujours opérée, notamment pour en vérifier le degré d’activité et pour s’assurer qu’ils sont exempts de kystes. Outre la production, le stockage et la libération d’ovules matures chez la femme nubile, les ovaires font [32] également office de glandes endocrines et produisent des hormones sexuelles, principalement l’œstrogène, la progestérone et les androgènes. Trompes de Fallope Les trompes de Fallope sont deux tubes étroits qui relient les ovaires à l’utérus. Ils mesurent entre 0,5 et 10 mm de diamètre (variant toutefois tout au long du processus) et 10 à 12 cm de longueur. Après l’ovulation, l’ovule mature évolue de l’ovaire à travers les trompes de Fallope, en direction de l’utérus. C’est dans les trompes de Fallope que la fécondation a généralement lieu. En cas d’occlusion des trompes de Fallope, l’ovule et les spermatozoïdes ne peuvent pas se rencontrer et l’ovule n’est pas fécondé. Il peut en être de même si les trompes de Fallope ont un passage réduit. Une occlusion des trompes de Fallope constitue un facteur de risque accru de grossesse extra-utérine. 5.1.5. Cycle menstruel de la femme La fréquence à laquelle les ovules sont produits et libérés, dépendant des hormones en interaction régulière, est mieux connue sous le nom « cycle menstruel de la femme ». Le stock ovarien d’une femme se forme au stade embryonnaire. On estime qu’en début de grossesse, il compte déjà quelque 7 millions d’ovules. Cependant, au stade embryonnaire, on observe également une réduction naturelle des stocks ovariens, et à la naissance, l’ovaire d’une fille compte généralement environ 1 million d’ovules. À l’âge nubile, les ovaires comptent tous deux près de 400.000 ovules, dont seulement 300 à 500 atteindront la pleine maturité et pourront être fécondés. Les ovules résiduels vont progressivement dépérir sans atteindre la maturation ni l’ovulation. Quand les stocks ovariens sont pratiquement épuisés, la ménopause est enclenchée et les menstruations cessent, généralement entre 45 et 50 ans. La première menstruation marque le début de l’âge nubile, qui commence généralement dans le monde occidental à 12-13 ans. Cycle menstruel Un cycle menstruel dure en moyenne 28 jours et commence quand l’hypophyse, une glande située dans le cerveau, sécrète l’hormone HFS (hormone folliculo-stimulante). La HFS incite les ovaires à initier la maturation de 8 à 10 follicules. Un follicule est une vésicule remplie de liquide renfermant un ovule. Vers le 7e jour du cycle, il y a généralement un follicule dominant, à savoir un follicule légèrement plus grand que les autres. Il s’agira probablement du follicule qui se rompra et libèrera un ovule ultérieurement dans le cycle. Ce follicule va inhiber la croissance des autres follicules qui dépériront. Le follicule dominant va poursuivre sa croissance et l’ovule qu’il contient va mûrir pendant que les cellules folliculaires (cellules granulaires)/l’ovaire produisent de l’œstrogène. L’œstrogène empêche l’hypophyse de poursuivre la production de l’hormone folliculo-stimulante, ce qui suspend la maturation des autres ovules pour le cycle en question. Lorsque l’œstrogène atteint un certain niveau, l’hormone d’ovulation, l’hormone lutéinisante (HL), est sécrétée par l’hypophyse. L’œstrogène induit également une modification de la muqueuse utérine qui devient plus épaisse. Elle est ainsi prête à accueillir l’ovule, qui devrait sortir du follicule environ 14 jours avant le premier jour des menstruations. Entre 24 et 36 heures après la sécrétion de HL par l’hypophyse, l’ovule entre dans sa dernière phase de maturation (expulsion du corps polaire), le follicule éclate et l’ovule est libéré et expédié avec le liquide folliculaire. L’ovule est tiré par les cils vibratiles dans le long canal de la trompe de Fallope. Pour qu’il y ait grossesse, l’ovule, à peine visible à l’œil nu, doit rencontrer des spermatozoïdes dans la trompe de Fallope dans les quelques heures suivant l’ovulation. Dans la trompe de Fallope, un spermatozoïde normal doit pénétrer dans l’ovule et l’ovule fécondé doit évoluer tout le long de la trompe de Fallope jusqu’à l’utérus, où il se fixera dans la muqueuse. Le follicule, qui contenait l’ovule, devient ce que l’on appelle le « corps jaune » (corpus luteum). Le corps jaune se met à produire de la progestérone, qui poursuit le développement de la muqueuse utérine afin [33] de la préparer à accueillir l’ovule fécondé qui arrive dans l’utérus pour s’y fixer une semaine après l’ovulation. Si l’ovule n’est pas fécondé, le corps jaune s’assèche et la production de progestérone est interrompue, ce qui induit la dégradation de la muqueuse utérine. Une nouvelle menstruation peut alors commencer. Le processus se répète au fil des mois jusqu’à la ménopause. 5.2. L’homme 5.2.1. Causes de l’infertilité masculine L’infertilité peut être due à une qualité de sperme réduite. Au Danemark, la qualité du sperme des hommes a sensiblement chuté au cours des dernières années. La qualité du sperme des Danois est malheureusement l’une des plus mauvaises en Europe mais nous n’en connaissons pas la raison. 15 % des couples hétérosexuels sont involontairement stériles et dans 50 % des cas, cette stérilité est entièrement ou partiellement imputable à un facteur masculin, la diminution de la qualité du sperme. La diminution de la qualité du sperme peut être due à divers facteurs : Troubles hormonaux Un déséquilibre des principales hormones sexuelles HFS et HL ainsi que de la testostérone peut induire une absence de production de spermatozoïdes ou une mauvaise production. La HFS (et la HL indirecte) commande la formation de spermatozoïdes et en cas de trouble quelconque à ce niveau, on peut tenter un traitement hormonal pour rétablir la fertilité. Cela dépend toutefois de la cause du déséquilibre des hormones sexuelles. Chaleur À l’utilisation de sauna et de spa, la chaleur peut endommager les spermatozoïdes et dès lors en compromettre la qualité. Il en va de même à l’utilisation d’ordinateurs portables que l’on pose sur les genoux. Le port de sous-vêtements et de pantalons serrés peut engendrer une friction et dès lors de la chaleur, pouvant par conséquent également compromettre la qualité du sperme. Stéroïdes anabolisants L’abus de stéroïdes anabolisants peut induire un risque de diminution de la qualité du sperme qui pourra toutefois être retrouvée dans la plupart des cas après plusieurs mois d’interruption. Absence de production de spermatozoïdes dans les testicules L’absence de production de spermatozoïdes ou une forte diminution de la qualité du sperme peut être observée chez les hommes présentant de petits testicules et/ou une cryptorchidie (à savoir un ou deux testicules qui ne sont pas descendus dans le scrotum après la naissance). À cela s’ajoutera un taux accru de la principale hormone sexuelle, la HFS, et un faible taux d’inhibine B. Facteurs génétiques Certaines anomalies chromosomiques et certains dommages causés au chromosome Y peuvent être associés à une diminution de la qualité du sperme ou à une absence totale de production de spermatozoïdes. Dans certains cas, cela peut être héréditaire. Facteurs environnementaux Une série de produits chimiques environnementaux sont suspectés être des facteurs de risque induisant des troubles de la reproduction chez l’homme, notamment les alkylphénols (savons, matière plastique), le bisphénol A (bouteilles de soda en plastique dur), les parabènes (cosmétique, conservation des denrées alimentaires), les filtres UV chimiques (crème solaire, matière plastique extérieure), les œstrogènes naturels et synthétiques. Il se peut également que les expositions professionnelles à des [34] pesticides, des métaux lourds, des solvants organiques et de la soudure aient un impact sur la qualité du sperme. Médicament Certains médicaments sont réputés avoir un impact sur l’érection, une éjaculation antégrade normale et/ou la qualité du sperme. Nous vous recommandons d’en parler avec le médecin qui vous a prescrit le médicament en question. De même, vous pouvez toujours en parler avec l’un de nos médecins à la clinique. Une perturbation de l’appareil reproducteur masculin au stade embryonnaire peut induire une incidence accrue de cancer des testicules, une piètre qualité du sperme, une cryptorchidie et un hypospadias. 5.2.2. Appareil reproducteur masculin Les cellules souches des spermatozoïdes apparaissent très tôt au stade embryonnaire et le nombre de cellules souches reste relativement constant avec l’âge. La production de spermatozoïdes commence vers l’âge de 12 ans et se poursuit tout au long de la vie de l’individu. Elle est régulée par plusieurs hormones sécrétées par l’hypophyse, une glande du cerveau productrice d’hormones. Les hormones qui régulent la production de sperme sont notamment la HFS (hormone folliculo-stimulante) et la HL (hormone lutéinisante). La HFS est l’hormone qui stimule la production de spermatozoïdes alors que la HL active la production de l’hormone sexuelle masculine, la testostérone. Spermatozoïdes D’un point de vue anatomique, les spermatozoïdes sont constitués d’une tête d’environ 6 x 3 micromètres, d’une pièce intermédiaire et d’une queue. Les spermatozoïdes se déplacent à travers le canal utérin et l’utérus, jusqu’aux trompes de Fallope où un seul spermatozoïde atteindra l’ovule pour le féconder. Quelque 1.000 spermatozoïdes sont formés chaque seconde. Un homme adulte produit dès lors des millions de spermatozoïdes par jour. Le spermatozoïde, cellule sexuelle masculine, est produit dans les testicules, dans de fins tubes séminifères menant aux épididymes. Ils y sont stockés et y mûrissent. L’épididyme se prolonge par le cordon spermatique qui, à l’éjaculation, envoie les spermatozoïdes mélangés à la sécrétion de la vésicule séminale et de la prostate vers l’urètre d’où le sperme est émis. La production d’un spermatozoïde prend environ 3 mois, du précurseur à un spermatozoïde mature. À l’éjaculation, 2 à 6 ml de liquide séminal sont généralement évacués, contenant entre 60 et 450 millions de spermatozoïdes. La quantité de liquide séminal ne donne pas nécessairement d’indication sur la qualité des spermatozoïdes. Elle peut varier de 2 à 8 ml et toujours être considérée comme normale. En moyenne, le volume d’un éjaculat est d’environ 3 ml. La qualité du sperme dépend de nombreux facteurs, y compris la durée d’abstinence d’éjaculation. Par ailleurs, l’on note une forte variation d’un échantillon de sperme à l’autre, provenant du même homme. Il est dès lors recommandé, de se soumettre à deux analyses de sperme sur une période de 3 à 4 semaines si le premier échantillon s’avère de qualité réduite, avant de tirer une conclusion définitive quant à la qualité du sperme. Pour évaluer la qualité du sperme, il convient d’évaluer la mobilité et l’apparence des spermatozoïdes. La quantité de sperme n’est pas suffisante pour pouvoir tirer des conclusions. Les valeurs de références du manuel de laboratoire de l’OMS, 5e édition 2010 pour une qualité de sperme normale sont les suivantes : [35] Volume : > 1,5 ml Concentration de spermatozoïdes : > 15 mio./ml Nombre total de spermatozoïdes : > 39 mio./ml Spermatozoïdes viables : > 50 % Pourcentage des spermatozoïdes de forme normale : >4% Spermatozoïdes mobiles : > 40 % Leucocytes (globules blancs) : < 1 mio./ml Si le sperme de l’homme doit être utilisé pour une insémination ou un traitement FIV chez StorkKlinik, il convient de remettre un échantillon de sperme afin que nous puissions vous conseiller sur le meilleur traitement de fertilité. Selon les connaissances actuelles, des spermatozoïdes frais conservent leur capacité de féconder un ovule pendant 72 heures, voire plus. Les spermatozoïdes qui ont subi une purification dans le cadre d’une insémination devraient pouvoir féconder un ovule pendant 24 à 48 heures, voire plus, alors que les spermatozoïdes qui ont été congelés devraient pouvoir féconder un ovule pendant 24 heures au maximum. 5.3. Le plan affectif Soyez ouverte et réaliste, même si ce n’est pas facile Les tentatives de tomber enceinte sont vécues par de nombreuses femmes comme une période particulière, pleine de souhaits, d’espoirs et de rêves pour l’avenir. Que pouvons-nous contrôler ? Même si vous êtes en bonne santé et que toutes les conditions externes et internes sont réunies, il n’est pas certain que vous tomberez enceinte dès la première insémination ou dès le premier traitement FIV. La recherche scientifique a fait d’énormes progrès mais il nous est impossible de tout contrôler. Par exemple, les ovules ne sont pas tous fertiles et certains aspects de la fécondation échappent encore à notre contrôle. Ceci peut être source d’irritation et de frustration. Certaines femmes sont très influencées par le processus de fertilité dans leur vie quotidienne. Souhaiter, espérer et compter les jours peut être ressenti comme pesant. Comment puis-je gérer mes émotions ? Il peut s’avérer salutaire pour certaines personnes de parler à d’autres personnes dans la même situation. Nous organisons régulièrement des réunions de groupes de femmes qui passent ou sont passées par notre établissement. Pour beaucoup de femmes, c’est une véritable joie de faire partie d’un groupe et de discuter de choses et d’autres avec des femmes se trouvant dans la même situation, alors que d’autres préfèrent penser et s’occuper à tout autre chose, étrangère à l’insémination, au traitement de fertilité et à une grossesse. Tentez de trouver votre propre équilibre. Identifiez les sentiments que vous éprouvez mais essayez également d’être ouverte aux autres côtés palpitants de la vie, outre le cycle menstruel, l’ovulation, les hormones et le temps d’attente. 5.4. Style de vie Les facteurs relatifs à notre style de vie tels que le tabagisme, l’alcool et le surpoids réduisent les chances de grossesse. Il est important de vivre sainement. Peut-être convient-il de modifier certaines de vos habitudes. De plus en plus d’études démontrent une corrélation entre style de vie et fertilité. [36] Par conséquent, il convient de manger sainement et de réduire ou d’arrêter complètement la consommation d’excitants (café, cigarettes et alcool). Adaptez votre style de vie Si vous souhaitez modifier vos habitudes concernant l’alimentation, le tabagisme, le café et l’alcool, vous devez le faire par envie et pas parce que cela vous semble approprié. Par ailleurs, il peut arriver que vous fassiez tout ce qu’il faut sans tomber enceinte aux premiers traitements, ce qui peut s’avérer frustrant, surtout si le temps écoulé a été empreint de sérieuses privations. Mangez plus sainement et réduisez votre consommation d’excitants, à votre rythme. Sauf pour le tabac : dans votre propre intérêt et dans l’intérêt de l’enfant, nous vous recommandons d’arrêter sans délai. 5.4.1. Régime alimentaire avant la grossesse Tout comme la direction danoise de la santé publique, nous vous recommandons de manger 600 grammes de légumes par jour. Les pommes de terre ne comptent pas. Sans oublier des fruits tous les jours. Il est important que vous ingériez le moins de « glucides blancs » possible. Préférez dès lors le riz brun, les pâtes complètes, les pommes de terre et le pain complet aux riz, pâtes et pain blancs. Mangez beaucoup de poisson, de protéines végétales comme les haricots, les lentilles, les pois chiches, etc., de la viande de qualité en quantité modérée et beaucoup de légumes crus et des matières grasses saines. Dans une alimentation saine et variée, on retrouve des acides gras importants pour un bon métabolisme de nos cellules. Oméga-3 (n-3) : huile de poisson, huile de colza, huile de graine de lin, huile de courge et huile de noix. Oméga-6 (n-6) : huile de chardon, huile de tournesol, huile d’amande, huile de maïs et huile de pépin de raisin Remarques : quand elles sont chauffées, ces huiles perdent de leurs propriétés bénéfiques pour la santé. Vitamines et acide folique Afin de prévenir certains types rares de malformations du cerveau et de la moelle épinière chez le fœtus, la direction danoise de la santé publique recommande que toutes les femmes planifiant une grossesse prennent chaque jour 400 microgrammes de vitamine B et d’acide folique, dès la planification de la grossesse jusqu’au 3e mois de grossesse. Il est en effet difficile de trouver suffisamment d’acide folique dans notre alimentation. Si l’on soupçonne une carence en vitamine D dans le sang, il est recommandé d’y remédier par un complément. Le taux de vitamine D peut être évalué chez le médecin traitant et les résultats peuvent en indiquer la dose recommandée. Cette dose vaut tant pour la femme que pour l’homme. Un complément est recommandé chez l’homme, en particulier s’il présente une qualité de sperme réduite. 5.4.2. Médicaments et compléments alimentaires Si vous prenez un médicament quelconque, sachez qu’il peut affecter vos chances de tomber enceinte et qu’il peut s’avérer nocif. Parlez-en avec votre médecin traitant ou consultez-nous à ce sujet. Médicaments naturels Chez StorkKlinik, nous pensons qu’il est bénéfique de fortifier votre organisme de façon optimale avant la grossesse. Toutefois, nous ne connaissons pas la composition ni les effets de toutes les formes de médicaments naturels, de compléments alimentaires, etc. Vous devez savoir si les préparations naturelles que vous devez éventuellement prendre pendant le traitement soutiennent ou perturbent le traitement hormonal. C’est la raison pour laquelle il est important [37] que vous vous informiez auprès de la personne qui vous traite naturellement, si vous prenez des préparations naturelles ou toute autre forme de complément pendant votre traitement hormonal. Si cette personne a un doute quant à l’interaction de la préparation naturelle avec votre traitement, il convient d’éviter de la prendre. 5.4.3. Poids Il est capital d’avoir un poids relativement normal. Un poids excessif et un poids insuffisant peuvent avoir des conséquences. Cela peut réduire les chances de grossesse et augmenter le risque de fausse couche ou de complications durant la grossesse ou à l’accouchement. Si votre IMC est supérieur à 29, il peut s’avérer nécessaire de perdre du poids avant d’initier un traitement de fertilité. Si votre IMC est supérieur à 35, nous discuterons avec vous de mesures concrètes pour perdre du poids afin d’atteindre un IMC inférieur à 35 avant d’initier le traitement de fertilité. L’IMC (indice de masse corporelle) se calcule comme suit : Poids en kilos : (taille en mètre) x (taille en mètre) Par ex. 59 kg : 1,68 x 1,68 = 20,9 5.4.4. Activité physique L’activité physique est bénéfique pour plein de nombreuses choses. Elle augmente la sensation de bien-être tant physique que psychique, immédiatement et au cours de votre grossesse. Vous aurez davantage d’énergie et une masse musculaire plus volumineuse. Vous ressentirez donc moins la charge de votre grossesse. Si vous souhaitez continuer à faire du sport et entretenir votre musculation, il convient de le faire à un niveau de difficulté et d’intensité moindre. Vous devez éviter absolument les sports induisant un risque de chute, de trébuchement ou de coup dans l’abdomen. Des études indiquent que le risque de fausse couche augmente légèrement si l’on pratique certains types d’activités physiques, comme le jogging, les jeux de balle, la musculation, le fitness et les sports de raquette. Des sports comme la natation, le cyclisme, la marche/randonnée et l’équitation ne semblent pas présenter le même risque de fausse couche. Nous vous recommandons d’y penser quand vous pratiquerez de l’exercice, dès que vous êtes traitée jusqu’à ce que vous tombiez enceinte puis jusqu’à l’accouchement. 5.4.5. Tabac Nous vous recommandons très fortement d’arrêter de fumer avant de commencer un traitement de fertilité. La nicotine a de nombreux effets néfastes pour l’enfant. Certaines femmes souhaitent arrêter de fumer seulement en début de grossesse. Il est toutefois bien plus recommandé d’arrêter avant même de tenter de tomber enceinte afin que l’organisme ait le temps de se désintoxiquer avant la grossesse. Il est important que votre organisme soit le plus possible débarrassé des toxines avant la phase de formation du cerveau, du système nerveux central et des autres organes vitaux de l’enfant au cours des toutes premières semaines de la grossesse. Comment arrêter ? Le tabagisme est le plus gros facteur de risque pour la grossesse. Il génère un poids à la naissance bien moindre, augmente les risques de fausses couches, des naissances prématurées, augmente les morts fœtales tardives, c’est-à-dire une mort de l’enfant après la 28e semaine de grossesse. Le tabagisme [38] accroît également l’incidence de placenta antérieur et de décollement du placenta, ce qui a pour effet de réduire ou de couper l’approvisionnement du fœtus en oxygène. Par ailleurs, le tabac accélère le vieillissement des ovaires. Qu’en est-il de l’enfant ? Si une femme fume pendant sa grossesse, elle augmente le risque que l’enfant soit atteint de diabète de type 2 à un stade précoce de sa vie. Le surpoids est également plus fréquent chez les enfants de fumeuses. Plus vous fumez de cigarettes par jour, plus vous augmentez le risque d’obésité chez votre enfant, probablement à cause d’une dérégulation permanente du métabolisme. Patchs nicotiniques et autres aides Les patchs nicotiniques peuvent présenter un effet fœtotoxique. Il est dès lors recommandé d’éviter l’utilisation de toute préparation à base de nicotine pendant la grossesse. Toutefois, s’il vous est impossible d’arrêter de fumer sans aide nicotinique, la direction danoise de la santé publique estime qu’elles s’avèrent moins nocives que les cigarettes. Que dois-je faire avant l’insémination ? Afin de réduire le risque de l’éventuel effet fœtotoxique des aides nicotiniques, nous recommandons d’en réduire progressivement l’utilisation, jusqu’à l’arrêt complet, quelques semaines avant d’entamer de la procédure d’insémination. N’oubliez pas qu’un(e) partenaire éventuel(le) peut vous soutenir dans ce projet en arrêtant lui/elle aussi le tabac. Vous devez impérativement arrêter le tabac 1 à 2 mois avant l’insémination. Le tabagisme réduit la fertilité jusqu’à 50 % ! Pour les hommes Si l’homme présente une qualité de sperme réduite, il est vivement recommandé d’arrêter de fumer car le tabac peut agir sur l’ADN des spermatozoïdes. 5.4.6. Alcool L’alcool affecte votre capacité à tomber enceinte. Même une consommation modérée peut avoir de l’importance. Pendant la grossesse, il est déconseillé de boire de l’alcool car même en petites quantités, il peut nuire au développement du fœtus. Chez l’homme, l’ingestion d’alcool est de moindre importance. Une consommation en grandes quantités peut toutefois réduire la qualité du sperme. Recommandation renforcée À la suite d’une évaluation globale, la direction danoise de la santé publique a par conséquent choisi de renforcer la recommandation relative à l’alcool et à la grossesse, tant pour les femmes enceintes que pour les femmes désirant l’être. 5.4.7. Caféine Si vous buvez plus de 3 tasses de café par jour, cela peut avoir une influence négative sur votre capacité à tomber en enceinte. Il se peut qu’une forte consommation ait éventuellement un effet négatif sur la grossesse. Remarquez que le cola, le thé noir et le chocolat, notamment, contiennent également de la caféine. 5.5. OPK « OPK » est l’abréviation d’« ovaires polykystiques » et signifie qu’un nombre anormalement élevé de follicules se sont formés dans les ovaires et que ces follicules, au lieu d’être uniformément répartis dans [39] l’ovaire, se présentent généralement comme une rangée de perles à la périphérie alors que le centre est rempli d’un tissu épais. L’ovaire est également plus grand que la normale. La présence de tels ovaires peut ne pas s’accompagner de symptômes notables et bien des femmes n’en sauront jamais rien. Généralement, avec des OPK, les follicules présentent un bon début de croissance mais à un stade précoce, ils s’arrêtent, perturbant ainsi l’ovulation. Toutefois, certaines femmes atteintes d’OPK ont de temps en temps une ovulation tout à fait normale. Il est donc possible qu’elles tombent enceintes de façon tout à fait normale. En fait, certaines n’ont jamais découvert leur SOPK et donnent naissance à leurs enfants de façon tout à fait naturelle. Les OPK peuvent évoluer en un SOPK Une femme nubile sur sept est atteinte de SOPK. « SOPK » est l’abréviation de « syndrome ovarien polykystique ». Cela signifie qu’en plus de présenter les ovaires polykystiques caractéristiques, la femme présente également les signes suivants : Une augmentation de la quantité d’hormones sexuelles masculines ; et/ou Des ovulations rares ou une anovulation. Une augmentation de la quantité d’hormones sexuelles masculines se manifeste par : Une tendance à un développement excessif du système pileux (hirsutisme), c’est-à-dire l’apparition d’une barbe duveteuse sur le visage et l’augmentation de la pilosité sur le corps, alors que les cheveux peuvent s’affiner. Une augmentation de la tendance à l’acné. Le degré de sévérité des problèmes de peau et de pilosité dépendra de la sensibilité de chaque femme aux hormones sexuelles masculines. Peut-être ces problèmes inciteront-ils la femme à consulter un médecin. Une ovulation rare ou une anovulation ne se remarque pas directement. Toutefois, les symptômes suivants peuvent se manifester : Perturbation du cycle menstruel : les intervalles entre les saignements peuvent souvent être très longs, plus de 35 jours, ou il se peut que la menstruation ne se déclenche pas. L’anovulation induit des difficultés à tomber enceinte. Quelle est la cause des OPK ? Pourquoi évoluent-ils en SOPK ? On pense que les OPK sont héréditaires et il se peut que certaines femmes soient génétiquement plus prédisposées à développer un SOPK que d’autres. Cependant, une surcharge pondérale et un manque d’activité physique sont des facteurs clairement prédisposants. Surpoids Malheureusement, il est indéniable qu’une femme souffrant de SOPK est fortement encline à prendre du poids. Toutes les graisses excédentaires s’accumulent principalement autour de l’abdomen. C’est ce que l’on appelle une « obésité en forme de pomme ». La caractéristique de l’obésité en forme de pomme vaut également si votre poids est normal ! La moitié des femmes atteintes de SOPK présentent une surcharge pondérale pouvant aggraver tous les facteurs dans le cadre d’un SOPK. Conséquence du surpoids chez la femme souffrant de SOPK Le tissu adipeux émet des substances qui réduisent la sensibilité à l’insuline (résistance à l’insuline). L’insuline est sécrétée par le pancréas et si la sensibilité est réduite, le pancréas produit une plus grande quantité d’insuline en guise de compensation, ce qui augmente également le risque de diabète ultérieurement. L’on note également : Une augmentation des hormones sexuelles masculines dans le sang ; Des problèmes de peau et de pilosité plus aigus ; Une anovulation ou une diminution de la qualité des ovules ; Des menstruations irrégulières ; [40] Des problèmes de stérilité. Conséquence d’un manque d’activité physique chez la femme souffrant de SOPK Le manque d’activité physique peut entraîner une résistance à l’insuline, même en l’absence de surcharge pondérale. Nous avons en effet besoin de certaines substances importantes libérées par les muscles en activité. Ces substances assurent, maintiennent ou augmentent la sensibilité à l’insuline. Plus vous faites de l’exercice, plus la quantité de substances importantes libérées est grande et plus la sensibilité à l’insuline augmente. Mais si vos muscles ne travaillent pas assez, la sensibilité à l’insuline est affaiblie. Conséquences éventuelles d’une surcharge pondérale à long terme Diabète de type 2, même avec un poids normal. Maladies cardiovasculaires, hypertension artérielle, taux de cholestérol élevé Par conséquent, il est important de veiller à renforcer sa sensibilité à l’insuline par le maintien d’un poids normal et des activités physiques. Telle est la meilleure prévention. Prévention Si vous avez un poids normal (IMC de max. 25), il convient de veiller à le maintenir et à éviter l’obésité. En cas de surcharge pondérale, la perte de poids est le traitement le plus efficace. Indépendamment du poids, l’activité physique profite à tout le monde, de préférence une demi-heure par jour. Traitement de la sensibilité à l’insuline réduite Si, à la suite d’un SOPK, vous avez développé une résistance à l’insuline (que vous soyez mince, de poids normal ou en surpoids), il est possible de recourir à un traitement contre le diabète de type 2 (metformine). Ce médicament augmente la sensibilité à l’insuline. Toutefois, la metformine ne profite pas à tout le monde. La pilule peut être utilisée afin de réguler le cycle menstruel. Parlez-en à votre médecin afin d’en savoir plus sur ces possibilités de traitement. 5.6. Consultation sur la fertilité Chez StorkKlinik, vous pouvez également obtenir un rapport et une consultation relatifs à votre fertilité. Vous ne devez pas commencer le traitement immédiatement. Lors d’une consultation sur la fertilité, vous et votre partenaire éventuel(le) obtenez un bilan sur votre fertilité, à savoir une indication de vos chances d’avoir un enfant. Les examens consistent en des analyses sanguines, une échographie de la femme et éventuellement, une analyse de sperme. Par ailleurs, nous vous recommandons de vous soumettre à une HSU (examen du passage des trompes de Fallope). La consultation comprend également un entretien avec l’un de nos spécialistes en fertilité. [41] 6. Contact StorkKlinik Store Kongensgade 36-38, 1er étage 1264 Copenhague K DANEMARK [email protected] Téléphone : +45 3257 3316 Fax : +45 3257 3346 La clinique d’insémination est ouverte tous les jours, toute l’année : En semaine : de 8 à 17 heures Week-end et jours fériés : de 8h30 à 15h00 La clinique FIV est ouverte toute l’année en semaine et le samedi : En semaine : de 8h30 à 15h30 Samedi : de 8h30 à 15h00 Dimanche : fermé - pour les appels en lien avec une FIV, notre ligne téléphonique est ouverte le dimanche : +45 3257 3316. Horaire téléphonique Lundi - vendredi : de 10 à 16 heures Week-end et jours fériés : de 10 à 15 heures Horaire téléphonique pour insémination Cet horaire ne vous concerne que si vous devez être inséminée le jour même ou le lendemain : En semaine : de 8 à 10 heures Week-end et jours fériés : de 8h30 à 9h30 Veuillez síl vous plait, lors de tout contact, nous fournir votre date de naissane - cela nout permet de vous identifier et de vous aider de facon plus rapide. Si une procédure d’insémination est en cours : Vous avez TOUJOURS la possibilité de laisser un message sur le répondeur en soirée. Mentionnez votre nom et votre date de naissance ainsi que l’heure à laquelle vous pourrez être chez StorkKlinik pour l’insémination. Nous pourrons ainsi vous fixer un rendez-vous. Vous pourrez retourner chez vous le matin même, en sachant que nous vous inséminerons si vous arrivez pendant nos heures d’ouverture. Ultrasound results for IVF When you are going through an IVF treatment, it is important that we have the result of your ultrasound no later than 15.30 on the day the ultrasound is done. If you appointment for ultrasound is scheduled later than 15.30, you can email us the result, and we will get back to you the following day. Informations bancaires : Compte bancaire : 5472 – 0944572 IBAN : DK5054720000944572 SWIFT : NYKBDKKK [42]