La Procréation Médicalement Assistée (PMA) 1. l`insémination

Tale S, SVT, 2007-2008 1/2
P611
L
La
a
P
Pr
ro
oc
cr
ré
éa
at
ti
io
on
n
M
Mé
éd
di
ic
ca
al
le
em
me
en
nt
t
A
As
ss
si
is
st
té
ée
e
(
(P
PM
MA
A)
)
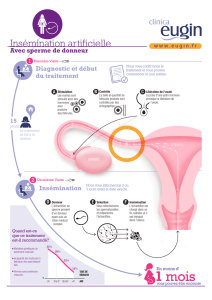
1. l’insémination artificielle
Il s’agit d’un dépôt de sperme dans le vagin d’une femme, ou directement dans l’utérus. La première insémination
artificielle aurait été pratiquée en 1884.
Le donneur de sperme peut être : le conjoint ou un donneur (anonyme). On remédie ainsi à une stérilité du conjoint, ou
à un risque génétique grave.
L’utilisation de sperme issu de donneurs anonymes est possible de par la possibilité de conserver le sperme sous forme
de paillettes (congelées à –196°C dans l’azote liquide) ; des banques du sperme centralisent les dons gratuits.
Le choix du donneur est fait en fonction de la couleur de la peau, du groupe sanguin, de la couleur des cheveux et des
yeux, et de la taille.
La congélation du sperme permet donc :
- de dissocier dans le temps le don du sperme de son utilisation ;
- de contrôler la qualité biologique du sperme.
2. la Fécondation In Vitro Et Transfert d’Embryon (FIVETE)
Un grand nombre d’ovocytes est indispensable lors de cette technique. Pour les obtenir, on induit une poly-ovulation
chez la femme :
- Les sécrétions hormonales de la femme sont bloquées par utilisation d’un analogue structural de la GnRH,
qui empêche l’action de cette hormone.
- 14 jours après le début du blocage hormonal, on stimule la folliculogenèse par des injections de FSH.
Après 8 à 10 jours, on vérifie par échographie que plusieurs follicules se développent.
- Quand les follicules sont mures, on procède à une injection d’HCG, qui mime le pic de LH. Les ovocytes
sont ponctionnés 36 après cette injection (juste avant l’ovulation, qui se produirait 37 à 40 heures après
l’injection).
- Un progestatif administré ensuite pendant 8 jours permet de préparer l’endomètre à l’implantation d’un
embryon.
Les spermatozoïdes doivent subir une capacitation dans des milieux artificiels, c’est à dire qu’ils doivent recevoir des
messages chimiques leur permettant de féconder l’ovule.

Tale S, SVT, 2007-2008 2/2
P611
Ovaire non stimulé (en haut) et stimulé (à droite) pour
induire une poly-ovulation
3. l’ICSI
I.C.S.I. = Intra-Cytoplamsic Sperm Injection = micro-injection
intra-ovocytaire de spermatozoïdes.
Un ovule est prélevé chez la femme, puis on injecte, grâce à une
micro-pipette un unique spermatozoïde dans le cytoplasme de
cet ovule. Le succès est de l’ordre de 30 %. Cette technique est
réservée aux couples pour qui la FIVETE ne peut s’appliquer :
- sperme dépourvu de spermatozoïdes : on peut
parfois en prélever directement dans les testicules.
Cette technique s’applique aussi en cas de troubles
de l’éjaculation ;
- trop peu de spermatozoïdes dans le sperme, ou
trop de spermatozoïdes anormaux : on peut
sélectionner (morphologiquement) par cette
technique le spermatozoïde utilisé ;
- spermatozoïdes de parvenant pas à féconder
l’ovule, pour diverses raisons.
4. Le diagnostic pré-implantatoire (DPI)
Avec le développement des techniques de
fécondation in vitro (FIVETE), de nouvelles
méthodes de diagnostics sont possibles.
Dans le cas d’une famille à risque, il est possible
de réaliser un DPI :
1- on prélève des ovules chez la femme, et
du sperme chez l’homme ;
2- on procède à une fécondation in vitro ;
3- Après un début de développement, on
prélève une ou quelques cellules sur ces
embryons ;
4- on réalise un test génétique sur ces
cellules pour vérifier la présence ou
l’absence de l’anomalie présente dans la
famille ;
5- finalement, on n’implante dans l’utérus
de la mère que des embryons chez qui
on n’a pas détecté l’anomalie
recherchée.
Sur le papier, cette technique semble parfaite, car
permettant de ne pas entamer de grossesse avec un
embryon « défectueux ». Mais elle pose de nombreux
problèmes :
- techniques : c’est une technique lourde
et coûteuse ;
- de fiabilité : on ne recherche qu’une anomalie ; elle ne garantie donc pas qu’une autre anomalie soit en fait présente ;
- d’éthique : cette technique suppose la création de nombreux embryons inutiles, dont il faudra un jour faire quelque
chose…
1
/
2
100%