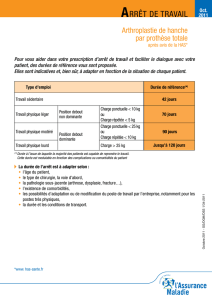
Télédécharger en format PDF

Fiche d’information sur l’arthroplastie totale de hanche
Docteur Luc Kerboull
L’arthroplastie totale de hanche est le nom donné à l’intervention qui consiste à remplacer
l’articulation de la hanche par une prothèse totale.
Nous aborderons ici les notions indispensables pour vous aider à mieux comprendre les
pathologies de la hanche, les étapes de l’intervention et enfin la gestion des suites
opératoires.
Comprendre
L’anatomie
L’articulation de la hanche se trouve entre le bassin et la jambe et supporte le poids de notre
corps. Elle supporte des forces importantes pouvant aller jusqu’à 4 fois le poids corporel
quand nous sommes en appui sur un seul membre.
La hanche est une articulation portante
formée par deux surfaces articulaires :
l’une sphérique, la tête fémorale est
l’extrémité supérieure du fémur, l’autre
en forme de cavité se nomme le cotyle
et est située au niveau de l’os iliaque
qui forme le bassin. Ces deux surfaces
articulaires sont recouvertes de
cartilage, tissu particulier, lisse, lubrifié
et non renouvelé qui permet le
glissement des deux surfaces l’une sur
l’autre dans de bonnes conditions.
L’articulation est entourée par une
enveloppe, la capsule, elle-même
doublée par une membrane, la
synoviale qui assure la production d’un
liquide de lubrification.
La hanche est stabilisée par des ligaments et
par les muscles puissants qui l’entourent : les
muscles fessiers à l’arrière et sur le coté qui
stabilisent la hanche lorsque le membre est
en appui. Ces muscles fondamentaux pour la
marche s’insèrent sur le relief le plus externe
du fémur appelé grand trochanter.
Les muscles antérieurs qui permettent de
fléchir la cuisse sur le tronc, s’attachent sur le
petit trochanter.
Le respect de ces muscles est indispensable
1

2
pour assurer à la future hanche prothétique une bonne fonction.
Les pathologies de la hanche
L’atteinte de la hanche se traduit initialement par des douleurs. Celles-ci surviennent
principalement à la marche et lors des mouvements de l’articulation, en particulier quand on
écarte la jambe de l’axe du corps.
Les douleurs sont ressenties au niveau de l’aine parfois sur le coté et dans la fesse. Elles
irradient souvent vers le genou et parfois même peuvent être uniquement localisées à cet
endroit. Au fur et à mesure que l’atteinte progresse les douleurs s’accompagnent d’une
boiterie et d’une diminution de la mobilité de l’articulation.
Toutes les maladies de la hanche ont en commun la dégradation du cartilage qui une fois
évoluée est responsable d’une gêne importante.
La dégradation du cartilage peut être primitive et est alors appelée arthrose. Elle correspond
au vieillissement du cartilage, normal par l’âge, ou anormal et prématuré le plus souvent
consécutif à une surcharge due à un excès de poids ou à une importante activité physique.
Une malformation congénitale de l’articulation ou les séquelles d’un traumatisme grave
peuvent également favoriser une usure accélérée du cartilage.
A coté de ces causes mécaniques, il existe d’autres atteintes dites inflammatoires où la
dégradation du cartilage est secondaire à une maladie de l’enveloppe articulaire. Enfin, la
privation traumatique ou métabolique de la vascularisation de la tête fémorale, appelée
ostéonécrose, peut conduire à l’effondrement de l’os qui soutient le cartilage et à terme à
une arthrose.
Dans quelles circonstances est proposé le remplacement de la
hanche par une prothèse totale ?
Cette intervention est l’étape ultime du traitement de l’affection de la hanche. Deux
paramètres principaux sont pris en compte dans la décision opératoire : l’importance de la
dégradation de l’articulation et la gêne ressentie par le patient.
L’importance de la dégradation de l’articulation
Celle-ci est évaluée sur la hauteur de cartilage (appelée interligne articulaire) mesurée sur
la radiographie du bassin de face. S’il est vrai que la gêne n’est pas toujours corrélée à
l’importance des lésions radiographiques, l’intervention n’est proposée que lorsque
l’interligne articulaire a presque disparu.

3
Adroite,hanchearthrosique
danslaquellecetespacea
presquedisparutémoignantde
l’usureducartilage.
Agauche,unehanchenormale
avecuninterlignearticulairede6
à7mmséparantlatêtefémorale
delacavitécotyloidienne.
La gêne ressentie par le patient
Son évaluation est parfois difficile car son appréciation reste subjective et donc variable d’un
patient à l’autre. C’est l’interrogatoire guidé par le praticien qui permettra au patient, bien
informé, de prendre la décision de l’intervention quand il estimera que l’atteinte de sa hanche
retentit suffisamment sur son confort de vie pour justifier le recours à la chirurgie.
L’âge est-il un facteur limitant ?
La moyenne d’âge habituelle des candidats à cette intervention est de 65 ans et n’influe pas
sur la décision opératoire. En fait, seuls les âges extrêmes imposent une discussion : d’un
coté, les sujets jeunes et actifs de moins de 50 ans et de l’autre les sujets de plus de 80 ans.
Les premiers, de part leur espérance de vie et leur activité physique sont exposés au risque
de voir leur prothèse s’user et donc être changée. Les seconds, souvent atteints de
pathologies cardiovasculaires, sont exposés à un risque plus important de complications
péri-opératoires. Dans les deux situations, l’information est fondamentale pour que le patient
puisse faire un choix éclairé. D’une manière générale, c’est toujours l’importance de la
douleur et le retentissement sur le confort de vie et l’autonomie qui conduisent à
l’intervention et ce quel que soit l’âge du patient, pourvu qu’il soit apte à la supporter et que
l’atteinte articulaire soit réelle et évoluée.
Comment préparer l’intervention ?
La préparation de l’intervention a comme but principal de prévenir la survenue de
complications. Dans son ensemble, cette préparation à l’intervention est faite dans le mois
précédent l’intervention.
Coordonnée par le médecin anesthésiste et le chirurgien, elle commence par un bilan de
santé approfondi qui permettra d’évaluer et traiter les pathologies, connues ou inconnues,
susceptibles de se décompenser au cours ou au décours de l’intervention.
Outre le bilan biologique et la consultation d’anesthésie, le patient sera examiné par un
cardiologue qui demandera les explorations nécessaires pour compléter son examen
clinique.
En fonction des pathologies le patient pourra être amené à consulter d’autres spécialistes.
Certains états pathologiques pourront même justifier leur traitement médical ou chirurgical

4
préalable pour éviter qu’ils ne viennent compliquer les suites de l’arthroplastie totale de
hanche.
Au cours de ce bilan, la recherche de foyers infectieux est une étape fondamentale car les
bactéries sont susceptibles par le biais du vecteur de la circulation sanguine de venir
contaminer la hanche prothétique. Les foyers dentaires et urinaires sont les plus fréquents et
de plus parfois méconnus ; ils sont donc systématiquement recherchés et traités avant
l’intervention.
La chirurgie osseuse étant hémorragique, il est le plus souvent nécessaire de compenser les
pertes sanguines. Quand cela est possible, ces pertes sont compensées par le propre sang
du patient récupéré et traité au cours de l’intervention. Quand les pertes sont importantes ou
l’état général précaire il est alors nécessaire de réaliser une transfusion pour protéger le
cœur et éviter une fatigue importante.
Il faut également parler des importantes surcharges pondérales qui doivent être corrigées
avant l’intervention. En effet, si l’obésité est un facteur responsable de la dégradation
articulaire, c’est également un important facteur de risque à court et à moyen terme. A court
terme, l’obésité augmente le risque de complications vasculaires et infectieuses et à moyen
terme, elle augmente le risque d’usure prématurée de la prothèse. De plus, les masses
graisseuses, en gênant l’accès et l’exposition de l’articulation, diminuent la précision du
chirurgien et de fait risquent de nuire à la qualité de l’implantation de la prothèse.
Comment se déroule l’hospitalisation ?
Le patient est hospitalisé la veille de l’opération.
Il est nécessaire d’apporter l’ensemble des documents relatifs à l’intervention (examens,
compte rendus de visite et radiographies).
Il faut se munir de vêtements confortables et faciles à mettre, de chaussures aisées à enfiler
et fermées par des velcros. Si un transfert direct en maison de repos est prévu il faut penser
à préparer les effets nécessaires à ce séjour qui peut durer un mois.
Un dernier bilan biologique de contrôle et de référence est fait à l’entrée ainsi que des
radiographies réalisées pour planifier l’intervention (choix de la taille de la prothèse et
ajustement de la longueur du membre).
Pour diminuer les risques de complications infectieuses, la peau du patient est préparée par
une épilation et une détersion. Avant l’intervention (la veille et le matin), deux douches sont
prises avec un antiseptique et en salle d’opération deux autres détersions du site opératoire
sont faites sur la table d’opération.
Après son accueil au bloc opératoire et la réalisation des dernières vérifications (identité,
côté à opérer, allergies), le patient est anesthésié (modalités choisies avec le médecin
anesthésiste) puis installé sur la table d’opération.
La durée de l’intervention est fonction de sa complexité. Une arthroplastie simple nécessite
environ 1 heure 30. La technique est détaillée dans le chapitre suivant.
Après l’intervention le patient est conduit en salle de réveil pour un séjour de 2 à 3 heures
durant lequel il sera réchauffé, réveillé, calmé de ses douleurs et transfusé. Une fois l’état du

5
patient stabilisé et jugé normal par le médecin anesthésiste, le malade est reconduit à sa
chambre et installé dans son lit.
La première nuit est généralement inconfortable en raison des multiples visites de
surveillance qui rendent difficile l’endormissement. Les douleurs sont efficacement traitées
par des dérivés morphiniques puis par des antalgiques conventionnels dès que l’intensité
douloureuse diminue. Des antibiotiques sont maintenus pendant 48 heures. Le traitement
anticoagulant, destiné à prévenir la survenue de thrombose veineuse, est débuté le soir de
l’intervention et poursuivi 4 semaines. Des anti-inflammatoires sont administrés pendant la
durée de l’hospitalisation.
Le lendemain de l’intervention est consacré au repos et à la surveillance des constantes
cliniques et biologiques (douleur, tension artérielle, recherche d’une anémie). Le patient
reçoit la visite du kinésithérapeute qui lui enseigne quelques mouvements de base et lui
explique les principes de la rééducation qui se déroulera au cours de son séjour. Si le patient
se sent bien, il est levé au bord de son lit et souvent fait ses premiers pas aidé par un
déambulateur ou deux cannes anglaises.
L’autonomie est le plus souvent rapidement acquise entre 3 et 5 jours après l’intervention. Le
patient est autonome pour se lever, se déplacer et réaliser les gestes de la vie quotidienne.
En général, il est possible de commencer à marcher sans canne sur de petites distances à
partir du 5ème jour, il est en revanche prudent de conserver une canne à l’extérieur et dans
les escaliers pendant 3 semaines.
La sortie est possible dès l’autonomie acquise. En fonction des cas (type d’atteinte de la
hanche, conditions de vie du patient), la convalescence se déroule au domicile ou dans un
centre de rééducation spécialisé.
L’Arthroplastie totale de hanche
Qu’est ce qu’une prothèse totale de hanche?
La prothèse totale de la hanche a pour but de remplacer les parties osseuses et le cartilage
endommagés de l’articulation.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
1
/
14
100%