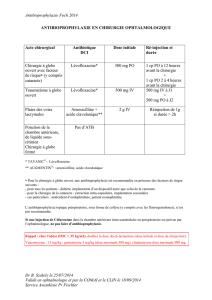
Télécharger le PDF

Cas cliniques commentés
Une pneumonie récidivante : cas clinique
Case report: a recurrent pneumonia
M.-L. Joly-Guillou
Laboratoire de bactériologie, CHU d’Angers, 4, rue Larrey, 49033 Angers cedex 09, France
1. Histoire de la maladie : premier épisode
Un patient de 62 ans présentant des troubles neurologiques
est hospitalisé pour un syndrome infectieux et détresse respira-
toire, avec à la radiographie pulmonaire des opacités basales
droites. Il est intubé–ventilé. Les prélèvements de bactériologie
(aspiration bronchique post-intubation immédiate) confirment
le diagnostic de pneumonie de déglutition avec présence d’une
flore polymorphe y compris anaérobie. Il est également noté la
présence d’Enterobacter cloacae de phénotype sauvage, pro-
ducteur d’une céphalosporinase chromosomique inductible à
bas niveau (Fig. 1).
Le malade est mis dès le prélèvement effectué sous amoxi-
cilline–acide clavulanique. Ce traitement est maintenu cinq
jours. Après une amélioration initiale, le patient se dégrade au
septième jour avec des sécrétions purulentes, de la fièvre, l’ap-
parition de nouvelles images radiologiques et la nécessité de
maintenir une ventilation mécanique. Un lavage bronchioloal-
véolaire (LBA) sous fibroscopie est alors réalisé et montre la
présence de 10
6
CFU/ml d’E. cloacae. L’antibiogramme mon-
tre qu’il s’agit toujours d’un E. cloacae producteur de cépha-
losporinases inductibles et sensible aux céphalosporines de
troisième génération (Fig. 1) et antibiogramme n
o
1(Tableau 1).
Le patient est mis sous céfotaxime en monothérapie à partir
des résultats de l’antibiogramme.
2. Commentaires et critiques des choix d’antibiothérapies
2.1. L’antibiothérapie empirique initiale, amoxicilline–acide
clavulanique
Cette antibiothérapie est le traitement de choix des pneumo-
nies de déglutition et suit les recommandations publiées par les
sociétés savantes (Lille, 1991). Les pneumonies d’inhalation
impliquent habituellement la flore ORL constituée de strepto-
coques et d’anaérobies. L’E. cloacae retrouvé dans l’aspiration
trachéale est une entérobactérie du groupe III résistante à l’an-
tibiothérapie instituée.
2.2. Fallait-il tenir compte de cet enterobacter dans le choix
initial ?
La réponse n’est pas univoque. En premier lieu, le prélève-
ment est une simple aspiration trachéale, et l’enterobacter n’est
peut-être pas impliqué dans l’atteinte initiale du poumon pro-
fond. L’enterobacter a été considéré ici comme une colonisa-
tion. De plus, il n’y a pas eu de culture quantitative. Enfin,
l’identification avec antibiogramme n’est connue, au mieux,
qu’après la quarante-huitième heure d’évolution. Le patient au-
rait pu s’améliorer rapidement et être extubé. L’utilisation
d’emblée d’une antibiothérapie à plus large spectre aurait fait
courir le risque d’une augmentation des flores dites « résistan-
tes » et aurait créé un déséquilibre de l’écologie microbienne
du patient.
2.3. Que s’est-il passé ?
E. cloacae produit une céphalosporinase chromosomique in-
ductible à bas niveau caractérisée par les images d’antagonisme
entre céfotaxime et imipénème comme le montre la Fig. 1 avec
un écrasement du diamètre d’inhibition du céfotaxime. Le cé-
fotaxime est instable à l’effet des céphalosporinases induites
par l’imipénème qui lui, est un excellent inducteur de cépha-
losporinases. L’acide clavulanique, inhibiteur de pénicillinase,
est également un inducteur de céphalosporinases. Enterobacter
va donc produire en présence d’acide clavulanique, une quan-
tité importante de céphalosporinases. Cette production revien-
dra à son niveau de base au retrait de l’amoxicilline–acide cla-
vulanique.
http://france.elsevier.com/direct/REAURG/
Réanimation 15 (2006) 234–236
Adresse e-mail : [email protected] (M.-L. Joly-Guillou).
1624-0693/$ - see front matter © 2006 Publié par Elsevier SAS pour la Société de Réanimation de Langue Française.
doi:10.1016/j.reaurg.2006.03.008

Cette bactérie peut-elle muter en un mutant hyperproducteur
stable de céphalosporinases sous l’effet de l’amoxicilline–acide
clavulanique ?
La réponse est non. Les antibiotiques ne sont pas mutagè-
nes. La présence de la cellule bactérienne mutée est naturelle.
Au sein d’une population de 10
6
à10
7
bactéries, il existe de
façon totalement naturelle un mutant dit déréprimé hyperpro-
ducteur de céphalosporinases, c’est-à-dire une cellule bacté-
rienne qui présente une mutation naturelle au niveau du répres-
seur qui n’est pas reconnu. Cette mutation permet à la bactérie
de produire une quantité importante de céphalosporinases qui
inactivent les C1G, C2G et C3G à l’exception des carbapénè-
mes et de façon irrégulière céfépime et cefpirome. L’associa-
tion amoxicilline–acide clavulanique n’ayant aucun effet anti-
bactérien sur tout enterobacter, lorsque l’antibiotique est
soustrait, la population d’enterobacter reprend son équilibre et
maintient la cellule bactérienne mutée dans une proportion de 1
pour 10
6
bactéries.
E. cloacae a remplacé la flore sensible éliminée par l’amo-
xicilline–acide clavulanique. C’est un des risques encourus par
la situation du patient et qui dépend du terrain et du niveau de
colonisation atteint par enterobacter.Difficilement prévisible,
cette évolution ne permet pas de donner comme recommanda-
tion de traiter toutes colonisations à titre préventif : cette atti-
tude serait d’ailleurs en contradiction avec le respect de l’éco-
logie microbienne.
2.4. Que pensez du choix de céfotaxime pour traiter
la pneumonie à E. cloacae ?
Le céfotaxime (ou la ceftriaxone) est effectivement actif sur
l’antibiogramme. Ces céphalosporines sont actives sur la popu-
lation d’enterobacter producteur de céphalosporinases à bas ni-
veau mais ne sont pas actives sur un mutant hyperproducteur.
Sachant que le risque de la présence d’une bactérie mutante
Fig. 1. E. cloacae producteur de céphalosporinases chromosomiques
inductibles à bas niveau. AMX, amoxicilline (Clamoxyl
®
) ; TIC, ticarcilline
(Ticarpen
®
) ; MOX, moxalactam (Lamoxactam
®
) ; FOX, céfoxitine
(Mefoxin
®
) ; PIP, pipéracilline (Pipérilline
®
) ; AMC, amoxicilline + acide
clavulanique (Augmentin
®
) ; CT, céfalotine ; MA, céfamandole ; IPM,
imipénème (Tienam
®
) ; CTX, céfotaxime (Claforan
®
) ; FEP, céfépime
(Axépime
®
) ; AZT, aztréonam (Azactam
®
) ; G, gentamicine (Gentalline
®
);
A, amikacine (Amiklin
®
) ; T, tobramycine (Nebcine
®
) ; CAZ, ceftazidime
(Fortum
®
).
Tableau 1
Antibiogramme n
o
1
Prélèvement : LBA ; date : 17 octobre 2001 ; identification : E. cloacae
Amoxicilline R
Amoxicilline + clavulanique R
Ticarcilline S
Ticarcilline + clavulanique S
Pipéracilline S Pipéracilline + tazobactam S
Céfalotine R
Céfamandole S
Céfoxitine R
Céfotaxime S
Ceftazidime S
Céfépime S
Cefpirome S
Moxalactam S
Imipénème S
Mécillinam S
Gentamicine S
Tobramycine S
Netilmicine S
Amikacine S
Péfloxacine I
Ciprofloxacine S
Fig. 2. E. cloacae hyperproducteur de céphalosporinases chromosomiques.
TCC, ticarcilline + acide clavulanique (Timentin
®
) ; TZP, pipéracilline
+ tazobactam (Tazocilline
®
) ; MEC, mécillinam ; CF, cefalotine ; ATM,
aztréonam.
M.-L. Joly-Guillou / Réanimation 15 (2006) 234–236 235

existe pour 10
5
à10
7
bactéries, la quantité de bactéries retrou-
vée au niveau du LBA ne nous met pas à l’abri d’une sélection
de mutant résistant. Le risque diminuera en prenant un antibio-
tique stable aux céphalosporinases et le moins « écologique-
ment destructeur » ou en utilisant une association d’antibio-
tique comme céfotaxime associé à un aminoside pendant trois
jours. L’aminoside pendant une période courte permet la dimi-
nution de l’inoculum à un taux qui met, en théorie (mais en
théorie seulement), le patient à l’abri d’une émergence de ré-
sistance par sélection, pour autant que la diffusion tissulaire des
antibiotiques soit correcte.
3. Histoire de la maladie : seconde épisode
Après cinq jours d’antibiothérapie, alors que le patient sem-
blait s’améliorer, à nouveau le patient se dégrade au niveau
respiratoire. Un nouveau LBA est réalisé qui permet d’isoler
10
4
UFC/ml d’E. cloacae multirésistant et dont l’antibio-
gramme est différent du premier (Fig. 2 ; antibiogramme n
o
2
[Tableau 2]).
3.1. Que s’est-il passé ?
Sous céfotaxime en monothérapie, un mutant hyperproduc-
teur de céphalosporinases a été sélectionné au sein de la popu-
lation de 10
6
bactéries. Le céfotaxime a tué la population pro-
ductrice à bas niveau de céphalosporinases chromosomiques et
a laissé la place libre à la bactérie multirésistante.
3.2. Cette évolution était t-elle prévisible ? Évitable ?
Cette situation était prévisible selon les principes énoncés
précédemment mais n’était pas pour autant systématique. Il
faut estimer le risque de sélection d’un mutant hyperproducteur
à partir de quelques marqueurs. Le premier est l’inoculum :
plus il est élevé, plus le risque est grand. Le second est le com-
portement bactérien : sur l’antibiogramme on peut observer les
souches dont le risque de mutation est plus élevé par la pré-
sence de « boutons » à l’intérieur des diamètres d’inhibition
(Fig. 1).
Pour éviter cette évolution il fallait choisir une molécule
stable aux céphalosporinases (céfépime, cefpirome) ou une as-
sociation d’antibiotiques sur l’enterobacter sauvage. Le choix
d’emblée de l’imipénème ou du méropénème sur la souche
sauvage d’enterobacter ne se justifie pas. Lorsque l’infection
à enterobacter multirésistant émerge, le choix devient souvent
limité : imipénème (ou méropénèm) ou encore céfépime (ou
cefpirome) si le niveau d’expression fixé et stable de la cépha-
losporinase le permet. Ce dernier point peut être contrôlé par la
mesure de la CMI par E test.
Tableau 2
Antibiogramme n
o
2
Prélèvement : LBA ; date :22/10/2001 ; identification : E. cloacae
Amoxicilline R
Amoxicilline + clavulanique R
Ticarcilline R
Ticarcilline + clavulanique R
Pipéracilline R Pipéracilline + tazobactam R
Céfalotine R
Céfamandole R
Céfoxitine R
Céfotaxime R
Ceftazidime R
Céfépime I
Cefpirome I
Moxalactam I
Imipénème S
Mécillinam I
Gentamicine S
Tobramycine S
Netilmicine S
Amikacine S
Péfloxacine I
Ciprofloxacine S
M.-L. Joly-Guillou / Réanimation 15 (2006) 234–236236
1
/
3
100%