coronarographie bd

Madame, Monsieur,
L’objectif de ce document est de vous
donner les réponses aux questions
que vous vous posez.
Il ne présente cependant que des
généralités. Il ne remplace pas les
informations que vous donne votre
médecin sur votre propre état de
santé et ne prévaut pas sur celles-ci.
Rédaction : D. Gosset et P. Simler
Illustration : J. Dasic
Persomed
Siège social
2 rue de la concorde
68000 COLMAR
tél. : +33 (0)3 89 41 39 94
fax : +33 (0)3 89 29 05 94
www.persomed.com
Cardiologie interventionnelle
Coronarographie
Code de la Santé Publique
Article L1111-2
Toute personne a le droit d’être informée sur son
état de santé.
Cette information porte sur les différentes
investigations, traitements ou actions de
prévention qui sont proposés, leur utilité, leur
urgence éventuelle, leurs conséquences, les risques
fréquents ou graves normalement prévisibles
qu’ils comportent ainsi que sur les autres solutions
possibles et sur les conséquences prévisibles en
cas de refus.
ISBN 978-2-35305-204-2
Dépôt légal 2e trimestre 2007
Tous droits réservés - 0408
Coronarographie

Quelle partie du corps ?
Utilité de cette partie du corps ?
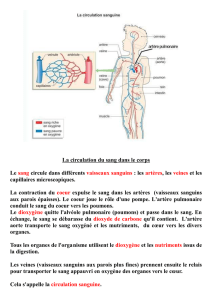
Le sang qui circule dans notre organisme
apporte à nos organes ce dont ils ont besoin
pour fonctionner : différents éléments tirés de
notre nourriture et de l’oxygène issu de l’air
que nous respirons.
Le sang circule dans des canaux de taille très
variable : les vaisseaux sanguins.
C’est le cœur qui, en se contractant
régulièrement, propulse le sang dans les
vaisseaux sanguins. Il sert de moteur à la
circulation sanguine.
Depuis le coeur, le sang est envoyé vers les
organes pour les nourrir dans des vaisseaux
appelés artères. Les veines sont les vaisseaux
qui lui font faire le trajet retour (des organes
vers le cœur).
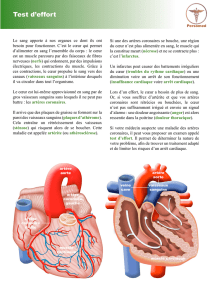
Le coeur est lui-même approvisionné en sang
par de gros vaisseaux sanguins : les artères
coronaires. Sans elles, il ne peut pas battre :
elles sont indispensables à la vie.
Les artères coronaires forment une couronne
autour du cœur (d’où leur nom).
Quelle partie du corps ?
De quoi est-elle constituée ?
On distingue l’artère coronaire droite de
l’artère coronaire gauche, plus grosse, qui
se subdivise en deux branches. Ces deux
artères prennent naissance dans un autre gros
vaisseau sanguin : l’aorte.
Le cœur est un muscle. Il est capable de se
contracter pour expulser le sang qu’il contient
et l’envoyer dans les différents vaisseaux
sanguins.
artère aorte
veine cave
inférieure
artère aorte
artère coronaire
gauche
artère coronaire
droite
muscle
cardiaque

Pourquoi faut-il traiter ?
Pourquoi faut-il traiter ?
Quel est le problème ?
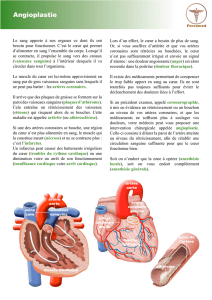
Des fibres, du calcaire (calcium), des graisses
(cholestérol)... peuvent se déposer sur la
parois des vaisseaux sanguins et former une
plaque, la plupart du temps rigide (plaque
d’athérome).
Quand les vaisseaux sanguins présentent de
telles plaques, ils se rétrécissent (sténose) et
risquent de se boucher.
Une plaque peut se décrocher des parois et
se coincer en travers du vaisseau sanguin,
formant une sorte de clapet. Un bouchon
de sang solidifié (caillot) peut également se
coincer à l’endroit où le passage est étroit.
Cette maladie est appelée artérite (ou
athérosclérose). Elle est favorisée par certains
facteurs :
- l’âge : plus on est âgé, plus on risque d’en
avoir ;
- la consommation de tabac ;
- l’excès de certaines graisses (cholestérol)
dans le sang (hypercholestérolémie) ;
- une pression trop élevée du sang dans les
artères (hypertension artérielle) ;
- le diabète.
L’excès de poids joue aussi, mais dans une
moindre mesure. Plus vous cumulez certains de
ces facteurs, plus vous avez de chances d’avoir
de l’artérite.
Quelles sont ses conséquences ?
Si une des artères coronaires se bouche
brutalement, une région du cœur n’est plus
alimentée en sang, le muscle qui la constitue
meurt (nécrose) et ne se contracte plus : c’est
l’infarctus.
Les conséquences d’un infarctus sont plus ou
moins graves selon l’étendue des dommages :
le cœur peut battre irrégulièrement (troubles
du rythme cardiaque), fonctionner moins
bien (insuffisance cardiaque) ou même
cesser de fonctionner (arrêt cardiaque).
En cas d’effort, le cœur a besoin de plus de
sang pour battre plus vite. L’afflux sanguin
dans les artères coronaires augmente. Si elles
sont rétrécies ou bouchées, le cœur n’est pas
suffisamment irrigué et vous envoie un signal
d’alarme : la douleur.
C’est pourquoi, si une de vos artères coronaires
a tendance à se boucher, vous pouvez ressentir
une douleur angoissante (angor) au niveau de
la poitrine (douleur thoracique) quand vous
faites un effort.
Ces signes peuvent être plus importants si vous
êtes un grand fumeur, si le taux de certaines
graisses dans votre sang (cholestérol) est
élevé, ou encore si la pression à l’intérieur de
vos vaisseaux sanguins (tension artérielle) est
importante.
paroi
de l’artère
athérome

L’examen qui vous est proposé
L’examen qui vous est proposé
L’ouverture
Votre médecin fait un petit trou dans un gros
vaisseau sanguin (artère fémorale) qui passe
dans la région qui sépare le bas du ventre de la
face interne de la cuisse (pli de l’aine) pour y
introduire un tuyau (cathéter).
L’introduction du tuyau peut également se faire
au niveau du poignet (artère radiale) ou du
pli du coude (artère humérale). Dans tous les
cas, la cicatrice ne se voit presque pas.
L’installation
L’intervention se pratique en salle de radiologie
vasculaire, ou de cardiologie interventionnelle.
C’est une salle assez semblable à l’endroit où
on opère habituellement (bloc opératoire)
mais dont les règles d’hygiène et de sécurité
sont un peu différentes.
Vous êtes allongé sur le dos.
Le déroulement de cet examen peut varier
selon les locaux, le personnel, et la manière
dont l’établissement de soins est organisé. Il
existe de nombreuses variantes possibles pour
chaque phase de l’intervention.
Quand l’examen est-il nécessaire ?
La coronarographie est indispensable pour
détecter des rétrécissements ou bouchons
dans les artères coronaires. C’est un geste
d’exploration, qui ne vous soigne pas, mais qui
permet de connaître précisément la maladie
dont vous souffrez. C’est le seul moyen dont
dispose votre cardiologue pour choisir un
traitement vraiment adapté à votre cas.
Les risques que présente une coronarographie
sont moins importants que ceux que représente
un traitement mal orienté, parce que l’état des
artères n’a pas pu être vérifié.
Si on passe à côté d’un rétrécissement des
artères coronaires, vous risquez l’infarctus, et
ses conséquences, qui peuvent aller jusqu’à
l’arrêt du cœur.
Introduction
Si un premier examen, appelé test d’effort,
a mis en évidence un problème au niveau
des artères qui alimentent votre cœur, votre
cardiologue vous propose un autre examen : la
coronarographie.
Elle permet de visualiser l’intérieur de vos
deux artères coronaires l’une après l’autre,
pour détecter un éventuel rétrécissement.
L’anesthésie
Habituellement, on n’insensibilise que la zone
où le tuyau doit être introduit (anesthésie
locale) grâce à une piqûre.
artère
fémorale
artère
radiale
artère
humérale
On donne parfois des médicaments
(anticoagulants ou antiagrégants
plaquettaires) qui rendent le sang plus fluide
pour éviter la formation de bouts de sang
solidifié (caillots) qui pourraient boucher les
artères pendant que l’on travaille dessus.

La fermeture
Une fois les tuyaux retirés, il faut comprimer
avec la main pendant cinq à dix minutes
l’endroit où ils ont été introduits pour que celui-
ci se referme correctement. Puis, un pansement
assez serré (pansement compressif) est mis en
place pendant quelques heures.
Il existe également des systèmes de fermeture
de l’artère plus évolués (collagènes, fils...) qui
évitent de devoir comprimer avec la main.
Après l’examen, on vous garde un moment
sous surveillance dans la salle où on vous a
préparé pour l’intervention. Elle est équipée
d’appareils qui évaluent notamment la
pression à l’intérieur de vos artères (tension
artérielle) et le fonctionnement de votre cœur
(électrocardiogramme).
Les gestes associés
En complément, on fait souvent une
radiographie directe de l’intérieur du cœur
(ventriculographie).
On peut ainsi détecter, dans le territoire de
l’artère atteinte, la zone du cœur qui ne se
contracte pas bien.
Le geste principal
Votre médecin place d’abord à l’entrée
de l’artère un court tuyau, fermé par une
membrane en caoutchouc étanche, pour que
vous ne saigniez pas.
Puis il y introduit un long tuyau plus fin
(cathéter) dont le diamètre est en général
de 1,3 mm (parfois un peu plus gros). En le
poussant avec la main depuis l’extérieur,
votre cardiologue fait parcourir au cathéter la
distance d’environ 1 m 20 qui le sépare des
artères coronaires.
Pendant toute l’intervention, votre cardiologue
contrôle ce qu’il fait grâce à un appareil de
radiographie. La radiographie est une technique
qui permet de voir à l’intérieur du corps grâce
à des rayons (les rayons X).
Le cathéter lui permet d’injecter dans votre sang
un produit à base d’iode (produit de contraste)
qui rend les artères opaques aux rayons X.
Ainsi, il obtient sur un écran une image de
l’intérieur des artères, que l’on enregistre sur
un CD-ROM ou sur une cassette vidéo.
A plusieurs reprises, le médecin vous demande
d’arrêter de respirer pendant quelques secondes.
Cela est indispendable pour éviter ques les
images obtenues ne soient floues.
L’introduction du tuyau peut être un peu
désagréable (mais pas douloureuse), mais
sinon, vous ne ressentez absolument rien.
Le geste qui vous est proposé
La durée de l’examen
La durée de ce geste peut varier beaucoup
sans que son déroulement pose un problème
particulier, car elle dépend de nombreux
facteurs (la méthode utilisée, le nombre de
gestes associés…). Habituellement, il dure
entre 15 et 30 minutes. Il faut compter en plus
le temps de la préparation...
aorte
extrémité
du cathéter
Faut-il une transfusion ?
Non, c’est une intervention pendant laquelle le
patient saigne très peu. Il n’est habituellement
pas nécessaire de redonner du sang
(transfuser).
 6
6
 7
7
1
/
7
100%