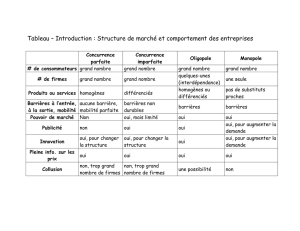
Problématique Causes et conséquences

1
TABLE RONDE SUR L’ACCES AUX SOINS DE SANTE
Accès aux structures de santé
Professeur Paul Vandenbussche
1
Problématique
Malgré de réels progrès en matière de santé, suite aux investissements considérables consentis
par l’Etat marocain ces dernières décenni
es en matière de lutte contre les maladies et de
couverture en infrastructures sanitaires, l’utilisation des services curatifs n’évolue pas depuis
des années. Or cette situation couvre de grandes disparités géographiques et sociales. Des
inégalités d’accès
aux services de santé, même de premier recours, persistent de manière
relativement importante au sein des groupes sociaux.
Des barrières géographiques et financières, temporelles et culturelles à l’accès se cumulent
auprès des populations les plus vulnéra
bles. Elles ne permettent pas de répondre de manière
équitable aux besoins essentiels de toute la population.
Dans le Plan d’action santé 2008
-
2012 du Ministère de la santé il était rappelé que si l’objectif
principal d’un système de santé était de toute é
vidence l’amélioration de la santé, l’OMS
soulignait
qu’il s’agissait entre autres de réduire
au minimum les écarts entre les individus et
entre les groupes, c'est
-
à
-
dire d’assurer à chacun une qualité de soins, sans discrimination
.
Causes et conséquences
Une inadéquation de l’offre de soins de base
Le Ministère de la santé a surtout investi avec succès, et pour différentes raisons, notamment
économique, dans le contrôle des maladies, à travers la trentaine de programmes verticaux
que l’on retrouve dans le
s ESSB. Or, ces activités, généralement préventives, ne
correspondent pas forcément aux besoins ressentis par la population, qui recherche en priorité
une réponse curative à ses problèmes de santé. De plus, ceux
-
ci ne se résument pas à la seule
dimension p
hysique de la santé.
Le contenu et les modalités de fonctionnement des ESSB ne se sont pas adaptés aux besoin et
demandes de la population, notamment par absence de dialogue soutenu avec la population,
hormis quelques initiatives locales.
Près de 95 % des
problèmes de santé nécessitant des soins curatifs peuvent et devraient être
pris en charge au niveau des soins de base. Il a été bien démontré dans diverses études que les
pays industrialisés qui ont un système de soins centré sur les
soins de santé primai
res ont de
meilleures valeurs des indicateurs de santé, améliorent l’équité, l’efficacité du système et son
efficience (Starfield, 1991, 2002, 2005). Malgré un amoncellement de preuves en faveur des
1
Ecole de santé pu
blique, Université Libre de Bruxelles, Belgique

2
soins de santé de base, l’allocation des ressources, dans
la majorité des pays, favorise toujours
les hôpitaux et les soins spécialisés.
La couverture curative n’a que faiblement évoluée ces dernières années. On observe
une
moyenne d’environ 1 contact
par habitant par an dans le secteur public, loin en deçà de p
ays
similaires tel la Tunisie. Ceci couvre de grandes disparités géographiques et sociales. Avec
une médicalisation progressive des Etablissements de Soins de
Santé de
Base (ESSB), il y
aurait actuellement une moyenne d’environ un médecin par ESSB, mais ce
tte offre ne se
traduit que par 0,5 contacts médicaux par habitant par an au sein de ces structures.
Les efforts visant à augmenter le nombre d’ESSB dans le secteur public ont permis
d’améliorer le ratio
d’
établissement
par habitant en milieu rural, mais a
u niveau du pays n’a
fait que suivre l’évolution démographique de la population. Il y a de grandes disparités entre
régions (écarts de 1 ESSB
pour 4.971 habitants à 1 ESSB pour 34.041habitants),
mais
également au sein des régions.
Dans le milieu urbain, l
e nombre d’ESSB publi
c
s stagne depuis des années et la proportion de
cabinets privés y a largement dépassé celle des structures publiques.
Pas plus au Maroc qu’ailleurs, pour des raisons de rentabilité économique, le secteur privé
n’est intéressé à s’insta
ller dans les zones rurales et les quartiers d
éfavorisés. Ceci n’empêche
que
différentes organisations à visée sociale offrent à des groupes de population marginalisée
ou défavorisée, des services médico
-
sociaux, parmi d’autres activités d’aide sociale ou
éducative. Des médecins des secteurs privé et public y contribuent par des prestations
bénévoles.
L’offre actuelle est trop médicalisée et n’aborde pas les
dimensions psycho
sociales de l’état
de santé des patients, elle n’aborde pas les problèmes de sant
é de la communauté dans une
démarche impliquant un dialogue entre communauté et équipe des ESSB. Elle se résout trop
souvent aux interventions trop verticalisées initiées par les programmes nationaux et
«
animées
» par les cadres du SIAAP. Les
service
s de
base médicalisés n’offrent donc pas
des soins de santé
globaux
et ne répondent pas aux besoins des populations alors que les
populations défavorisées urbaines ou rurales n’ont
pas
d’autres alternatives.
Un élargissement des services offerts et l’extensio
n à une équipe pluridisciplinaire (p.ex.
travailleurs sociaux) devrait permettre une meilleure adéquation entre offre et besoins de
santé.
Les difficultés de l’accès géographique
A titre d’exemple, dans 14 communes rurales situées dans le Haut Atl
as centr
al d’Azilal, plus
de 50
% de la population, soit quelque 70.000 personnes, vivent à plus de 10 km d’une
formation sanitaire et près de la moitié à plus de 20 km
! Toutefois ces distances ne reflètent
pas la difficulté réelle de déplacement de la population
vers les services de santé, mais
également du personnel de santé en charge de prodiguer des soins à ces populations. En
montagne, où le terrain est accidenté et la route quasi
impraticable, il faut estimer
le temps
nécessaire pour parcourir ces distances
à pied. C’est ainsi
que des centaines d’individus
sont

3
confrontés à la nécessité de parcourir des trajets allant de 5 à 18 heures pour se rendre à la
structure de soins la plus proche. Etant donné les distances à parcourir et le temps parfois
énorme des tr
ajets à pied, en cas d’urgence
-
notamment obstétricale
-
il est illusoire
d’atteindre une structure à même d’intervenir efficacement avant que le patient ne décède. Les
chiffres de mortalité maternelle différentielle entre urbain et rural illustrent ce dé
terminant,
parmi d’autres.
Dans de telles régions, la population est très éparpillée et
ne
permet pas de rentabiliser la mise
en place d’une structure sanitaire. La stratégie fixe ne couvre de ce fait que la moitié de la
population
.
Q
uant aux stratégies av
ancées
,
elles en permettent pas d’offrir des soins curatifs.
Les équipes mobiles n’ont fait preuve d’aucun apport notable. Seule la stratégie par point de
contact atteint quelques résultats.
Un tiers des localités, soit 25 % de la population, reçoit moins
de 3 visites d’un professionnel
de santé par an.
Les barrières financières à l’accessibilité
Les services de base ne sont pas payant mais les patients supportent malgré tout des coûts
additionnels qui créent des barrières à l’accès pour les plus démunis.
L’absence de produits médicaux dans les structures, y compris fils de suture et pansements,
nécessite d’aller les acheter en dehors de la structure.
Le coût du transport oblige à faire le choix entre payer un transport ou payer les soins à
l’hôpital quitte
à attendre longtemps un transport non payant.
La corruption pour accéder aux soins est fréquente et mise en exergue dans le plan d’action
2008
-
2012 du Ministère de la santé. Les pourboires à payer au médecin, infirmiers,
gestionnaires constituent trop so
uvent un passage obligé pour être soigné, même aux
urgences.
Une étude faite
pour la DHSA
dans le secteur hospitalier montre clairement les coûts
additionnels pour les patients et leurs familles. Le montant de la facture hospitalière ne
représente en moyen
ne que 11,4 % du montant total qui sera déboursé par le patient ou sa
famille. Les frais hospitaliers totaux représentent 44 % du montant total si l’on y ajoute à la
facture les payements informels au personnel et achats de produits inclus hors hôpital. 34
%
du montant total est constitué de frais additionnel de nourriture et transports. L’écart entre
coût attendu et coût total est considérable et l’on comprend mieux les difficultés auxquelles
sont confrontées les familles d’un faible niveau économique.
M
algré la mise en place progressive de l’AMO et du RAMED une part non négligeable de la
population n’y a pas accès
: le monde rural, les petits commerçants
et artisan
s.
Une
alternative
,
la mise en place de mutuelles communautaires. A la condition que celle
s
-
ci
soient bien structurées, bien encadrées et fédérées afin d’augmenter la capacité de faire face
aux aléas.

4
Accessibilité temporelle et culturelle
Outre les barrières géographiques et financières, d’autres barrières limitent également l’accès
à certains
individus et groupe sociaux.
Les principes d’accueil des patients veulent que patients venus de loin soient accueillis en
priorité afin de leur permettre de repartir dans un délai temps raisonnable. Or ceci n’est
probablement jamais appliqué et il faut
con
stater
-
là où
on a pu étudier la situation
-
que ce
sont les patients venant de plus loin qui attendent le plus. Par exemple dans une enquête
réalisée à Trabant, 88 % des patients qui ont eu un trajet d’au moins 60 minutes attendent au
moins 1 heure a
vant
de voir le médecin. A l’inverse, les habitants les plus proches de la
structure attendent quelques minutes.
De manière générale
,
les ESSB accueillent les patients au
cours de la matinée. Les après
-
midi
sont peu rentabilisées. Parfois le personnel n’est plu
s présent. La permanence dans les ESSB
est quasi inexistante.
Les exemples de patients exposés à la maltraitance ne manquent pas lorsque ceux ci viennent
de la campagne.
En ce qui concerne les femmes, le poids du mari ou du père est déterminant. C’est
par
fois
lui
qui décide où la femme consultera, parce que tel médecin est jugé incompétent, par exemple.
Il décidera également si la consultation est valable et si elle vaut la peine d’acheter les
médicaments.
Dans certaines régions du sud la femme n’est pas a
utorisée à quitter le domicile pour se faire
soigner. Elle n’est autorisée à sortir «
de la maison parentale que pour se marier et de celle du
mari que pour aller au cimetière
».
Pour conclure
La restructuration des soins de santé de base, la mise en place
de modes de financements
alternatifs tels les mutuelles communautaires constituent des axes qui pourraient permettre de
mieux répondre aux besoins essentiels des populations, particulièrement de celles les plus
exposées, et d’assurer un peu plus d’équité.
En ce qui concerne les populations rural
es
isolées, la création de routes praticables et
l’éducation de tous constituent les réponses qui contribueront, bien plus que les services de
santé, à atténuer les inégalités d’accès à la santé.
1
/
4
100%