2. Un programme de recherche inédit en transplantation pulmonaire

Dossier de presse
Le 14 novembre 2013
Contacts presse
Vaincre la Mucoviscidose Association Grégory Lemarchal
Émilie Massard Marc Teynier
Attachée de Presse Directeur de la Communication
Tél. : 01 40 78 91 96 Tél. port. : 06 98 53 73 73
emassard@vaincrelamuco.org marc@association-gregorylemarchal.org

2
Sommaire
• Les progrès en transplantation pulmonaire, p. 3 et 4
un programme de recherche inédit pour faire évoluer les pratiques
1. État des lieux sur la transplantation pulmonaire p. 5 à 8
- Une activité en progression p. 5
- Chiffres clés p. 5
- Les différentes étapes d’une greffe p. 6
- L’accompagnement du patient vers la greffe p. 6
- La greffe, une expérience hors du commun : témoignages p. 7
- Bénéfices sur la survie des patients atteints de mucoviscidose p. 8
- Les complications après greffe p. 8
2. Un programme de recherche inédit en transplantation pulmonaire p. 9 à 11
3. Zoom sur deux projets phares p. 12 et 13
- COLT « Cohorte of Lung Transplantation », par le Pr Antoine Magnan p. 12
- « Etude pilote de la transplantation de greffons pulmonaires p. 13
réhabilités en ex-vivo », par le Dr Édouard Sage
Annexe 1 : La mucoviscidose, ses principales caractéristiques p. 14
Annexe 2 : Présentation des associations : p. 15 et 16
Vaincre la Mucoviscidose et l’Association Grégory Lemarchal

3
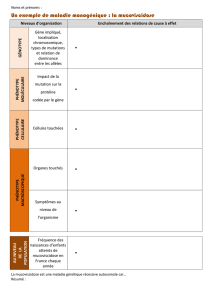
La mucoviscidose est une maladie génétique, rare et mortelle qui affecte principalement
les voies respiratoires et le système digestif. Au stade avancé de la maladie, la greffe
pulmonaire reste l’ultime recours et le dernier espoir de prolonger la vie des patients. En
2012, un tiers des greffes de poumons réalisées ont bénéficié à des patients atteints de
mucoviscidose. Cette pathologie est donc la première indication de transplantation
pulmonaire.
Malgré un nombre de greffés des poumons en augmentation et une progression de la
survie après la greffe, le rejet chronique et les complications liées, par exemple aux
immunosuppresseurs, sont autant de difficultés que la recherche doit pouvoir aider à
circonscrire.
C’est dans cette optique que l’association Vaincre la Mucoviscidose a initié en 2008 un
programme exceptionnel de recherche sur 5 ans en transplantation pulmonaire. L’objectif
de ce programme inédit est de faire évoluer les pratiques et de répondre au mieux aux
préoccupations des patients.
Pour la première fois en Europe, une association de patients a mené un programme de
recherche dédié à la transplantation pulmonaire fédérant ainsi l’ensemble des équipes
françaises impliquées dans ce domaine et permettant de mettre leur expertise en
commun.
Ce programme innovant et ambitieux s’est construit autour de 33 projets de recherche
sélectionnés et suivis par un comité scientifique dédié, piloté par Vaincre la
Mucoviscidose, et cofinancé à 50 % par l’Association Grégory Lemarchal, pour un montant
global de 4,4 millions d’euros.
Cet investissement est une première et doit permettre de donner un nouvel élan à la
recherche sur la transplantation pulmonaire dans le but d’apporter de nouvelles solutions
thérapeutiques.
© Benoit Rajau pour l’Agence de la biomédecine

4
« Contrairement à une idée reçue par certains, la transplantation ne guérit
pas la mucoviscidose. Elle prolonge la vie, ce qui est fondamental, mais la
mucoviscidose reste. On est passé d'une maladie à une autre maladie.
Certes, vivre avec de nouveaux poumons change considérablement la vie,
car il n'y a plus de kinésithérapie respiratoire, plus d'aérosols, mais vivre est
encore un combat.
Vaincre la Mucoviscidose s'est donné deux objectifs essentiels en matière
de transplantation. Premièrement, quand la transplantation a été décidée
par les médecins et acceptée par le patient, l'attente de la greffe doit être minimale. Il est
insupportable d'attendre des jours, des semaines, des mois…
Deuxièmement, après la greffe, le taux de survie doit être maximal, on ne doit plus
accepter le risque de rejet et de défaillance des greffons.
Pour tendre vers ces deux objectifs vitaux, Vaincre la Mucoviscidose a donc choisi depuis
longtemps de soutenir les projets de recherche sur la thématique de la transplantation. Les
travaux réalisés ont permis ces dernières années d'augmenter notablement l'accès à la
greffe et d'accroître la survie.
Ce qui a été fait est considérable, ce qui reste l'est tout autant.
Il ne s'agit plus de survivre, il s'agit de vivre. »
Patrick Tejedor, président de Vaincre la Mucoviscidose
« Depuis que nous avons créé l’Association Grégory Lemarchal avec mon
épouse et ma fille, en juin 2007, nous ne poursuivons qu’un but : continuer le
combat de Grégory. En aidant au quotidien ceux qui luttent pour vivre, et en
récoltant des fonds pour donner aux chercheurs les moyens d’explorer de
nouvelles voies.
Sur ce dernier plan, nous avons comme une évidence décidé de mettre en
commun notre énergie et nos moyens avec l’association Vaincre la
Mucoviscidose, confiants dans leur écoute et leur expertise.
Nous avons été immédiatement séduits par la proposition de leur conseil scientifique de
cofinancer à 50 % ce vaste programme de recherche sur la transplantation pulmonaire.
Parce qu’il était ambitieux, unique, parce qu’il offrait beaucoup d’espoirs à ceux qui en ont
tant besoin.
Mon fils Grégory nous a quittés le 30 avril 2007 faute de recevoir le greffon qui aurait pu le
sauver. C’était déjà inacceptable il y a plus de six ans... Aussi, nous sommes réellement fiers
d’avoir contribué à hauteur de 2,2 millions d’euros à ce programme sur la transplantation
pulmonaire, conscients de ce qu’il apporte et des années de progrès que nous avons ainsi
pu gagner, et reconnaissant envers tous ces chercheurs qui œuvrent pour que la
mucoviscidose ne nous arrache plus nos enfants ».
Pierre Lemarchal, président de l’Association Grégory Lemarchal

5
1. État des lieux sur la transplantation pulmonaire
Une activité en progression
L’insuffisance respiratoire chronique terminale reste aujourd’hui le problème majeur dans la
mucoviscidose. Ainsi, la greffe pulmonaire est la seule solution thérapeutique lors d’une
aggravation de la maladie.
Avec un nombre croissant de patients adultes, le nombre d’inscription sur liste d’attente a
augmenté et il a donc été parfois difficile d’y répondre.
En 2011 pour la première fois, le nombre de patients nouvellement inscrits en attente d’une
greffe de poumon était pratiquement identique au nombre de bénéficiaires d’une greffe
pulmonaire
1
. « Nous sommes passés d’une aventure (fin des années 80) à une opération
qui reste exceptionnelle et complexe, mais qui est beaucoup mieux codifiée et
organisée. » explique le Pr Antoine Magnan.
Des progrès considérables ont été réalisés au niveau des techniques chirurgicales, du
reconditionnement des greffons et de l’amélioration des traitements.
Globalement, l’activité de greffe pulmonaire connaît une nette progression depuis une
décennie, notamment grâce à l’action de l’Agence de la biomédecine en faveur du
développement de la transplantation, mais également à une forte mobilisation des
associations de patients. Vaincre la Mucoviscidose pilote des projets précis dans le cadre
du programme exceptionnel de recherche en transplantation pulmonaire initié en 2008, et
soutient financièrement des centres de greffes.
En France, il existe 12 centres de transplantation pulmonaire, dont 8 pratiquant des greffes
sur des patients atteints de mucoviscidose : L’Hôpital européen Georges-Pompidou
(Assistance Publique des Hôpitaux de Paris), l’Hôpital Foch (Suresnes), et les CHU de
Grenoble, Bordeaux, Lyon, Marseille, Nantes et Strasbourg.
Chiffres clés
1
:
- 1963 : 1
re
greffe mono-pulmonaire dans le monde
- 1980 : 1
re
greffe mono-pulmonaire en France
- 1980 : 1
re
utilisation de la ciclosporine, agent immunosuppresseur ayant permis des
progrès considérables en prévenant le rejet
- 1981 : 1
re
greffe cœur-poumons dans le monde
- 1982 : 1
re
greffe de cœur-poumons en France
- 1986 : 1
re
greffe bi-pulmonaire dans le monde
- 1987 : 1
re
greffe bi-pulmonaire en France
- 1987 : 1
re
greffe cœur-poumons chez un patient atteint de mucoviscidose
- 1988 : 1
re
greffe bi-pulmonaire chez un patient atteint de mucoviscidose
- En 2012, 322 greffes de poumons ont été réalisées, dont 96 pratiquées sur des personnes
atteintes de mucoviscidose.
- Fin 2012, 568 patients atteints de mucoviscidose étaient porteurs d’un greffon
pulmonaire, et 31 patients d’un greffon cœur-poumons.
- La situation est considérée aujourd’hui comme quasi non-pénurique, puisqu’on arrive à
un équilibre entre le nombre de greffes (322) et le nombre de nouveaux inscrits (335).
1
Source : Agence de la biomédecine
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
1
/
16
100%