Rupture du tendon d`Achille. - Chirurgie orthopédique à Nîmes

Rupture du tendon d’Achille
Informations
Rupture du tendon d’Achille
M................................... ,le ..../..../........
Fiche conçue pour fournir un support et/ou un complément à l’informa-
tion orale délivrée par le chirurgien au cours des consultations précé-
dant la décision opératoire. Seule, l’information orale peut être adap-
tée à chacun, à sa demande. Elle donne la possibilité de répondre aux
questions posées, et constitue l’essentiel de l’information délivrée.
DrChristian LEONARDI
LA RUPTURE DU TENDON D’ACHILLE
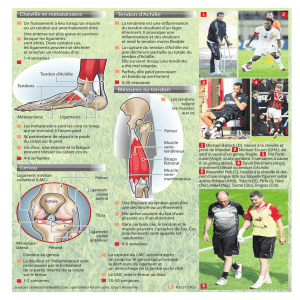
Anatomie Le tendon d’Achille relie les muscles du
mollet au calcanéum qui est l’os du talon. C’est
une sorte de corde constituée de nombreux fila-
ments qui prolonge le muscle. Le tendon d’Achille
est un tendon épais, prolongement du triceps sural,
il s’insère sur le calcanéum. Pour se soulever sur
la pointe du pied, les muscles du mollet vont se
contracter et se raccourcir. Le tendon va donc
exercer une traction vers le haut et décoller le talon
du sol.
Tendon d’Achille
La rupture Avec le temps ou lors des sollicitations
répétées, les filaments du tendon peuvent s’affai-
blir et le tendon peut alors se rompre brutalement
lors d’un effort. On parle alors de rupture du tendon
d’Achille. La rupture du tendon d’Achille survient
principalement lors d’un effort musculaire intense,
la contraction brutale du mollet entraînant la rup-
ture.
Rupture en plein corps du tendon d’Achille
On distingue les ruptures récentes et fraiches des
ruptures anciennes passées inaperçues, négligées
ou mal traitées.
— Dans les ruptures fraîches, on dissocie les rup-
tures en plein tendon des ruptures en zone myo-
tendineuse c’est-à-dire à la frontière entre le
muscle et le tendon.
— Dans les ruptures anciennes, le muscle se ré-
tracte et une résorption des berges se fait pro-
gressivement. Cela crée un espace entre les
berges de la rupture avec une perte de sub-
stance tendineuse.
La rupture du tendon d’Achille s’accompagne
d’un bruit de déchirement et d’une douleur vive
mais fugace.
Le diagnostic est clinique, à la palpation on
constate une dépression au niveau du tendon.
La rupture du tendon va provoquer une difficulté
à la marche, des douleurs et une diminution de la
force.
L’évolution spontanée se fait vers un élargisse-
ment progressif de la rupture, et donc une gêne de
plus en plus importante, une réparation plus difficile
et un résultat plus aléatoire.
DEUX MÉTHODES THÉRAPEUTIQUES
adaptées en fonctions de différentes situations
(localisation de la rupture du tendon, état général,
activité, sport, âge . . .
Le traitement orthopédique Une immobilisation
en résine est confectionnée, maintenant le pied en
équin (hyperextension) de façon à rapprocher les
deux parties du tendon et le laisser cicatriser.
Le patient ne doit pas appuyer sur le membre in-
férieur pendant trois mois et bénéficie d’un traite-
ment anticoagulant pendant cette période.
Risques du choix thérapeutique
ZRécidive : le risque de nouvelle rupture est im-
portant.
ZPhlébite : Formation d’un caillot à l’intérieur
d’une veine. La stase veineuse, due à la dimi-
nution de la mobilité en postopératoire ou à la
diminution de retour veineux lors une immobi-
lisation post traumatique (attelle, plâtre, etc.),
favorise la formation de caillot (ou thrombus)
dans les veines. Ce caillot peut être important,
allant jusqu’à obstruer totalement la veine sur
plusieurs centimètres. Le traitement et les risques
ne sont pas les mêmes selon qu’il s’agisse d’une
thrombose superficielle (atteignant une veine
accessoire) ou profonde (atteignant une veine
profonde donc plus grosse). Les signes sont la
douleur, l’œdème de la région concernée, une
Page 1/5

Rupture du tendon d’Achille
fièvre discrète. Les thromboses superficielles sont
sans gravité mais nécessitent un traitement pour
le confort du patient et pour éviter l’aggrava-
tion. Les thromboses profondes doivent être trai-
tées sans délai. Le traitement dépendra de la
taille et du caractère « sédentaire » ou non
du caillot. Il ira de la simple augmentation du
traitement anticoagulant, au port de bas de
contention jusqu’à même l’alitement strict plu-
sieurs jours durant, s’il existe un danger de mi-
gration du caillot. Si ce caillot se détache de la
paroi de la veine, il migre dans le système circu-
latoire, peut obstruer une artériole pulmonaire
et provoquer une embolie pulmonaire.
ZAlgodystrophie : Complication imprévisible de
certaines pathologies des membres supérieurs
et inférieurs, déclenchée par un traumatisme
parfois minime ou une intervention chirurgicale
même mineure.
La pathologie évolue en deux phases :
- La phase chaude et inflammatoire : les
signes sont des douleurs souvent impor-
tantes, des raideurs articulaires, un œdème,
une peau rougeâtre, une sensation de
chaud ou de froid, une diminution de force.
La radiographie montre une décalcification
- La phase froide : l’évolution vers un enrai-
dissement de l’articulation concernée. Par-
fois les signes sont limités à une partie du
membre concerné, mais tout le membre
peut être atteint.
Le laçage du tendon Chez les patients actifs ou
sportifs, le traitement chirurgical peut être proposé.
Il permet de diminuer le temps d’immobilisation,
une récupération plus rapide et un taux de récidive
moindre.
Intervention Plusieurs techniques sont tout à
fait possibles suivant les différentes situations :
ZEn cas de lésion fraîche en plein corps tendi-
neux, une réparation simple du tendon est réa-
lisée. Un petit abord chirurgical de quelques
centimètres est centré sur la lésion. Des fils vont
être passés dans le tendon de part et d’autre
de la rupture pour rapprocher les berges
et réparer le tendon solidement. Des sutures
complémentaires vont être ensuite réalisées
pour harmoniser le contact entre les berges.
Suture du tendon d’Achille
Zen cas de lésion fraîche en zone myo-
tendineuse, la remise en contact entre le
muscle et le tendon est assuré par un disposi-
tif appelé « Tenolig ». Ce geste est fait de ma-
nière percutanée c’est-à-dire en réalisant des
petites incisions de quelques millimètres. Deux
fils reliés à un harpon sont passés d’abord dans
le muscle puis dans la zone de rupture et en-
fin dans le tendon pour ressortir par la peau.
Les fils sont ensuite tendus. Les harpons viennent
ensuite s’ancrer dans le muscle permettant un
rapprochement des berges. En fin d’interven-
tion les fils sont noués à leur sortie de la peau
sur un bouton afin de maintenir la fixation.
Ténolig
ZEn cas de lésion ancienne, une chirurgie de
reconstruction tendineuse est nécessaire pour
combler la perte de substance entre les berges.
Un abord chirurgical plus important est alors
nécessaire. Une bande tendineuse est préle-
vée en amont de la lésion est retournée sur
elle-même. On peut aussi utiliser d’autre ten-
don (facia lata, ischio-jambiers prélevés au ni-
veau de la cuisse) Elle est suturée solidement
par des fils le site de prélèvement est fermé
en fin d’intervention et va cicatriser et se ren-
forcer avec le temps. L’intervention se déroule
au bloc opératoire dans des conditions rigou-
reusement aseptiques.Le patient a bénéficié de
la préparation cutanée d’usage en chambre
avant d’être conduit au bloc opératoire.
Plastie du tendon d’Achille
Elle peut se pratiquer sous anesthésie générale
ou anesthésie loco-régionale. C’est votre anesthé-
siste qui décide avec vous de la meilleure anesthé-
sie en fonction de votre état de santé.
Le chirurgien et l’équipe du bloc vous installent
en position ventrale sur la table d’opération. Après
la préparation cutanée d’usage au bloc opéra-
toire, les champs stériles sont placés. L’incision se
fait en regard du tendon sur environ 8 cm, le chirur-
gien suture le tendon et referme soigneusement la
plaie opératoire.
Une attelle est confectionnée sur le devant de la
jambe, maintenant le pied en équin et évitant les
contraintes sur le tendon fraîchement suturé.
Page 2/5

Rupture du tendon d’Achille
Suites opératoires
ZLe traitement de la douleur sera mis en place,
surveillé et adapté de manière très rapprochée
dans la période post-opératoire.
ZLe patient ne doit pas appuyer sur le membre
inférieur pendant 5 semaine. La marche s’effec-
tue à l’aide de deux cannes et sans appui pen-
dant toute cette période, puis l’attelle en équin
sera retirée au profit d’une botte de marche et
il pourra reprendre l’appui.
ZLe patient bénéficie d’un traitement anticoagu-
lant pendant cette période.
ZA l’ablation de la botte de marche, une kiné-
sithérapie débutera pour retrouver une bonne
mobilité de la cheville.
ZLa marche normale est retrouvée à la fin du 2ème
mois.
ZLa reprise du volant est envisageable au 3ème
mois ainsi que celle du travail, une activité de
bureau pouvant être plus précoce.
ZLa reprise des activités sportives douces comme
le vélo et la natation peut se faire après le 3ème
mois. La course à pied est envisageable après
le 6ème mois. Il faut souvent attendre le 8ème mois
pour reprendre les sports collectifs et la compé-
tition.
Que peut-on espérer ?
ZDans le cadre d’une rupture fraîche, le taux de
cicatrisation tendineuse est de plus de 95%. Le
tendon est d’ailleurs parfois plus épais. Le risque
de nouvelle rupture est inférieur à 5%.
ZDans le cadre d’une rupture ancienne, le taux
de cicatrisation est sensiblement le même mais
avec un délai plus long. La reprise des activités
est alors plus retardée.
ZLes résultats des réparations chirurgicales du
tendon d’Achille sont néanmoins très encoura-
geants puisque la reprise des activités sportives
au même niveau est obtenue dans plus de 90%
des cas
Risques opératoires Les complications sont
heureusement rares, mais il faut avoir conscience
des risques, aussi minimes soient-ils. En effet, la
survenue d’une complication rallonge souvent la
récupération, compromet souvent le résultat at-
tendu. Un traitement complémentaire, spécifique
est souvent nécessaire. Si la plupart des complica-
tions guérissent avec des séquelles mineures, cer-
taines peuvent laisser un handicap lourd, très im-
portant. En plus des risques communs à toute inter-
vention chirurgicale et des risques liés à l’anesthé-
sie, notons quelques risques plus spécifiques à cette
chirurgie :
La liste n’est pas exhaustive et une complication
particulièrement exceptionnelle peut survenir, liée
à l’état local ou à une variabilité technique. Toutes
les complications ne peuvent être précisées, ce
que vous avez compris et accepté. Voici celles qui
sont le plus couramment rencontrées et pour les-
quelles nous réalisons une prévention active (cette
liste n’est pas exhaustive) :
ZHématome : Collection de sang. Le saigne-
ment post-opératoire est quasiment systéma-
tique, certaines interventions nécessitent la mise
en place d’un drainage pendant 24 ou 48
heures.
Une ecchymose qui apparait autour de la cica-
trice est banale et sans gravité, elle se résorbera
spontanément en une à trois semaines.
Rarement, sans que cela soit prévisible, le sai-
gnement au niveau du site opératoire perdure
et se cloisonne en une poche (hématome). La
plupart du temps, il se résorbe spontanément
mais nécessite parfois une évacuation chirurgi-
cale en fonction de l’importance de cet hé-
matome ou de ses conséquences (douleur im-
portante, compression nerveuse,risque d’infec-
tion...)
ZTroubles de la cicatrisation : La peau peut avoir
des difficultés à cicatriser et nécessiter des soins
infirmiers pendant plusieurs semaines, voire une
reprise chirurgicale.
ZInfection : Contamination du site opératoire par
un germe. Les germes de la peau, du système
digestif ou respiratoire, inoffensifs et même utiles
lorsque qu’ils se trouvent dans leur milieu ha-
bituel, peuvent devenir pathogènes lorsqu’ils
gagnent une autre localisation. La survenue
d’une infection, bien que rare (risque inférieur
à 1 % dans la plupart des établissements), est
une complication sévère et peut nécessiter une
reprise chirurgicale et la mise sous antibiotiques
plus ou moins longue. Toute incision chirurgicale
est une brèche dans l’organisme et le risque
de contamination existe. Dans la grande ma-
jorité des cas, les germes responsables de l’in-
fection du site opératoire proviennent du pa-
tient lui-même malgré toutes les précautions
prises au décours de l’intervention. Une infec-
tion du site opératoire augmente souvent la du-
rée des suites opératoires, le traitement est va-
riable en fonction de la localisation, de l’éten-
due, du germe incriminé, une ré intervention
peut être nécessaire. En chirurgie prothétique,
l’infection est une complication redoutée, c’est
pourquoi l’intervention est toujours entourée de
précautions drastiques, en préopératoire, per-
opératoire et postopératoire. Un patient por-
teur de prothèse doit rester vigilant à vie. En ef-
Page 3/5

Rupture du tendon d’Achille
fet, lors d’une infection quelque soit sa locali-
sation (urinaire, dentaire, cutanée, pulmonaire
etc.) le germe peut migrer dans la circulation
sanguine et se greffer dans l’articulation prothé-
tique, même à distance de la pose de prothèse.
En cas d’infection de prothèse (appelée aussi
sepsis), le changement voire le retrait des im-
plants prothétiques peut s’avérer nécessaire.
ZLes nerfs et artères qui entourent la cheville
peuvent être accidentellement blessés. Cette
complication exceptionnelle peut occasionner
une douleur, une perte de la sensibilité voire
une paralysie de certaines parties du pied. En
cas de lésion artérielle, une chirurgie vasculaire
peut être nécessaire.
ZRécidive
ZPhlébite. Des petits caillots de sang solidifié
peuvent se former et se coincer dans les veines
des jambes occasionnant une phlébite et né-
cessitant un traitement anti-coagulant pendant
plusieurs semaines. cf ci-dessus.
ZAlgodystrophie cf ci-dessus
ZDes réactions inflammatoires exacerbées
peuvent entrainer des adhérences et limiter la
mobilité de la cheville. Cependant, de nou-
veaux traitements existent et permettent de
gérer plus facilement cette complication rare.
ZDélire postopératoire. Parfois, les personnes
âgées vivent une période de confusion ou de
délire après une chirurgie. Il se peut qu’elles
agissent ou qu’elles parlent de façon anor-
male. Par exemple, il est possible qu’elles com-
mencent à oublier des choses, qu’elles soient
confuses, ou encore qu’elles voient, qu’elles
entendent ou qu’elles croient des choses qui
n’ont aucun sens. Le délire disparaît générale-
ment en quelques jours, mais, à l’occasion, il
subsiste pendant quelques semaines. De façon
générale, il est attribuable à plus d’une cause.
Les effets secondaires des anesthésiques et des
médicaments, le manque de sommeil, la dou-
leur, l’infection, le sevrage d’alcool, la constipa-
tion et un faible taux d’oxygène font partie des
causes courantes de délire. L’équipe soignante
cherche et corrige la cause du délire dans la
mesure du possible.
ZRétention urinaire. L’incapacité à uriner est un
problème très fréquent après tout type de chi-
rurgie. On règle le problème en insérant une
sonde dans la vessie pour évacuer l’urine. Il peut
rester en place pendant plusieurs jours ou être
retiré immédiatement après qu’on ait vidé la
vessie.
ZNausées. L’alimentation par voie intraveineuse
est généralement suffisante. Une fois que votre
estomac fonctionne normalement, vous pouvez
recommencer à vous alimenter comme d’ha-
bitude. Si les nausées et les vomissements per-
sistent, un médicament peut être administré.
ZRéactions allergiques. Les médicaments que
l’on vous a prescrits peuvent causer des réac-
tions allergiques. Les réactions à la pénicilline,
aux sulfamides et à la codéine sont les plus
courantes. Elles peuvent varier d’une éruption
cutanée légère à une réaction grave. N’ou-
bliez pas d’avertir votre médecin si vous avez
déjà présenté une réaction allergique. Si vous
croyez que vous avez une réaction allergique,
informez-en l’infirmière immédiatement.
ZCourt-on un risque vital en se faisant opérer ?
Toute opération chirurgicale comporte un tel
risque, si minime soit-il. Si votre état général est
bon, ce risque est minime. Cependant si votre
état général est moins bon (grand âge, mala-
dies graves du cœur, du poumon, obésité, etc.),
le risque peut être plus ou moins important. De
toute façon, un bilan de votre état de santé
global sera fait avant de vous opérer (généra-
lement lors de la consultation avec le médecin
anesthésiste). À son issue, vous serez informé(e)
des risques et invité(e) à poser toutes les ques-
tions nécessaires et à bien réfléchir avant de
prendre votre décision. Dans de rares cas, l’in-
tervention pourra même vous être formellement
déconseillée, si le risque encouru est supérieur
au bénéfice de l’intervention.
Quelles sont les séquelles possibles ?
ZLa persistance de douleur. La douleur est classi-
quement modérée après ce type de chirurgie,
mais, comme il l’a été expliqué, parfaitement
maîtrisée par le traitement qui vous sera prescrit.
Elle sera surtout présente en cas de chirurgie as-
sociant à la libération du nerf, des fractures des
métatarsiens médians.
ZLes complications neurologiques. l’anesthésie
(perte de sensibilité) ou les douleurs neuro-
logiques, dysesthésies, paresthésies, fourmille-
ment, brulure . . ..
ZLa persistance d’une raideur plus ou moins im-
portante peut se développer si la rééducation
post-opératoire n’est pas bien prise en charge.
ZLe gonflement (œdème) n’est pas à propre-
ment parler une complication, mais un élé-
ment normal des suites opératoires. Il dépend
bien sûr du geste effectué pour traiter votre
cas, mais également de particularités qui vous
sont propres, en particulier, la qualité de votre
réseau veineux. Selon son importance, il sera
pris spécifiquement en charge par des ca-
taplasmes d’argile verte qu’il est fortement
Page 4/5

Rupture du tendon d’Achille
conseillé de démarrer dès la fin du premier
mois (la cicatrisation cutanée doit être par-
faite), voire, des drainages lymphatiques fait par
le kinésithérapeute.
ZUne insuffisance de récupération musculaire Il
est possible de ressentir une certaine perte de
force en particulier pour monter sur la pointe
des pieds. Cela peut entraîner Cela peut entraî-
ner une difficulté pour certains gestes : monter
une cote ou des escaliers, courir, monter sur la
pointe des pieds, monter un escabeau, faire du
sport . . ..
Risques liés au tabagisme Il est établi que le taba-
gisme multiplie par 2 à 4 le risque de complications
postopératoires, et en particulier celui d’infection
et de nécrose cutanée. Cette majoration du risque
disparaît lorsque le tabac est arrêté complètement
pendant les 6 à 8 semaines qui précèdent l’inter-
vention, et les 2 à 4 semaines qui la suivent. Nous
déconseillons fortement l’usage du tabac pendant
cette période.
Court-on un risque assurez-vous vital? Toute opé-
ration chirurgicale comporte un tel risque, si mi-
nime soit-il. Si votre état général est bon, ce risque
est minime. Cependant si votre état général est
moins bon (grand âge, maladies graves du cœur,
du poumon, obésité, etc.), le risque peut être plus
ou moins important. De toute façon, un bilan de
votre état de santé global sera fait avant de vous
opérer (généralement lors de la consultation avec
le médecin anesthésiste). À son issue, vous serez in-
formé(e) des risques et invité(e) à poser toutes les
questions nécessaires et à bien réfléchir avant de
prendre votre décision. Dans de rares cas, l’inter-
vention pourra même vous être formellement dé-
conseillée, si le risque encouru est supérieur au bé-
néfice de l’intervention.
Votre intervention et une intervention de confort.
Si l’équipe médicale vous la propose, c’est que le
bénéfice attendu est incomparablement supérieur
aux risques encourus. RASSUREZ-VOUS ! Votre mé-
decin connaît bien ces complications et met tout
en œuvre pour les éviter. En cas de problème, ou
si vous constatez quelque chose d’anormal après
l’opération, n’hésitez pas en parler votre chirurgien.
Il est en mesure de vous aider au mieux puisqu’il
connaît précisément votre cas.
EN RÉSUMÉ
La suture du tendon d’Achille est une interven-
tion justifiée devant une rupture traumatique
complète. Le geste chirurgical est bien codi-
fié et les résultats sont en général excellents,
avec la récupération d’une résistance normale
du tendon d’Achille.
Quelques questions que vous devez vous poser
ou demander à votre chirurgien avant de vous dé-
cider
Pourquoi recommandez-vous cette chirurgie?
Y a-t-il d’autres solutions pour mon cas et pour-
quoi ne me les recommandez-vous pas?
Si je ne me fais pas opérer, mon état va-t-il se
dégrader?
Comment se passe l’acte chirurgical et en
avez-vous l’expérience? Quel est le temps opé-
ratoire? Quelle est la durée de l’hospitalisation?
Aurai-je beaucoup de douleurs? Comment la
traiter?
Quels sont les risques et/ou complications en-
courus?
Quels sont mes bénéfices à être opéré et quel
résultat final puis-je espérer?
Au bout de combien de temps pourrai-je re-
prendre mon travail ou mes activités sportives?
Quelle sera la durée de ma convalescence?
Me recommandez-vous un second avis?
Date et signature du patient (e) : . . . . . . . . . . . . . . . . . .
Page 5/5
1
/
5
100%