Actes invasifs à domicile

1
Prévention des Infections
Prévention des Infections
Associées aux Soins
Associées aux Soins
& Actes invasifs à domicile
& Actes invasifs à domicile
Journée Régionale
Journée Régionale
ARLIN Lorraine
ARLIN Lorraine –
–
CClin Est
CClin Est
N. Vernier
N. Vernier
O4 AVRIL 2O12
O4 AVRIL 2O12

2
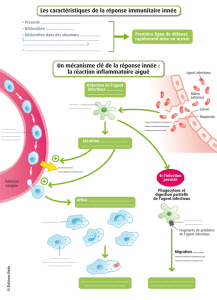
RISQUE INFECTIEUX & CONTEXTE de SOINS (1)
Soins à domicile versus soins hospitaliers
Mêmes règles professionnelles
Mêmes recommandations de bonnes
pratiques
Contexte de soins différents
Moyens
Organisation
Démarche qualité / certification

3
RISQUE INFECTIEUX & CONTEXTE des SOINS (2)
Évolution du système de santé
Vers une baisse des séjours hospitaliers et des DMS
Progression du maintien à domicile des patients
Développement des alternatives à l’hospitalisation
(Ambulatoire – HAD – SSIAD- Soins de ville)
Augmentation significative des soins ambulatoires
= soins extrahospitaliers réalisés le plus souvent sur
prescription médicale dans le cadre d’une prise en charge à
domicile.
Développement de soins techniques à domicile
Intervenants pluridisciplinaires
Professionnels de santé – prestataires médico-techniques

4
RISQUE INFECTIEUX & CONTEXTE des SOINS (3)
Prise en charge plus complexe et plus lourde de
patients à domicile
immunodéprimés, donc sensibles au risque infectieux.
Impact des conditions de vie et d’hygiène
niveau de salubrité en milieu rural comme en milieu urbain.
Progression des actes de soins avec gestion de DMI*
Cathétérismes, chambres implantables, sondages,
stomies.
Augmentation niveau de risque lié à l’usage de DMI
Nécessaire prise de conscience professionnelle
du risque infectieux lié à l’exercice à domicile
* IAS : infection associée aux soins / * DMI : dispositif médical implantable

5
Une seule attitude collective
Comportement professionnel et Respect
les règles déontologiques
Application des bonnes pratiques
d’hygiène de base
de gestion du matériel
de l’environnement de soins
des modes opératoires / protocoles
Développement professionnel continu
Développer ses compétences techniques
Actualiser ses connaissances
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
 63
63
 64
64
 65
65
 66
66
 67
67
 68
68
 69
69
1
/
69
100%