Soins IDE aux Prématurés

La prématurité
Caroline LOUBIER
Février 2008

Présentation d’un prématuré
Peau fine,
érythrosique et
recouverte d’un fin
duvet (« Lanugo »)
Absence de masse
graisseuse
Faible masse
musculaire
Abdomen saillant
Cartilage des oreilles
mou
«Est prématuré tout enfant né entre 22 et 37 SA »

Présentation d’un prématuré
Immaturité des
fonctions et des
organes :
Pulmonaire
Hémodynamique
Thermorégulation
Immunitaire
Métabolique
Neurologique

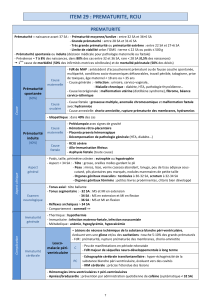
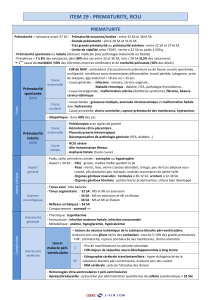
Définition de la prématurité
La prématurité moyenne
(33 à 36 SA +6j))
La grande prématurité
(27 à 32+6j)

La très grande prématurité
(<27 SA)
Fréquence : 25 % soit 64
enfants*
Mortalité : 15 % de
décès*
Durée moyenne
d’hospitalisation :
21 jours*
Séquelles : Fort risque de
retard de développement
à 2 ans (de la paralysie
cérébrale aux difficultés
scolaires)
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
1
/
23
100%