Fiche de cours - SVT Guilleray

THEME 3A
Chap1. La réaction inflammatoire, une réponse innée
SVT – TS
Lorsqu’un agent infectieux (bactérie, virus, champignon microscopique, etc.) pénètre dans l’organisme et commence
à s’y multiplier, on observe la mise en route très rapide d’un ensemble de réactions immunitaires qui constitue
l’immunité innée. La réaction inflammatoire est un des mécanismes essentiels de l’immunité innée.
Comment la réaction inflammatoire permet-elle à l’organisme de lutter contre les agents infectieux ?
1. La réaction inflammatoire est un processus de l’immunité innée
L’immunité innée est génétiquement héritée, présente dès la naissance et mise en route de façon très rapide dès la
première rencontre de l’organisme avec une situation de danger. Elle ne nécessite donc pas d’apprentissage
préalable. Elle repose sur des récepteurs et des mécanismes de reconnaissance non spécifiques de molécules
communes à de nombreux pathogènes (comme des éléments des membranes procaryotes par exemple). On observe
de grandes similitudes de séquences et de structure des récepteurs impliqués chez des organismes variés.
L’immunité innée est donc basée sur des mécanismes très conservés au cours de l’évolution. Elle est présente chez
quasiment toutes les espèces animales.
2. Les caractéristiques de la réaction inflammatoire
La réaction inflammatoire, ensemble de réactions de l’immunité innée, se met en œuvre en moins de 24 heures dans
des circonstances variées potentiellement dangereuses pour l’organisme : contamination par un agent infectieux,
présence de cellules cancéreuses ou de lésions tissulaires. Cependant, quel que soit le facteur qui la déclenche, la
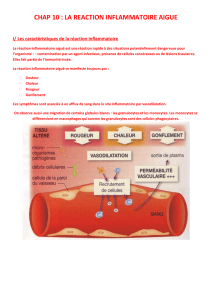
réaction inflammatoire se manifeste toujours par
4 symptômes stéréotypés au niveau du site infecté ou lésé : gonflement, rougeur, douleur et augmentation de
la température. Ces symptômes sont associés à un afflux de plasma sanguin vers ce site.
Une migration de leucocytes depuis le sang vers le tissu infecté ou lésé.
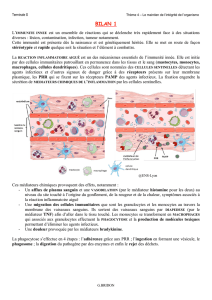
3. Les acteurs et les étapes de la réaction inflammatoire (TP1)
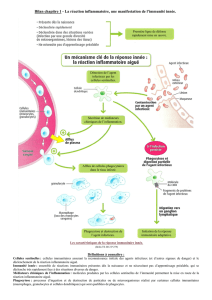
La réaction inflammatoire est initiée par des cellules immunitaires qui patrouillent en permanence dans les tissus
servant de portes d’entrée aux agents infectieux. Ces cellules sentinelles sont composées principalement des
mastocytes et des cellules dendritiques. Grâce à leurs récepteurs membranaires qui peuvent reconnaître de
nombreux pathogènes, ces cellules sécrètent des médiateurs chimiques de l’inflammation qui permettent la mise en
route de la réaction inflammatoire. Certains médiateurs, comme l’histamine, vont provoquer une vasodilatation des
capillaires du site touché et augmenter la perméabilité vasculaire pour le passage des leucocytes sanguins. Les
monocytes et les granulocytes vont ainsi passer du sang vers le site touché. Sur place, les monocytes se différencient
en macrophages. Les macrophages et les granulocytes vont alors produire d’autres médiateurs chimiques de
l’inflammation qui vont amplifier la réaction immunitaire (attraction massive de leucocytes, facilitation du passage des
leucocytes sanguins, etc.).
Ce sont les médiateurs chimiques sont ainsi à l’origine des manifestations de la réaction inflammatoire (afflux de
plasma provoquant rougeur et gonflement, douleur par stimulation de fibres sensibles à la douleur, chaleur et
migration de cellules immunitaires).
4. Elimination des pathogènes et issue de la réaction inflammatoire
Sur le site de l’inflammation, les granulocytes et les macrophages participent à l’élimination des agents infectieux
grâce au processus de phagocytose. La phagocytose se déroule en 4 étapes :
1. Adhérence de la cellule phagocytaire au pathogène grâce à des récepteurs non spécifiques
2. Ingestion du pathogène dans une vésicule cytoplasmique
3. Digestion du pathogène jusqu’à sa disparition
4. Présentation de peptides du pathogène à la surface membranaire de la cellule phagocytaire associés avec
des récepteurs membranaires du complexe majeur d’histocompatibilité (CMH). Les molécules du CMH
définissent l’identité d’un organisme.
La réaction inflammatoire se poursuit jusqu’à ce que la cause de son déclenchement ait totalement disparu. Mais
lorsque les mécanismes de l’immunité innée ne suffisent pas, les cellules dendritiques (capables de phagocytose)
migrent vers un ganglion lymphatique en présentant à leur surface membranaire des peptides du pathogène associés
à des récepteurs du CMH. Dans les ganglions lymphatiques, elles pourront initier une nouvelle phase de la réponse
immunitaire : la réponse immunitaire adaptative.
5. Contrôler l’inflammation
La réaction inflammatoire aiguë dure environ 48h. Pour des raisons de confort, mais aussi pour limiter les
conséquences secondaires, il peut être nécessaire d’aider l’organisme à contrôler l’inflammation. Il existe deux types
de médicaments anti-inflammatoire : les anti-inflammatoires non stéroïdiens (AINS) et les corticoïdes.
Les AINS, comme l’aspirine ou l’ibuprofène, empêchent la synthèse de médiateurs chimiques de
l’inflammation intervenant particulièrement dans la vasodilatation, les douleurs et la fièvre.
Les corticoïdes, comme la cortisone, empêchent également la synthèse de médiateurs chimiques, mais
réduisent aussi la vasodilatation et facilitent la phagocytose.
Toutefois, les deux types d’anti-inflammatoires ont des effets secondaires car ils agissent sur d’autres fonctions et
l’utilisation de corticoïdes implique même un suivi médical strict.
1
/
1
100%