Développement de nouveaux médicaments anticancéreux

Développement de nouveaux médicaments anticancéreux
& Pipeline Roche Oncologie
Dr Kathrin Stirnemann
Medical Science Liaison
Cancer du sein / Oncologie gynécologique
Roche Pharma (Suisse) SA

Disclaimer
Ce document contient des informations qui ne sont pas compatibles avec l'utilisation approuvée du produit.
Cette information peut se rapporter à une indication, une posologie, une administration, une population de
patients, une combinaison non approuvée ou d'autres applications non approuvés. Il n'est pas possible de tirer
des conclusions sur la sécurité et l'efficacité de ces applications non autorisées.

Table des matières
Partie 1
Généralités sur le développement d’un médicament anticancéreux
Partie 2
Pipeline Roche Oncologie – accent sur l’immunothérapie

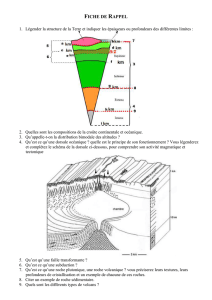
Le développement d’un médicament anticancéreux
Le développement d’un médicament anticancéreux est un processus de longue haleine, difficile et coûteux, qui peut
prendre jusqu’à 12 ans.
Depuis l’idée jusqu’à l’usage clinique du produit au quotidien, il convient de passer de nombreuses phases distinctes,
que l’on peut répartir grossièrement entre les catégories suivantes :
0) l’idée (information sur une molécule cible, voie de signalisation, etc.)
1) la recherche en laboratoire
(criblage, culture cellulaire et tests sur les animaux)
2) les études cliniques sur l’Homme
3) le processus d’autorisation de mise
sur le marché

Les différentes étapes dans le développement d’un médicament
Idée
Criblage
Tests in vitro
Tests in vivo
Phase I Phase II
Phase III
Autorisation
de mise sur
le marché
Obligation de
prise en
charge
Y
Y
Y
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
1
/
33
100%