Julie Chapon Digestif Pr K. Chaumoitre 10 Pages Imagerie

Digestif- Imagerie Digestive
1/10
04/05/15 8h-9h
MILNIS Michka L2
CR: Julie Chapon
Digestif
Pr K. Chaumoitre
10 Pages
Imagerie Digestive
La diapositive du cours est disponible sur l'ent.
A. Moyens d'imagerie
I. La radiographie standard = Abdomen Sans Préparation (ASP)
L'ASP permet de visualiser les forts contrastes en différenciant les gaz, la graisse, l'eau et le calcium.
Il est utilisé pour la recherche de calcifications, ou encore la répartition des gaz digestifs. Toutefois, l'ASP a une
place réduite face au scanner et à l'échographie. Mais cette technique reste classiquement indiquée en
pathologie digestive. L'ASP est caractérisé par une sensibilité et une spécificité faibles. C'est un examen
irradiant (=200 radiographie du thorax).
L'ASP permet différents types de clichés:
ASP couché de face
ASP couché en face latéralisé en décubitus latéral gauche avec rayon directeur horizontal
ASP debout de face, qui permet de distinguer:
- Niveaux hydroaériques
- Pneumopéritoine
Recommandations HAS 2009 pour ASP
Corps étrangers radio-opaques ingérés dangereux (acérés)
Perte d'un stérilet (DIU)
Constipation du sujet âgé ou du psychiatrique (fécalome)
Bilan pré-opératoire sur lithiases urinaires
Suivi colique néphrétique
Suivi dérivation ventriculo-péritonéale
Aucune indication reconnue dans les douleurs abdominales ou les occlusions
Si l'ASP est prescrit pour des indications en dehors de ces recommandations, l'examen ne sera pas remboursé.
Plan:
A. Moyens d'imagerie
I. Radiographie standard (ASP)
II. Radiographie avec contraste
III. Scanner
IV. Examen non irradiants
B. Principales pathologies du tube digestif
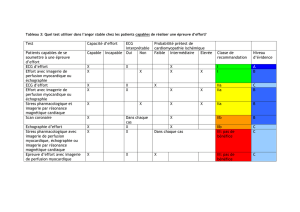
I. Ischémies mésentériques
II. Maladies Inflammatoires Chroniques Intestinales (MICI)
III. Appendicite
IV. Sigmoïdite diverticulaire
V. Cancer du rectum
VI. Occlusion

Digestif- Imagerie Digestive
2/10
En résumé: l'ASP est indiqué dans les cas de constipation en particulier du sujet âgé ou psychiatrique, pour le
suivi de lithiase urinaire et dans les ingestions de corps étrangers.
II. Radiographie avec contraste
En radiographie standard il y a un contraste spontané composé de 4 niveaux de gris:
Air = noir
Graisse = gris foncé
Eau = gris clair
Os = blanc
On peut accentuer le contraste en utilisant des produits de contraste barytés (Baryum=56Ba) ou iodés (Iode=53I).
a) Produits de contraste barytés
Le baryum a un numéro atomique élevé ce qui lui permet d'absorber les rayons X. On l'utilise uniquement pour
les opacifications digestives par voie haute ou par voie basse (lavement). Il ne peut pas être injecté en raison de
sa consistance épaisse (comme du plâtre liquide). Il est contre-indiqué en cas de (ou suspicion) de brèche
digestive.
Les produits de contrastes barytés sont administrés pour les examens suivants:
TOGD: Transit gastro-duodénal
Remplacé par l'endoscopie (FOGD)
Bilan pré-opératoire (RGO) CR : permet au chirurgien
d'avoir une vision coronale du la zone à opérer.
Transit du grêle:
Irradiant, long
Remplacé par entéro-IRM ou entéro-Scanner
Capsule vidéo (à avaler, contient une caméra)
Lavement opaque:
Remplacé par coloscopie
CR : le lavement est réalisé par voie rectale. On peut utiliser la technique de double contraste en
injectant de l'air après avoir vidé la baryte, ce qui permet de bien visualiser les parois.

Digestif- Imagerie Digestive
3/10
b) Produits de contraste iodés
Ils sont en règle générale injectés en intravasculaire. Le séjour intravasculaire est très bref puis diffusion dans le
secteur interstitiel et excrétion urinaire et un peu par voie biliaire.
Les indications sont larges et ont toutes pour but l'opacification:
Vasculaire (angiographies), artères (artériographies) ou veines (phlébographies)
Appareil urinaire (urographie intraveineuse, cystographie)
Articulaire (arthrographie)
Utérine (hystérosalpingographie) pour vérifier la perméabilité des trompes
Méninges (myélographie et saccoradiculographie)
III. Scanner ou Tomodensitométrie
Même principe que la radiologie conventionnelle (rayons X, air, graisse, eau, os, contrastes artificiels). Mais le
mode d'acquisition est différent : un faisceau de rayons X découpe des tranches de patients d'environ 1 mm
d'épaisseur.
Les densités de gris sont réparties arbitrairement de +1000à -1000, où -1000 correspond à la densité de l'air, -
100 la densité de la graisse et où 0 correspond à la densité de l'eau. Cette échelle est l'échelle de Hounsfield
(inventeur du scanner).
Il y a 2000 niveaux de gris mais l’œil n'est capable de voir que 16 à 32 niveaux de gris,
Fenêtrage de largeur limitée à des niveaux déterminés
Les produits de contraste sont utilisés de la même façon qu'en radiologie conventionnelle ou vasculaire.
Eau
Air Graisse Muscle Os
Noir Gris foncé Gris clair Blanc
-1000 -100 0 40 +1000
Schéma réalisé par la prof au tableau. Le rectangle correspond à un exemple de fenêtrage: on limite la largeur
afin que l’œil puisse distinguer plus facilement les différents niveaux de gris.
La tomodensitométrie consiste en:
Coupes axiales
Avec ou sans injection d’iode
Reconstructions multi-planaires, MIP, reconstructions volumiques
Niveaux de gris (unités Hounsfield) de -1000 à +1000 UH
Fenêtrage

Digestif- Imagerie Digestive
4/10
Scanner hélicoïdal multibarrette (rapidité, reconstructions)
Indications en pathologie digestive
Très larges indications surtout chez l’adulte. CR : chez l'enfant on préfèrera l'échographie.
Examen irradiant
CR : contrairement à l'échographie, on verra mieux si le patient est un peu gros cas le gras permettra
de séparer les organes.
Examen de référence dans l’abdomen aigu de l’adulte
Occlusions
Douleurs abdominales
Hémorragies digestives
Suspicion d’appendicite, de sigmoïdite
Traumatisme
Suspicion d’ischémie mésentérique...
Protocoles
Généralement:
Acquisition sans IV (calcifications)
Puis acquisition avec IV iode (temps artériel et/ou portal)
Plus ou moins balisage voie haute ou voie basse
Cas particulier:
Coloscanner sans IV après insufflation à l’air ou au CO2: visualisation des polypes. CR : cela
permet de réaliser une coloscopie virtuelle sans anesthésie et rapide. Cependant si on trouve des
polypes il faudra quand même faire une endoscopie pour les enlever...
Entéroscanner: avec IV après opacification voie haute du grêle (on fait boire de l'eau au patient
avant l'examen pour remplir le grêle)
Scanner abdominal. Séquence sans IV: Calcification, lithiase . Densité
d’une lésion avant PDC (adénome surrénale).
Peut suffire pour bilan de colique néphrétique.
Temps artériel (30 sec +iv)
Bilan vasculaire (aorte, artères rénales)
Rehaussement du cortex rénal
Tumeurs hypervascularisées (adénomes hépatiques...)
IV. Examens non irradiants
a) Échographie
Zone noire = sans interface ultrasonore = anéchogène, généralement en arrière de cette zone on
observera un renforcement postérieur.

Digestif- Imagerie Digestive
5/10
L'importance des échos (points blancs) dans les tissus permettra de décrire des tissus hypoéchogènes,
échogènes et hyperéchogènes. Une lésion pourra être hétérogène ou homogène.
Une structure hyperéchogène peut absorber complètement les ultrasons et générer en arrière d'elle un
cône d'ombre (calcul).
Par contre, les interfaces majeurs comme l'air ou l'os créeront une réflexion totale du faisceau qui
rebondira entre la sonde et l'interface créant en arrière de l'interface des échos fantômes appelés échos de
répétition.
L'échographie permet la visualisation des organes pleins, des vaisseaux, des canaux, des épanchements
liquidiens, des parois digestives. Cette technique est non irradiante puisqu'elle utilise les ultrasons et disponible.
Les indications sont larges.
Les limites sont:
la morphologie du patient: les structures ne sont pas facilement visualisables chez les patients
obèses
Les gaz: limites en échographie digestive si patient ballonné
L'échographie utilise une sonde linéaire superficielle à haute fréquence qui permet de voir les 3 couches du tube
digestif:
Musculeuse: Hypoéchogène
Sous-muqueuse: Hyperéchogène
Muqueuse: Hypoéchogène
L'échographie est indiqué en pathologie digestive principalement pour:
les enfants, la femme jeune, le sujet mince
les appendicite, colite, MICI (Maladie Inflammatoires Chroniques Intestinale
b) Imagerie par Résonance Magnétique (IRM)
1) Les séquences
► Séquences de base: T1 et T2
T1: Mise en évidence de la morphologie
T2: Étude de la fonction (œdème)
► 2 grands types: SE (spin écho) et EG (écho de gradient)
SE séquences longues mais bonne résolution spatiale (ostéo-articulaire)
EG séquences rapides (abdomen, angio….) CR : permet de demander au patient rester en apnée
pendant l'examen.
2)Produit de contraste IRM
Le produit de contraste utilisé dans les IRM est le gadolinium. Il possède une biodisponibilité identique aux
produits de contraste iodés.
Le gadolinium provoque une hyperintensité sur les images pondérées en T1 lorsque la structure fixe ce produit
de contraste (pas d'effet en T2).
En IRM il n'existe pas d'échelle de densité et on parle d'hyper ou d'hypo-intensité en T1 ou en T2 en fonction de
l'aspect d'un tissu quelconque par rapport aux tissus adjacents.
Contre-indications du gadolinium: grossesse, allergie, insuffisance rénale sévère (clairance<30)
3) Principales indications en pathologie digestive
► Maladies inflammatoires chroniques (Crohn et RCH= Rectocolite Hémorragique))
 6
6
 7
7
 8
8
 9
9
 10
10
1
/
10
100%