– UEVII: Physiologie – - Fichier

2016-2017 Physiologie
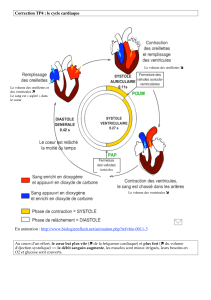
Le cœur
– UEVII: Physiologie –
Électrophysiologie cellulaire cardiaque
Semaine : n°20 (du 20/02/17 au
24/02/17)
Date : 21/02/2017
Heure : de 10h30 à
12h30 Professeur : Pr. Duriez
Binôme : n°68 Correcteur :n°73
Remarques du professeur : Aucune remarque particulière
PLAN DU COURS
I) Principaux courants ioniques impliqués dans le PA ventriculaire (suite)
A) Le courant sortant potassique
II) Période réfractaire
III) Propagation de l'excitation
IV) Automatisme cardiaque
A) Généralités
B) Morphologie des PA du nœud sinusal
C) Principaux courants impliqués dans l'activité cardiaque sinusale
D) Chronologie de l'activité électrique du cœur
E) Le nœud auriculo-ventriculaire et son intérêt en physiopathologie
V) Propagation de l'onde électrique
A) G énéralités
B) Effets du système sympathique sur le nœud sinusal
C) Mode d'action de l'adrénaline et de la noradrénaline
D) Effets du système parasympathique sur le nœud sinusal
1) Faible stimulation : faible dose d'acétylcholine
2) Forte dose d'acétylcholine (correspond à des moments anormaux de la vie :
syncope vagale)
VI) Processus de dépolarisation-repolarisation au niveau d'une fibre
myocardique isolée
VII) Schéma d'activation ventriculaire
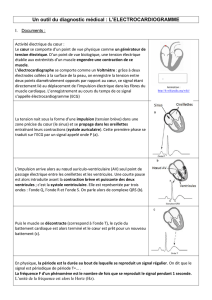
VIII) L'électrocardiogramme
1/20

2016-2017 Physiologie
A) Les dérivations standardisées
1) Les dérivations bipolaires
2) Les dérivations unipolaires
B) Les dérivations précordiales
C) Tracé ECG
2/20

2016-2017 Physiologie
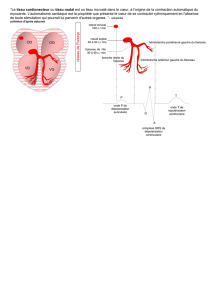
I) Principaux courants ioniques impliqués dans le PA ventriculaire (suite)
A) Le courant sortant potassique
Dernière phase du potentiel d'action = phase de repolarisation
On l'appelle la phase 3 des Potentiels d'Action. Elle est liée à un courant sortant potassique retardé de type
Ik. Ce courant détermine la durée des PA.
•Quand il est intense, la cellule se repolarise plus rapidement et le PA diminue de durée.
•Quand le courant est moins marqué, la cellule ralentit sa repolarisation et le PA augmente de durée.
Par exemple, ce courant est sensible à la stimulation adrénergique de type β. Dans ce cas, lorsqu'il est
stimulé, il diminue la durée des PA. C'est très utile car en cas de stimulation adrénergique, on a une accélération du
rythme cardiaque. Donc pour passer par exemple de 60 battements/minute (60 PA/minute) à 200
battements/minute (200 PA/minute), il est nécessaire de diminuer la durée de ces PA.
→ En augmentant ce courant potassique, on arrive à diminuer la durée de ces PA, ce qui permet l'accélération
du rythme cardiaque.
Ce courant potassique peut être divisé en trois courants différents
:
–Ikr
Les médicaments vont être la cible de différentes substances et de différents médicaments.
Par exemple, le Sotalol est un β bloquant particulier. Il est capable de venir bloquer les composantes du courant
potassique et d'allonger les potentiels d'action. Il appartient à la classe 3 des anti-arythmiques.
–Iks
Il est sensible à la stimulation adrénergique mais non sensible aux anti-arythmique de classe 3. Il s'agit d'un
courant potassique global qui accélère la repolarisation. Il intervient pour déterminer la durée de PA. Il est formé
de plusieurs composantes, certaines étant sensibles aux médicaments anti-arythmique.
–Ikur
Il intervient en fin de repolarisation, il accélère la repolarisation et amène le potentiel de membrane au niveau du
potentiel de repos. C'est un courant qui termine la repolarisation.
N.B : Le potentiel de repos est lié à des canaux de fuite au potassium.
3/20

2016-2017 Physiologie
II) Période réfractaire
La notion de période réfractaire pour les cellules cardiaques est très importante. Elle est beaucoup plus
importante que pour les cellules nerveuses.
Cette période définit le risque de générer certains troubles du rythme et donc certaines arythmies cardiaques
peuvent être très graves. De nombreux médicaments anti-arythmiques interviennent en agissant sur la durée de
cette période réfractaire.
Principe
: C'est le même que pour la cellule nerveuse.
On stimule avec une électrode. On déclenche un PA normal avec cette première stimulation. On envoie des extra-
stimuli de plus en plus éloignés du premier. Les premiers extra-stimuli ne provoquent aucune modification du
décours du PA car on est dans la période réfractaire absolue.
→ Pendant cette période, les canaux sodiques voltages dépendants sont encore en conformation ouverte ou
sont passés en conformation fermée inactivable. Ils ne peuvent donc plus s'ouvrir.
Ils doivent repasser en conformation fermée activable pour être en mesure de s'ouvrir à nouveau. Cela se fait avec
une probabilité. Par exemple, sur 10 000 canaux, pour un extra stimuli assez proche, on aura 8 canaux qui seront
capables de s'ouvrir et on va générer une petite activité électrique.
Plus on s'éloigne de la première stimulation, plus on a une probabilité d'avoir un nombre important de canaux
sodiques activables.
Après un certain délai, on se rapprochera d'un PA identique au PA initial.
Cette période correspond à la période réfractaire relative : elle permet de récupérer un PA identique au
premier.
Pour la cellule cardiaque, la différence de temps qu'il y a entre la période réfractaire absolue et la période
réfractaire relative est très importante d'un point de vue physiopathologie. Dans cet espace de temps, on est
capable de générer des PA de très mauvaise qualité et si on a dans le cœur une stimulation de ce type à un moment
donné, on peut déclencher une activité électrique anormale de l'ensemble du cœur appelée arythmie.
→ Cette période joue un rôle important en physiopathologie cardiaque dans le cadre des arythmies cardiaques, elle
est vulnérable.
Comment se propage l'onde d'excitation électrique le long de la cellule cardiaque et de cellule cardiaque à une
autre ?
4/20

2016-2017 Physiologie
III) Propagation de l'excitation
A un endroit donné, un PA crée une dépolarisation locale de la membrane avec une translocation de
charges négatives sur la face interne de la membrane, diminuant la différence de potentiel entre la face externe et
la face interne et créant donc une petite dépolarisation locale qui génère un nouveau PA..
A son tour, il dépolarise localement la membrane générant un nouveau PA.
→ Le mécanisme de propagation le long de la cellule cardiaque est exactement le même que celui qui concerne la
propagation le long de la cellule nerveuse.
Les cellules cardiaques sont connectées et entre les cellules cardiaques il y a des jonctions qui sont des
canaux ioniques qui permettent le déplacement de charges électriques. Lorsqu'un PA arrive à l'extrémité d'une
cellule cardiaque, il génère un courant local et qui grâce à ses jonctions perméables permet le passage d'ions et
permet de générer un courant local sur la cellule cardiaque suivante qui génère elle-même un PA et qui se propage
sur la cellule cardiaque suivante etc...
→ Les jonctions permettent donc la propagation des PA de cellule à cellule
IV) Automatisme cardiaque
A) Généralités
Le cœur possède son propre automatisme.
L'automatisme siège dans une partie du cœur située dans l'oreillette droite en dessous de la veine cave
supérieure = nœud sinusal.
Les cellules du nœud sinusal ont des automatismes, une activité électrique spontanée. Cette activité se propage
vers les cellules contractiles musculaires voisines. Elle va stimuler l'ensemble des oreillettes et provoquer la
contraction des oreillettes.
–Si on plante une microélectrode dans les cellules contractiles auriculaires, on a ce type de PA (image ci-
dessus).
–Si on plante une microélectrode dans le nœud sinusal, on observe des PA totalement différents dans leur
morphologie à ceux des cellules contractiles. Ces PA apparaissent spontanément.
5/20
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
1
/
20
100%