Contexte et méthodologies pour l`évaluation médico l`évaluation

Contexte et méthodologies pour Contexte et méthodologies pour
l’évaluation médicol’évaluation médico--économique de économique de
deux axes du PRT Bourgogne :deux axes du PRT Bourgogne :
TéléAVCTéléAVC etet «« Maillage d’accès aux Maillage d’accès aux
soinssoins »»
Christine Peyron
Laboratoire d’Economie de Dijon (LEDi) - UMR 6307
Université de Bourgogne

Le contexte de l’étude
•L’ARS de Bourgogne a sollicité l’EES (LEDi) pour évaluer
deux axes du PRT régional
•Des chercheurs présents en amont des mises en place des
dispositifs et dans les COPILS
•Des objets de recherche différents (activité, périmètre et
acteurs, maturité)
•TéléAVC
•Maillage d’accès aux soins.
Des méthodologies adaptées.

1 1 -- TéléAVCTéléAVC
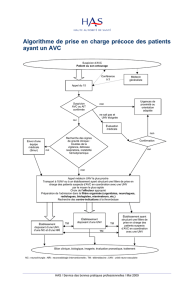
Améliorer la PEC des patients AVC avec l’accès à l’expertise des
UNV, raccordées aux CH via la TLM (téléexpertise, téléconsultation,
téléassistance)
Déployer la fibrinolyse auparavant réservée aux UNV
•Un territoire étendu et des temps d’accès longs
•Registre dijonnais des AVC, Réseau Bourgogne-AVC, Réseau ReBon
•Un matériel (plus) performant, une plate-forme, un workflow, la sécurité des
données, des formations pour les urgentistes
Une évaluation en 3 parties complémentaires :
•Une étude coût-efficacité
•Une matrice d’impacts
•Une évaluation des coûts hospitaliers réels de la PEC des patients
fibrinolysés vs les recettes perçues

Une éUne étude coûttude coût--efficacité : analyse de décisionefficacité : analyse de décision
Evaluer le rapport coût-efficacité des prises en charge avant et après mise en
place de la TLM
Evaluer l’évolution du différentiel selon la localisation du patient.
Critères d’efficacité : Nombre de décès - Nombre de patients à handicap sévère ou
modéré (Rankin)
Evaluation des coûts : Coûts directs médicaux (Assurance Maladie).
Critères d’efficience : Coût par décès évité - Coût par handicap sévère évité.
Arbre de décision valorisé à partir de dossiers patients (tirage aléatoire au ¼ i.e. un
échantillon d’environ 1000 patients)
Résultats attendus
Mettre en perspective les risques et bénéfices cliniques et les coûts des deux prises en charge
en Bourgogne (avec ou sans télémédecine)
Comparaison en termes d’équité spatiale des résultats territorialisés

Une Une mmatrice d’impacts atrice d’impacts
Inspirée du rapport HAS sur l’efficience de la TLM
Tenir compte des points de vue et des dimensions des résultats
Définir les impacts, les traduire en termes d’indicateurs :
Moyens, processus, résultats
Références : Normes – Suivi dans le temps et par établissements
Valorisation : Plateforme + collecte/enquête ad hoc.
 6
6
 7
7
 8
8
 9
9
1
/
9
100%