La synchronisation des temps médicaux et non médicaux

116 janvier 2017
Colloque ANAP
« SOIGNER LE TRAVAIL D’EQUIPE DANS L’INTERET DU PATIENT »
La synchronisation des temps
médicaux et non médicaux
CH de LE MANS
Dr MOTREUIL-CARRADE, Martine AUBERT, Yvette GOOCH, Franck RIBOUCHON

Un projet inscrit dans le plan stratégique « CHM 2020 »
Dans le cadre de l’élaboration de son projet d’établissement en 2014,
on retrouve un axe : « Mieux coordonner les interventions
médicales et soignantes dans la journée du patient »
2
Le lancement de l’appel à projet de l’ANAP en
2015 était synchrone avec notre démarche
institutionnelle
Accompagnement de 6 pistes
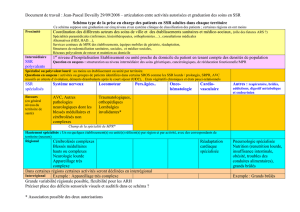
Coordination des temps de présence auprès des patients au Service
d’Accueil des Urgences
Elaboration et suivi d’une charte de fonctionnement en unité de soins
Coordination d’une équipe en hôpital de jour et consultation
pluridisciplinaire
Coordination de la planification des présences en secteur de consultations
et explorations
Collaboration avec les équipes transversales en SSR
Organisation des visites en unités de soins

Pourquoi une piste sur la « Collaboration avec les équipes
transversales en SSR » ?
3
Un Pôle d’Activités Cliniques
Transversales d’Education et de
Support
Une opportunité sur le SSR
-Une lisibilité institutionnelle
- Un management regroupé
- Un Pôle déjà «en marche» sur la question
des interfaces
- Un regroupement sur un seul site des SSR avec
disparité des fonctionnements
- Un projet médical en construction
-Un déficit de ressources humaines et d’attractivité
pour les Masseurs-Kinésithérapeutes

Présentation de la démarche de synchronisation
•Constat :
-L’organisation est guidée par les soins de nursing entraînant :
Déperdition de temps pour les transversaux
Pénalisation pour les patients
Impact sur les visites médicales
-Un partage d’information chronophage, morcelé, avec une moindre plus value
•Méthode :
–Objectiver –Analyser –Associer
•Actions concrètes :
–Programmation des séances de rééducation et planification des actes de soins
en fonction de l’agenda patient
–Organisation du brancardage mise en place
–Utilisation priorisée d’une salle de rééducation équipée
–Contribution progressive des soins de support aux temps de synthèse et
réunions collaboratives
4

Les difficultés et les fragilités
•Vigilance sur la capacité de chacun des acteurs à
réaliser les soins dans une bonne coordination
–Médecin
–Masseurs-Kinésithérapeutes et ergothérapeutes
–Soignants
–Brancardiers
Possibles tensions interprofessionnelles
•Limites de l’espace, du matériel et de l’informatique
5
 6
6
 7
7
1
/
7
100%