Médecine Générale Emilie LIGNON HERAULT

UNIVERSITE DE NANTES
_______
FACULTE DE MEDECINE
______
Année 2011 N° 43
THESE
pour le
DIPLÔME D'ETAT DE DOCTEUR EN MEDECINE
Médecine Générale
par
Emilie LIGNON HERAULT
née le 21 février 1979 à Nantes (Loire Atlantique)
______
Présentée et soutenue publiquement le 28 juin 2011
______
L'HYGIÈNE EN MÉDECINE GÉNÉRALE:
ÉTAT DES LIEUX DANS L'AGGLOMÉRATION NANTAISE
______
Président: Monsieur le Professeur Rémy SENAND
Directeur de thèse: Madame le Docteur Noëlle RAILLARD
Membre du jury: Monsieur le Professeur Jacques BARRIER
Membre du jury: Monsieur le professeur Pierre LOMBRAIL

SOMMAIRE
LISTE DES ABREVIATIONS …...................................................5
TABLE DES ILLUSTRATIONS …...............................................6
I- INTRODUCTION ............................................................7
II- L'HISTORIQUE DE L'HYGIENE …............................11
II-1. L'histoire de l'hygiène …..........................................................12
II-1.1. L'antiquité …................................................................12
II-1.2. Le moyen-âge …..........................................................12
II-1.3. La renaissance …..........................................................12
II-1.4. Les XVII et XVIIIème siècle …...................................13
II-1.5. Le XIXème siècle ….....................................................13
II-1.6. Le XXème siècle ….......................................................15
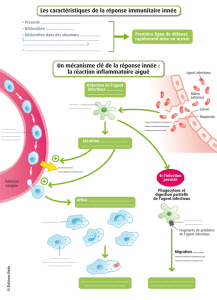
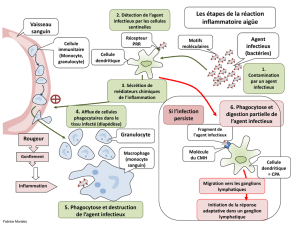
II-2. La transmission des agents infectieux …...................................15
II-2.1. Les modes de transmission des agents infectieux ….....15
II-2.2. Les populations à risque …............................................17
II-2.3. Le risque infectieux lié aux soins en pratique
ambulatoire …...............................................................18
II-3. Les recommandations ….................................... …..................21
II-3.1. L'organisation et entretien des locaux et matériaux ..….22
II-3.2. La gestion du matériel médical …..................................23
II-3.3. Les précautions standard …............................................24
II-3.4. Les précautions supplémentaires …................................25
II-3.5. Les précautions spécifiques …........................................28
II-4. La législation médicale …..........................................................29
II-4.1. La responsabilité professionnelle …...............................29
II-4.2. Les textes officiels …......................................................30
III- OBJECTIF DE L'ENQUETE.............................................34

2
IV- MATERIEL ET METHODE …......................................36
IV-1. La méthode d'investigation ..…..............................................37
IV-2. Le référentiel …......................................................................38
IV-3. Le questionnaire …............................….................................38
IV-3.1. Établissement du questionnaire …..............................38
IV-3.2. Description du questionnaire …..................................39
IV-3.3. Modalités de remplissage ….......................................39
IV-4. La population étudiée ….........................................................40
IV-4.1. Constitution de la population étudiée ….....................40
IV-4.2. Champ d'investigation …............................................40
IV-5. Le déroulement de l'enquête …...............................................41
V- RESULTATS STATISTIQUES …....................................42
V-1. Caractéristiques de la population …......................................43
V-2. Organisation et entretien des locaux......................................43
V-3. Choix et traitement du matériel médical ...............................45
V-4. Précautions standard …...........................…...........................47
V-5. Antisepsie …..........................................................................49
V-6. Vaccination …........................................................................50
V-7. Connaissance bibliographique …...........................................50
VI- DISCUSSION …..............................................................51
VI-1. Discussion de la méthode et du matériel …............................52
VI-1.1. Discussion de l'enquête …...........................................52
VI-1.2. Discussion du questionnaire …....................................53
VI-2. Analyse des résultats …..........................................................54
VI-2.1. Description des études servant à la comparaison …....54
VI2.2. Profil des répondants …................................................54
VI-2.3. Pratiques conformes aux recommandations …............55
VI-2.4. Pratiques non conformes aux recommandations ….....58
VI-3. Discussion des résultats ….....................................................60
VI-3.1. Perception du risque infectieux …..............................60
VI-3.2. Les freins à l'application des recommandations ….....62
VI-3.3. Les voies d'amélioration ….........................................62
3

VII- CONCLUSION …............................................................64
VIII- ANNEXES …....................................................................66
VIII-1. Annexe 1: Lettre explicative …...........................................67
VIII-2. Annexe 2: Questionnaire ….................................................68
VIII-3. Annexe 3: Lettre de relance …............................................72
IX- REFERENCES BIBLIOGRAPHIQUES …......................73

4
LISTE DES ABREVIATIONS
CTIN: Comité Technique des Infections Nosocomiales
DGS: Direction Générale de la Santé
DHOS: Direction de l'Hospitalisation et de l'Organisation des Soins
CTINILS: Comité Technique des Infections nosocomiales et des
Infections Liées aux Soins
IAS: Infections Associées aux Soins
GAMM: Groupe des Assurances Mutuelles Médicales
BCG: Bacille de Clamette-Guérin
HAS: Haute Autorité de Santé
OMS: Organisation Mondiale de la Santé
SIDA: Syndrome d'ImmunoDéficience Acquise
VIH: Virus de l'Immunodéficience Humaine
SFTG: Société de Formation Thérapeutique du Généraliste
OPCT: Objet Piquant Coupant Tranchant
DASRI: Déchets d'activité de Soins à Risque Infectieux
AFNOR: Association Française de Normalisation
DM: Dispositifs Médicaux
AMM: Autorisation de Mise sur le Marché
BMR: Bactérie Multi-Résistante
FFP: Filtering Facepiece Particles (pièce faciale filtrante contre les
particules)
SRAS: Syndrome Respiratoire Aigu Sévère
ONIAM: Office National d'Indemnisation des Accidents Médicaux
ANAES: Agence Nationale d'Accréditation et d'Évaluation en Santé
ANDEM: Agence Nationale pour le Développement de l'Évaluation
Médicale
CCLIN: Centre de Coordination de la Lutte contre les Infections
Nosocomiales
SHA: Solution Hydro-Alcoolique
SARM: Staphylococcus Aureus Résistant à la Méticilline
VHC: Virus de l'Hépatite C
VHB: Virus de l'Hépatite B
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
 63
63
 64
64
 65
65
 66
66
 67
67
 68
68
 69
69
 70
70
 71
71
 72
72
 73
73
 74
74
 75
75
 76
76
 77
77
 78
78
 79
79
 80
80
 81
81
1
/
81
100%