Atteinte ophtalmologique et pathologie articulaire chez l

La Lettre du Rhumatologue - n° 245 - octobre 1998
32
A
TTEINTE OPHTALMOLOGIQUE
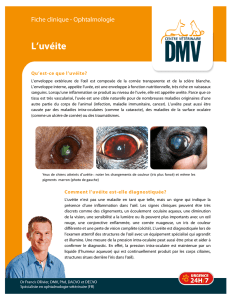
es atteintes ophtalmologiques au cours des pathologies
rhumatologiques de l’enfant peuvent être particulière-
ment variées. Parmi celles-ci, l’uvéite, associée aux
arthrites chroniques juvéniles ou aux spondylarthropathies, est
au premier plan. Cette manifestation inflammatoire endoculaire,
lorsqu’elle n’est pas diagnostiquée à temps, est susceptible d’un
retentissement sévère sur la fonction visuelle. La collaboration
entre rhumatologue et ophtalmologiste est donc essentielle pour
identifier les enfants à risque de développer ces uvéites et pour
définir des modalités de suivi optimal. Par ailleurs, des patholo-
gies non inflammatoires de l’appareil locomoteur peuvent éga-
lement s’associer à des anomalies ophtalmologiques, comme au
cours du syndrome de Marfan. Dans tous les cas, l’examen oph-
talmologique peut être contributif pour le diagnostic étiologique
d’une pathologie rhumatismale de l’enfant. Parfois, la sévérité
d’une atteinte oculaire conditionnera la conduite thérapeutique.
UVÉITE : GÉNÉRALITÉS
Classification
Étymologiquement synonyme d’inflammation de l’uvée, le terme
d’uvéite définit de nos jours l’inflammation intraoculaire. L’uvéite
peut constituer une maladie oculaire isolée ou s’associer à des
manifestations systémiques. Les uvéites de l’enfant sont des
formes rares (2 à 5,8 % des cas selon les séries) (2). Les arthrites
chroniques juvéniles (ACJ) sont la première cause de ces uvéites
de l’enfant. Leur prise en charge est distincte de celle des uvéites
de l’adulte.
On distingue les uvéites suivant leur évolution, aiguë ou chro-
nique, et le siège de leur atteinte principale : on parle d’uvéite
antérieure lorsque l’inflammation prédomine en avant du plan
cristallinien. Les termes d’iritis, de cyclite antérieure et d’irido-
cyclite correspondent également à cette localisation.
Les uvéites intermédiaires correspondent à l’inflammation du
vitré (hyalite) et de la périphérie choriorétinienne (pars-planite).
Les aspects biomicroscopiques en “banquise” ou “œufs de
fourmi” sont caractéristiques de cette localisation. Ils correspon-
dent à des conglomérats de cellules inflammatoires.
Les uvéites postérieures, moins fréquentes, mais au pronostic
visuel plus sévère, regroupent les atteintes choriorétiniennes se
situant en arrière de l’équateur du globe oculaire.
Enfin, les panuvéites sont caractérisées par une atteinte inflam-
matoire de toutes les structures endoculaires.
Signes cliniques et sémiologie ophtalmologique
L’inflammation aiguë est habituellement caractérisée par des dou-
leurs, une rougeur avec cercle périkératique, une photophobie et
une baisse d’acuité visuelle plus ou moins marquée selon l’im-
portance du trouble des milieux oculaires.
L’inflammation chronique n’entraîne le plus souvent pas de
rougeur.
Atteinte ophtalmologique et pathologie articulaire
chez l’enfant
●
Drs D. Monnet*, A. Brezin*
■Les uvéites, atteintes inflammatoires endo-oculaires,
sont classées en fonction de leur localisation (antérieure,
intermédiaire, postérieure) et de leur évolution (aiguë ou
chronique).
■Les uvéites associées aux oligoarthrites, les plus fré-
quentes, sont le plus souvent asymptomatiques et doivent
être dépistées par un examen systématique à la lampe à
fente. La précocité du diagnostic et du traitement condi-
tionne le pronostic visuel.
■Les uvéites des spondylarthropathies, plus rares, sont
aiguës, plus sensibles au traitement et de meilleur pro-
nostic.
■Les uvéites granulomateuses (sarcoïdose) et les uvéites
de la maladie de Behçet sont exceptionnelles.
Mots-clés : Uvéite - Enfant - Arthrite juvénile.
Points forts
L
* Service d’ophtalmologie (Pr Mondon), Hôpital Cochin, 27, rue du Faubourg-
St-Jacques, 75013 Paris.

La Lettre du Rhumatologue - n° 245 - octobre 1998
33
A
TTEINTE OPHTALMOLOGIQUE
À l’examen biomicroscopique, la présence de cellules inflam-
matoires flottant dans l’humeur aqueuse caractérise le phéno-
mène de Tyndall cellulaire. Ces cellules ont un aspect à la lampe
à fente identique à celui de particules de poussière dans un rayon
de soleil. Ce phénomène constitue un signe d’inflammation
intraoculaire active.
Le Tyndall protéique ou flare est le reflet d’une concentration
anormalement élevée de protéines dans l’humeur aqueuse. Il rend
visible le faisceau de la lampe à fente (LAF) à travers l’humeur
aqueuse, telle la lumière d’un phare à travers le brouillard.
Tyndall et flare se cotent, selon leur intensité, de 0 à 4+, et consti-
tuent un élément essentiel du suivi d’un patient atteint d’uvéite.
Par ailleurs, les parts respectives du flare et du Tyndall consti-
tuent souvent une orientation étiologique. L’hypopion, caracté-
risé par la sédimentation de cellules inflammatoires à la partie
inférieure de la chambre antérieure, peut être rencontré dans les
formes les plus intenses d’uvéites.
Les précipités rétrodescemétiques (PRD) sont observés à la face
postérieure de la cornée. Ils sont constitués de dépôts de cellules
sur l’endothélium cornéen. Leur forme, leur taille, leur couleur,
leur nombre ont une valeur sémiologique. Leur présentation peut
être définie comme granulomateuse ou non. Dans le premier cas,
ils se présentent alors sous l’aspect de gros dépôts clairs ou gri-
sâtres, en “graisse de mouton” ou “taches de bougie”(figure 1).
Cette présentation granulomateuse n’est observée que dans une
liste restreinte d’étiologies d’uvéites, dont, en premier lieu, la sar-
coïdose. En revanche, une présentation non granulomateuse ne
permet d’écarter aucune étiologie.
Les synéchies postérieures ou iridocristalliniennes (figure 2)sont
des adhérences entre le bord pupillaire et la face antérieure du
cristallin, compliquant l’inflammation oculaire. Les synéchies
déforment la pupille (figure 3). Lorsqu’elles sont présentes sur
360°, on observe une élévation aiguë de la pression intraoculaire
par blocage pupillaire.
Les caractères sémiologiques très variés des uvéites peuvent cha-
cun orienter vers une étiologie. Cette variabilité conditionne fré-
quemment le pronostic et l’attitude thérapeutique.
UVÉITE ASSOCIÉE AUX ARTHRITES CHRONIQUES JUVÉNILES
Incidence. Signes cliniques
Dans une série de 130 uvéites de l’enfant, les arthrites chroniques
juvéniles représenteraient 41,5 % des étiologies (6) et 71 % des
causes d’uvéite antérieure (1, 6). Parmi les enfants atteints d’ar-
thrite chronique juvénile, 20 % développent une uvéite. Il s’agit
alors d’une uvéite antérieure chronique.
L’œil apparaît blanc, calme, non douloureux, y compris lors de
phases d’exacerbation importante où l’examen à la lampe à fente
peut révéler des Tyndall majeurs cotés à 4+. Dans de rares cas,
lors de ces phases aiguës et souvent chez des enfants plus âgés,
des plaintes fonctionnelles à type de vision floue et de myodé-
sopsies sont rapportées. L’atteinte est bilatérale dans environ trois
quart des cas, soit de façon concomitante, soit dans un délai n’ex-
cédant pas un an.
Figure 1. Uvéite granulomateuse : PRD en graisse de mouton.
Figure 3. Pupille déformée par des synéchies.
Figure 2. Synéchie iridocristallinienne.
Le début de l’uvéite associée aux ACJ est, dans la plu-
part des cas, asymptomatique.

La Lettre du Rhumatologue - n° 245 - octobre 1998
34
A
TTEINTE OPHTALMOLOGIQUE
La présentation de l’uvéite est non granulomateuse. Les préci-
pités rétrodescemétiques (PRD) sont de petite taille et générale-
ment localisés à la moitié inférieure de la cornée. Lors des phases
aiguës, des centaines de PRD viennent couvrir l’ensemble de l’en-
dothélium, réalisant le signe de “la poussière endothéliale”. Ce
signe, facilement accessible, est précieux chez ces jeunes enfants
rarement coopérants à un examen biomicroscopique approfondi.
Il est essentiel pour le rhumatologue et l’ophtalmologiste d’iden-
tifier les groupes à risque devant bénéficier d’une surveillance
ophtalmologique régulière.
Les facteurs de risque d’uvéites associés aux arthrites chro-
niques juvéniles
(tableau I)
La survenue d’une uvéite chez les enfants atteints d’ACJ est
conditionnée par leur âge, leur sexe, leur type d’atteinte rhuma-
tologique et des facteurs génétiques.
Si l’ACJ est caractérisée par une prédominance féminine, cette
prépondérance est encore plus marquée en ce qui concerne les
uvéites. En effet, les filles représentent 70 à 97 % (selon les séries)
des enfants atteints d’uvéite au cours des ACJ (1, 2, 6). L’âge
moyen au moment du diagnostic de l’uvéite est d’environ six ans
(2). Dans plus de 75 % des cas, les atteintes articulaires précè-
dent l’uvéite (2, 7, 8). Chez les enfants atteints, 90 % des mani-
festations ophtalmologiques se déclarent dans un délai de sept
ans après le début de l’atteinte rhumatologique (2). Ces données
conditionnent les modalités du suivi ophtalmologique devant être
proposé.
L’activité inflammatoire ophtalmologique et rhumatologique est
indépendante ; il existe cependant une corrélation entre le risque
d’atteinte oculaire et le mode de début des ACJ.
La forme à début systémique est très rarement compliquée
d’uvéite ; elle ne représente que 2 % des uvéites associées aux ACJ.
Une consultation de surveillance annuelle est proposée (1, 2).
Les formes à début polyarticulaire se compliquent d’uvéite
dans environ 5 % des cas. Elles représentent 10 à 15 % des inflam-
mations oculaires associées aux ACJ (1, 2).
Un suivi ophtalmologique tous les six mois est proposé.
Enfin,la forme à début oligo-ou pauci-articulaire se complique
d’uvéite dans 20 % des cas. Cette présentation constitue 78 à 91 %
des cas d’uvéites associées aux arthrites chroniques juvéniles
(1, 2, 6).
Par ailleurs, la présence d’anticorps antinucléaires est retrouvée
chez 71 à 93 % des enfants atteints d’uvéite associée aux ACJ
(2). Leur présence doit donc renforcer le suivi ophtalmologique
(tableau II).
Les marqueurs génétiques semblent également jouer un rôle dans
ces associations. Ainsi, le typage HLA DR5 semble participer
aux uvéites associées à la forme oligoarticulaire, alors que les
typages HLA DR1 et DR4 sont protecteurs contre les atteintes
ophtalmologiques (1, 2, 7).
Traitement
L’emploi de collyres mydriatiques est systématique pour préve-
nir la formation de synéchies postérieures. Chez l’enfant, on pré-
fère utiliser des mydriatiques de courte durée d’action, comme
le tropicamide à 1 %, instillé le soir au coucher pour prévenir les
difficultés d’accommodation dans la journée. Chez les jeunes
enfants, on évite l’emploi unilatéral d’atropine, susceptible d’in-
duire une amblyopie. La prescription de verres bifocaux peut
s’avérer nécessaire pour compenser la perte d’accommodation
chez les enfants scolarisés.
L’inflammation intraoculaire est jugulée dans la plupart des cas
par l’emploi de collyres à la dexaméthasone. Lors de ces accès
aigus, on recommande une instillation toutes les heures, pendant
trois jours, relayée par l’application d’une pommade corticoïde
la nuit. Le traitement sera ensuite progressivement diminué.
En pratique, seul un examen ophtalmologique systé-
matique permet de détecter ces uvéites insidieuses.
Facteurs Faible risque Risque élevé
Sexe masculin féminin
Début des arthrites > 6 ans < 6 ans
Type d’atteinte systémique oligoarticulaire
Anticorps antinucléaires absents présents
Facteurs rhumatoïdes présents absents
AgHLA DR4 présent absent
AgHLA DR5 absent présent
Tableau I. Facteurs de risque d’uvéite chez les enfants atteints d’ar-
thrite chronique juvénile.
Dans ce groupe des oligoarthrites à risque élevé
d’uvéite, un suivi ophtalmologique est préconisé tous
les trois mois.
Type d’atteinte Fréquence des examens ophtalmologiques
Forme pauciarticulaire
ACAN- tous les trois mois
ACAN+ tous les deux mois
Forme polyarticulaire
ACAN- tous les trois mois
ACAN+ tous les deux mois
Forme systémique examen annuel
Tableau II. Recommandations pour le suivi ophtalmologique selon
Kansky (1, 2).

La Lettre du Rhumatologue - n° 245 - octobre 1998
35
A
TTEINTE OPHTALMOLOGIQUE
Les enfants répondant insuffisamment au traitement par collyre
peuvent bénéficier d’injections latéro-bulbaires de dexamétha-
sone.
Enfin, l’emploi de corticoïdes est susceptible d’augmenter la pres-
sion intraoculaire, qui doit être régulièrement mesurée chez ces
enfants. À l’arrêt du traitement, une consultation de contrôle après
quelques jours permet de s’assurer de l’absence de rechutes
inflammatoires. Un flare résiduel isolé ne correspond pas à une
inflammation active et ne doit pas empêcher l’arrêt du traitement.
L’utilisation d’immunosuppresseurs dans des indications ophtal-
mologiques a parfois été proposée dans des formes particulière-
ment sévères de ces uvéites, mais elle reste très controversée.
Par rapport à la moyenne des uvéites, l’atteinte inflammatoire
endoculaire au cours des ACJ est de pronostic sévère.
Ces complications sont fonction, en nombre et en importance,
du délai entre les premiers signes et la prise en charge de l’uvéite
(1, 2, 3).
Une cataracte acquise complique environ 30 % des uvéites chez
les enfants atteints d’ACJ. Elle est secondaire à l’inflammation
intraoculaire, mais également favorisée par l’emploi des corti-
coïdes.
La chirurgie est souvent gênée par la présence de synéchies iri-
docristalliniennes ou d’une kératopathie en bandelettes. Le choix
du moment de la chirurgie est délicat : il est conseillé d’attendre
que l’inflammation soit contrôlée, mais il ne faut pas trop tarder,
en raison du risque d’amblyopie (4, 5). Dans tous les cas, l’acte
chirurgical peut exacerber l’inflammation intraoculaire. La pose
d’un implant intraoculaire était autrefois contre-indiquée, et la
réhabilitation fonctionnelle impliquait au mieux l’usage de len-
tilles de contact, dont l’adaptation est parfois délicate à ces âges.
Toutefois, certains auteurs proposent désormais la mise en place
d’implants (4, 5).
Le glaucome secondaire, caractérisé par une augmentation de
la pression intraoculaire et un retentissement sur le nerf optique,
est une complication redoutée. Il survient pour 14 à 22 % de ces
uvéites (2).Il est directement lié à l’inflammation oculaire, abou-
tissant à la fermeture progressive de l’angle iridocornéen par la
périphérie rétinienne. C’est le facteur étiologique principal de
perte d’acuité visuelle. Une étude sur les résultats fonctionnels
des jeunes enfants atteints de glaucome secondaire rapporte 30 %
d’acuité visuelle limitée à des perceptions lumineuses.
Son contrôle pose également des problèmes médicaux et chirur-
gicaux : les traitements médicaux, à base de collyres hypotoni-
sants de type bêtabloquant, ont très souvent un effet temporaire.
La chirurgie filtrante classique de l’adulte est décevante chez l’en-
fant, avec de très fréquentes sténoses secondaires.
Il faut garder à l’esprit le risque d’acidose métabolique grave
qui existe lors de l’association de l’acétazolamide (Diamox®),
inhibiteur de l’anhydrase carbonique utilisé comme hypotonisant
oculaire par voie générale, et de l’aspirine, utilisée parfois en
automédication.
Une kératopathie en bandelettes complique typiquement les
uvéites chroniques à bas bruit. Elle s’observe sous forme d’une
bande interpalpébrale correspondant à des dépôts calciques au
niveau de la membrane de Bowman, membrane basale de l’épi-
thélium cornéen. C’est la complication la plus bénigne de ces
uvéites. L’incidence est fortement corrélée au délai du diagnos-
tic de l’uvéite, et varie de 5 à 77 % (1, 2).
Dans les formes évoluées, elle peut entraîner une baisse d’acuité
visuelle et nécessiter le recours à un traitement chirurgical, et plus
récemment le recours au laser de type excimer (kératectomie
superficielle).
L’œdème maculaire dans ces uvéites est habituellement la
séquelle d’une longue inflammation intraoculaire. Il est parfois
difficile à visualiser cliniquement.
Enfin, et plus rarement, une hypotonie oculaire chronique par
atteinte du corps ciliaire peut survenir. Son incidence est faible
(2 à 27 % des patients) ; elle conduit à l’atrophie du globe (2, 6).
Le pronostic visuel est directement lié au degré d’inflammation
lors de l’examen initial, et cette uvéite doit être considérée
comme potentiellement cécitante.
Seule une prise en charge initiale précoce,avant le stade des com-
plications, peut améliorer son pronostic visuel (tableau III).Au-
delà de l’âge de sept ans, le risque d’atteinte oculaire diminue
mais persiste, et impose une éducation progressive de ces jeunes
enfants sur les signes ophtalmologiques d’alerte.
UVÉITES ASSOCIÉES AUX SPONDYLARTHROPATHIES
Incidence, signes cliniques
Les spondylarthropathies se compliquent d’uvéites dans 5 à15 %
des cas (1, 7). Elles ne représentent que 1,4 % des étiologies des
uvéites de l’enfant (2). La présentation de l’uvéite associée aux
spondylarthropathies est en tous points différente de la précé-
dente. Elle est semblable à celle observée chez l’adulte porteur
de l’antigène HLA B27 ; elle se manifeste par un début brutal,
avec un œil rouge, douloureux et photophobe. Elle évolue sur un
mode aigu, les épisodes n’excédant pas six semaines en général ;
l’uvéite est unilatérale dans l’immense majorité des cas.
L’intervention de la cataracte chez ces enfants pose
des problèmes particulièrement difficiles.
Examen initial Inflammation Présence de synéchies
modérée iridocristalliniennes
Cataracte 28 % 51 %
Glaucome 17 % 45 %
Kératopathie en 5 % 77 %
bandelettes
Acuité visuelle 3 % 58 %
finale ≤1/10
Tableau III. Influence du délai de prise en charge sur le nombre des
complications et le pronostic visuel d’après Kansky (1).

La Lettre du Rhumatologue - n° 245 - octobre 1998
36
A
TTEINTE OPHTALMOLOGIQUE
L’analyse sémiologique à la lampe à fente objective une uvéite
non granulomateuse antérieure, mais très fibrineuse, avec un flare
très important. Au maximum, l’inflammation peut conduire à la
formation d’un hypopion. D’exceptionnelles atteintes par conti-
guïté du segment postérieur ont été rapportées.
Facteurs de risque d’uvéite au cours des spondylarthropa-
thies
L’uvéite touche avec prédilection le garçon vers l’âge de dix ans ;
elle est quasi exclusivement liée à la présence de l’antigène HLA
B27 (1, 7). L’incidence, voire le mode de présentation, varie avec
le type de spondylarthropathie.
Une uvéite dans sa forme typique complique 10 à 15 % des spon-
dylarthrites ankylosantes juvéniles. Les uvéites accompagnant
les maladies inflammatoires du tube digestif associées à des
arthrites (maladie de Crohn et RCH) sont exceptionnelles chez
l’enfant.
Les uvéites impliquant l’arthrite psoriasique juvénile sont sou-
vent comparables à celles observées au cours des ACJ.
Traitement
Il est comparable à celui des uvéites associées aux ACJ, mais
beaucoup plus efficace. Cette réponse thérapeutique rapide et
favorable fait partie des arguments diagnostiques. Le recours aux
injections de corticoïdes périoculaires ou à la voie systémique est
rarement nécessaire. Il est possible d’éduquer les patients en vue
d’une automédication dans les toutes premières heures d’une
rechute.
Le pronostic visuel à long terme est, en général, excellent, et
seules de rares atteintes du segment postérieur viennent le gre-
ver.
UVÉITES ASSOCIÉES À D’AUTRES ARTHRITES DE L’EN-
FANCE
Elles sont rarement observées.
La sarcoïdose de l’enfant
La pathologie ophtalmologique la plus fréquente est une uvéite
antérieure chronique, insidieuse, de type granulomateux. Elle
représente de 0,8 à 3,9 % des uvéites de l’enfant (6). L’examen
biomicroscopique recherche des nodules correspondant à l’ac-
cumulation de leucocytes. Sur le bord pupillaire, ils sont appelés
nodules de Kœppe et, dans le stroma irien, nodules de Boussacca.
D’autres manifestations oculaires peuvent se rencontrer, telles
des uvéites postérieures, rapportées dans 15 % des cas, une hyper-
trophie des glandes lacrymales et de très rares sclérites chez
l’enfant.
La maladie de Behçet
Elle est très rarement rapportée en tant qu’étiologie des uvéites
de l’enfant ; sa part varie de 0,4 à 1,7 % selon les études (6, 9).
L’inflammation oculaire est souvent la manifestation qui conduit
au diagnostic ; elle succède habituellement à l’aphtose buccale.
L’uvéite est généralement antérieure, non granulomateuse, com-
pliquée d’hypopion dans 30 % des cas. L’atteinte postérieure n’est
pas rare, et est fréquemment compliquée d’occlusions veineuses
rétiniennes qui conditionnent le pronostic.
PATHOLOGIES MALFORMATIVES
La fréquence de l’atteinte oculaire au cours de la pathologie mal-
formative est remarquable et significative. Elle concerne essen-
tiellement les tissus oculaires d’origine mésenchymateuse : la
conjonctive, la sclère, l’uvée, qui expriment leur parenté tissu-
laire avec le cartilage, le ligament, le tendon. L’atteinte ophtal-
mologique peut aider à classer ces pathologies.
Le syndrome de Marfan comporte une ectopie cristallinienne
dans 80 % des cas, avec risque de glaucome par luxation anté-
rieure ou postérieure du cristallin. La myopie et le kératocône
(forme conique de la cornée) sont plus fréquents que dans la popu-
lation générale.
Au cours du syndrome d’Ehlers-Danlos, les manifestations
ophtalmologiques sont représentées par une élasticité marquée
des paupières, objectivée par le signe de Ménétrier (retournement
très facile de la paupière supérieure), des ecchymoses palpébrales
fréquentes ainsi qu’un ptosis. L’aspect bleuté des sclérotiques est
fréquent : il s’explique par l’hyperélasticité et la minceur des
enveloppes oculaires qui laissent apercevoir la choroïde par trans-
parence. Pour les mêmes raisons, on note une fréquence accrue
de myopies, de kératocônes. Des subluxations du cristallin sont
possibles, mais moins fréquentes que dans le syndrome de Mar-
fan.
Au fond d’œil, des stries angioïdes, correspondant à des craque-
lures rétiniennes profondes, sont régulièrement retrouvées.
Le syndrome de Stickler est une arthro-ophtalmopathie hérédi-
taire progressive de transmission autosomique dominante. La
myopie évolutive est le principal motif de consultation, au décours
de laquelle on découvre une dégénérescence vitréo-rétinienne qui
fait évoquer le diagnostic.
CONCLUSION
Si l’association entre atteinte ophtalmologique et atteinte rhu-
matologique peut guider vers un diagnostic étiologique, cette
association n’est souvent pas valide sur le plan pronostique. En
effet, la sévérité des atteintes oculaires ou articulaires est fré-
quemment dissociée.
Des règles strictes de surveillance ophtalmologique, selon la
pathologie rhumatologique, sont donc proposées. Au cours des
associations entre atteintes inflammatoires rhumatologique et
Les uvéites associées aux spondylarthropathies, tou-
jours symptomatiques, ne nécessitent pas de dépis-
tage systématique.
 6
6
1
/
6
100%