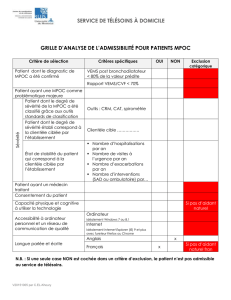
Encore une exacerbation aiguë de MPOC… S`agit-il d

Vous voulez répondre efficacement
à vos questions cliniques ?
Vous désirez apprécier de façon
critique la qualité de l’informa-
tion scientifique ?
Inscrivez-vous aux modules in-
teractifs d’autoapprentissage des
habiletés de lecture critique et de
gestion de l’information d’InfoCri-
tique en visitant le infocritique.fmed.
ulaval.ca et en cliquant sur Déve-
loppement professionnel continu
dans le menu de gauche. InfoCriti-
que vous permet d’obtenir 18 heu-
res de crédits de DPC.
30 | L’actualité médicale | 13 janvier 2010
Critique et Pratique fait école. Des résidents en fin de première année de spécialité de l’Université Laval ont rédigé un résumé critique
d’un récent article d’intérêt dans leur domaine. Le responsable de cours, le Dr Michel Cauchon, ainsi que des cliniciens enseignants de diverses spécialités
ont contribué à la révision des travaux de synthèse. Quelques-uns de ces travaux seront publiés au cours des prochains mois.
Encore une exacerbation aiguë de MPOC…
S’agit-il d’une embolie pulmonaire ?
RÉSUMÉ
Objectif
Déterminer la prévalence d’embolie pulmonaire (EP)
chez les patients avec une exacerbation aiguë de
maladie pulmonaire obstructive chronique (MPOC)
nécessitant ou non une hospitalisation.
Conception
Revue systématique avec méta-analyse.
Source des données
Articles de langue française et anglaise sélectionnés à
partir des banques de données suivantes : Medline (de
1949 à avril 2008), Embase (de 1980 à avril 2008),
Cinahl (de 1982 à avril 2008). Les mots-clés recherchés
étaient « pulmonary embolism », « PE », « thromboem-
bolism » ou « venous thromboembolism » associés aux
mots « COPD », « COPD exacerbation », « emphysema »
ou « bronchitis ». Les bibliographies des articles ont été
explorées afin d’identifier d’autres études pertinentes.
Sélection des études
Les études présentant toutes les caractéristiques sui-
vantes étaient incluses : 1) devis transversal ou prospec-
tif; 2) estimation de la prévalence d’embolie pulmonai-
re durant l’exacerbation de la MPOC; 3) inclusion de
patients de 18 ans et plus sans autre cause évidente
d’exacerbation; 4) inclusion de patients avec un dia-
gnostic de MPOC basé sur les symptômes cliniques et la
spirométrie; et 5) utilisation de l’angiographie tomo-
densitométrique (angio TDM) ou de l’angiographie pul-
monaire conventionnelle pour le diagnostic d’EP dans
les 48 heures suivant l’évaluation initiale du patient.
Les études présentant les caractéristiques suivantes
étaient exclues : 1) devis rétrospectif; 2) diagnostic d’EP
basé exclusivement sur le résultat d’une scintigraphie ven-
tilation-perfusion, de l’autopsie, ou sur la présence d’une
thrombose veineuse profonde (TVP); et 3) publication des
résultats uniquement sous forme de résumé.
Extraction des données
Les données suivantes ont été extraites : 1) lieu, date,
centre et devis de l’étude; 2) contexte clinique (urgence
ou hospitalisation); 3) nombre, âge et sexe des pa-
tients; 4) antécédents médicaux des patients (néopla-
sie, antécédents de TVP ou EP, thrombophilie, trauma-
tisme récent, chirurgie, immobilisation, paralysie,
insuffisance cardiaque, gravité de la MPOC); 5) toute
histoire familiale d’EP ou de TVP; 6) médication à domi-
cile (entre autres contraceptifs oraux et hormonothéra-
pie de remplacement), usage du tabac et l’oxygénothé-
rapie; 7) résultats des tests de fonctionnement
respiratoire et des gaz artériels; 8) symptomatologie ini-
tiale (dyspnée, douleur thoracique, hémoptysie, toux,
syncope); 9) données de l’examen physique; 10) résul-
tats des radiographies pulmonaires, des électrocardio-
grammes et des tests diagnostiques pour l’EP; 11) préva-
lence de TVP et d’EP; et 12) mortalité.
Synthèse des données
Parmi les 2407 articles identifiés, seules cinq études ont
été retenues pour un total de 550 patients. L’âge moyen
des patients variait entre 56 et 71 ans. Les études ont
été réalisées principalement en Europe et aux États-
Unis.
Au total, la prévalence estimée d’embolie pulmo-
naire était de 19,9 % (intervalle de confiance à 95 %
[IC 95 %] : 6,7-33 %). Chez les patients admis à l’hôpital,
la prévalence était plus élevée, soit 24,7 % (IC 95 % :
17,9-31,4 %), comparativement aux patients évalués à
l’urgence et dont la prévalence était de 3,3 %.
Conclusion
Près d’un patient sur cinq évalués à l’hôpital pour une
exacerbation aiguë de leur MPOC pourrait être atteint
d’EP. Cette possibilité diagnostique doit être soulevée,
surtout chez les patients nécessitant une hospitalisation
et en présence de facteurs de risque d’EP.
COMMENTAIRE
Pertinence de l’étude
Des études antérieures ont montré qu’environ 50 à 70 % des exa-
cerbations de MPOC sont de nature infectieuse, que 10 % d’entre
elles sont précipitées par des facteurs environnementaux et que
jusqu’à 30 % demeurent sans cause précise1. Les patients atteints
de MPOC sont à risque plus élevé de maladie thromboembolique
étant donné leur mobilité réduite et leurs comorbidités2. De plus,
la symptomatologie d’une EP est non spécifique et s’apparente
parfois à une exacerbation d’une autre origine3. Chez cette popu-
lation fragile, un diagnostic manqué ou un retard dans l’instaura-
tion de l’anticoagulothérapie peut avoir des conséquences clini-
ques majeures4. Ces dernières années, la venue de l’angio TDM a
permis d’améliorer le diagnostic d’EP chez les patients ayant des
anomalies de ventilation et de perfusion à la scintigraphie, tels les
patients atteints de MPOC. Cependant, l’angio TDM comporte
certains risques, comme l’exposition aux radiations5, les risques
d’allergie et de néphrotoxicité aux produits de contraste6. Dans ce
contexte, une meilleure connaissance de la prévalence et des fac-
teurs de risque d’EP chez les patients avec exacerbation de MPOC
permettrait de mieux cibler ceux pour qui une investigation sup-
plémentaire est nécessaire. Cette étude visait donc à déterminer la
prévalence d’EP chez les patients avec une exacerbation aiguë de
leur MPOC nécessitant ou non une hospitalisation.
Importance des résultats
Cette méta-analyse suggère une prévalence globale d’embolie pul-
monaire de 19,9 % et de 24,7 % chez les patients hospitalisés, com-
parativement à 3,3 % chez les patients vus à l’urgence puis libérés.
Critique de la méthodologie
Cet article traite d’une question clinique précise. Le processus de sé-
lection des articles est bien décrit et les auteurs ont consulté plusieurs
bases de données. Bien que les critères d’inclusion et d’exclusion
soient précisés, on ignore si le processus de sélection et la cueillette
des données ont été réalisés en duplicata par deux investigateurs in-
dépendants. Les auteurs n’ont pas évalué le biais de publication.
Il est par ailleurs difficile de généraliser les résultats puisque la
prévalence variait énormément d’une étude à l’autre. L’hétérogé-
néité observée pourrait s’expliquer d’une part par le petit nombre
de patients dans les études originales et, d’autre part, par des dif-
férences importantes entre les études en ce qui concerne les carac-
téristiques des participants, des modalités diagnostiques et du
contexte de soins. Par exemple, une étude ayant recruté des pa-
tients à l’urgence atteints de MPOC modérée à sévère a démontré
une prévalence d’EP de seulement 3,3 %, tandis qu’une autre étu-
de évaluant uniquement les patients admis avec exacerbation
aiguë, sans facteur précipitant évident (et dont environ 30 %
avaient une histoire de néoplasie), a démontré une prévalence
d’environ 25 %. Enfin, il a été démontré que l’angio TDM ne peut
faire la différence entre des thrombus « in situ » et des phénomè-
nes emboliques. Puisqu’une ambiguïté demeure quant à la signi-
fication clinique de ces thrombus, cela pourrait entraîner une su-
restimation de la prévalence d’EP.
Mise en perspective selon l’état des connaissances
Les cliniciens peuvent s’interroger sur la véritable prévalence
d’embolie pulmonaire chez les patients avec exacerbation aiguë
de leur MPOC, particulièrement chez les patients ayant une at-
teinte importante et des exacerbations fréquentes.
Bien que les règles de prédiction clinique de thromboembolie vei-
neuse couramment utilisées n’aient pas été spécifiquement
validées chez les patients atteints de MPOC et que cette méta-ana-
lyse n’ait pas clairement mis en évidence des facteurs prédictifs cli-
niques, l’utilisation des règles de prédiction demeure utile pour
identifier les patients ayant une probabilité modérée ou élevée d’em-
bolie pulmonaire nécessitant une investigation. Pour l’instant, le cli-
nicien doit évaluer les risques de l’angio TDM et de l’anticoagula-
tion empirique par rapport
aux bénéfices du diagnostic
et du traitement précoces de
cette pathologie potentielle-
ment mortelle. Une étude
multi centrique à large échel-
le demeure nécessaire pour
évaluer la préva
lence réelle
d’EP chez les patients at-
teints de MPOC.
Points forts
Points faibles
Décision
?
Guillaume.Babin.1@ulaval.ca
Pierre-louis.nadeau.1@ulaval.ca
Médecine interne
Article de référence
Rizkallah J, Man SFP, Sin DD.
Prevalence of Pulmonary Embolism
in Acute Exacerbation of COPD.
A systematic Review and
Meta-analysis, Chest,
mars 2009; 135 : 786-93.
Références
1. Sapey E, Stockley RA. COPD
exacerbations : 2. Aetiology. Thorax
2006; 61: 250-48.
2. Pineda LA, Harthwar VS, Grant BJ.
Clinical suspicion of fatal pulmonary
embolism. Chest 2001; 120 : 791-5.
3. Tapson VF. Acute pulmonary
embolism. N Engl J Med 2008;
358 : 1037-52.
4. Hill RD, Raskob GE, Brant RF et coll.
The importance of initial heparin
treatment on long-term clinical
outcomes of antithrombotic therapy :
The emerging theme of delayed
recurrence. Arch Intern Med 1997;
157 : 2317-21.
5. Brigitte AHA van der Bruggen-
Bogaarts et coll. Radiation Exposure in
Standard and High-Resolution Chest
CT Scans. Chest January 1995;
107 : 113-5.
6. Katzberg RW, Barrett BJ. Risk of
iodinated contrast material induced
nephropathy with intravenous
administration. Radiology 2007;
243(3) : 622-8.
CRITIQUE ET PRATIQUE Par Guillaume Babin et Pierre-Louis Nadeau, résidents 1 en médecine interne, en collaboration avec le Dr François Lauzier
CONTRIBUTION À LA PRISE DE DÉCISION CLINIQUE
Cette méta-analyse, malgré ses limitations, met en lumière la préva-
lence élevée d’embolie pulmonaire chez les patients ayant une exa-
cerbation aiguë de MPOC, en particulier lorsque celle-ci nécessite
une hospitalisation et que la probabilité clinique est modérée à
élevée.
1
/
1
100%