Psychopathologie des douloureux chroniques

1
DES : Médecine physique et de réadaptation
Module : Douleur, oncologie, sida, soins palliatifs, nutrition : apports de la médecine de rééducation.
Bordeaux : 21, 22 et 23 février 2007
Titre : Psychopathologie des douloureux chroniques
Auteur : Françoise RADAT
© Cofemer 2007 et les auteurs
Tous droits réservés
Dr Françoise RADAT
UTDC, CHRU Pellegrin, Bordeaux
PSYCHOPATHOLOGIE DES
DOULOUREUX CHRONIQUES
Rôle de la 1ère consultation
En explorant tous les domaines de la douleur, le médecin
somaticien :
Montre au patient que tous les aspects sont importants :
abandon de la dichotomie organique/psychologique
Entend sa souffrance
rompt sentiment de solitude
Met en évidence la complexité des mécanismes de la douleur
Ce n’est pas une douleur aigue
Cause des échecs successifs des traitements
Nécessité d’une prise en charge pluridisciplinaire
Constate qu’il faudra du temps pour obtenir un résultat :
deuil d’une intervention «!miracle!»
Adresser le patient au psy
Attitude empathique, bienveillante
S’aider de modèles explicatifs accessibles pour expliquer :
la douleur, les contrôles
les troubles du sommeil et ses conséquences
les effets du stress….
Eviter les mots à l’origine de résistances :
Ex : «!Vous êtes déprimé
!!»
Utiliser plutôt : «!
Je vous sens épuisé
!»
Utiliser les éléments fournis par l’entretien sur :
l’événement déclenchant et les conditions à l’époque
le vécu du traumatisme initiale
les symptômes en cours : les troubles du sommeil, la
sensation d’épuisement, l’irritabilité, les difficultés
relationnelles….
Problèmes
Le patient
n’a rien trouvé à dire à un psy qui était silencieux.
«!Le psy a dit que je n’étais pas fou!»
(sous entendu «!
ce n’est pas la peine que j’y retourne!»)
Le psy au terme d’une consultation silencieuse a conclu que
le patient n’avait pas de demande.
Le clivage corps/psy existe dans l’équipe :
Le psy est sollicité par l’algologue pour une évaluation :
«!technicien de l’âme!»
Le psy «!alibi!» d’une approche pluridisciplinaire:
ex : 1 vacations par semaine dans une équipe
Absence d’une philosophie commune
On «!délègue au psy. La compassion, l’écoute, l’empathie
1ère consultation du psy
Recueil des représentations symboliques et des croyances associées à la
douleur
Récit des circonstances
Croyances quant à l!’étiologique : «!roman étiologique!»
Adjectifs, comparaisons
-> Bilan des émotions liées à la douleur
Anxiété
Dépression - Humiliation
Colère - Persécution
-> Bilan des comportements associés à la douleur
Passivité, évitements
Agressivité
-> Bilan des implications relationnelles :
Rejet - Compassion
-> Bilan des implications sociales : conflits avec les employeur et les
caisses
Cofemer
DES MPR
Psychopathologie douloureux chroniques
F. RADAT
03/03/2007
1/9

2
La co-morbidité psychiatrique
Dépression majeure : 15 à 100 %
Troubles anxieux : 7 à 63 %
Troubles somatoformes (hypochondrie, conversion) :
42 %
Dépendance à l ’alcool : 15 à 23 %
Dépendance aux médicaments opiacés : 16 à 64 %
Personnalités pathologiques (histrionique, dépendant,
narcissique, border-line)
(Fishbain, 1999)
Dépression : épidémiologie
Population générale /ponctuelle : 3,7 à 6,7 %
Consultation généraliste : 9 à 16 %
Chez les douloureux chroniques : consensus
environ 1/3 à 1/2 des douloureux chroniques
sont déprimés (grandes variations des chiffres en
fonction de la population étudiée, de la définition de
la dépression, de la méthode de mesure utilisée dans
l’étude)
EDM : critères diagnostiques
Au moins 2 semaines : les 2 symptômes :
humeur dépressive, douleur morale
anhédonie
Et au moins 4 symptômes :
S. physiques : appétit
sommeil
agitation/ralentissement
asthénie
troubles cognitifs
S. psychiques : dévalorisation culpabilité
pensées de mort
Altération du fonctionnement psychosocial
Rupture avec l’état antérieur
ASPECTS CLINIQUES
Tristesse et anhédonie, doivent être recherchés
difficulté à se représenter ses émotions
difficultés à exprimer ses émotions
-> dépression masquée
Les affects à type de culpabilité sont rares et signes
de gravité
Fréquence du désintérêt, de la démotivation, de la
passivité -> comportement de maladie
Fréquence de l!’irritabilité
Asthénie, troubles du sommeil, troubles de l!’appétit,
troubles sexuels sont d!’interprétation difficile dans
ce contexte
Pensée opératoire
Alexithymie
Suicidalité
Différencier les idéations suicidaires actives des
idéations suicidaires passives
Ces dernières sont du type : « ma vie ne pas la peine
d’être vécue, il vaudrait mieux être mort »
Ni la douleur physique, ni le handicap ne prédisent la
suicidalité, qui est en revanche prédite par la dépression
et les ATCD de TS
Impulsivité, bas support familial, abus de substance sont
également des facteurs de risque
Deuil
Les symptômes douloureux sont plus fréquents chez les
endeuillés que chez les témoins
La disparition des rituels sociaux du deuil rend la douleur
morale du deuil incommunicable -> recours à la douleur
physique
L’appropriation des symptômes de la personne perdue
permet à l’endeuiller de transformer la douleur de la perte
en une douleur physique symboliquement liée au disparu
La présence de symptômes dépressifs est considérée
comme normale durant les premiers mois du deuil…
…mais l’intensité de ces symptômes à 2 mois est
prédictrice d’un état dépressif à 1 an
Cofemer
DES MPR
Psychopathologie douloureux chroniques
F. RADAT
03/03/2007
2/9

3
La dépressivité modère le lien
entre douleur et handicap
DOULEUR HANDICAP
DEPRESSION
Plusieurs études montrent que les émotions < 0 sont un facteur pronostic pour :
Les lombalgies opérées,
La prise en charge multidisciplinaire des douleurs chroniques
en terme de douleur, handicap/invalidité, qualité de vie, coût de santé.
Pourquoi cette association entre
douleur chronique et dépression ?
Vulnérabilité
Génétique et/ou
environnementale
Stress = douleur
Mauvais support
social
Anxiété / dépression
Processus
Cognitifs et comportementaux
dysfonctionnels
Processus cognitifs et comportementaux : le
modèle transactionnel de Lazarus et Folkman
Stress
=
douleur
Evaluation Iaire
- stress perçu
(menace, perte,
défi)
Processus
d’évaluation IIaire
- contrôle perçu
- soutien social
perçu
Coping
Ajustement
à la
douleur
Le coping (modalités d’adaptation au stress)
Coping centré sur le
problème :
Recherche d’informations
Mise en place de plans
d’action
Demande de conseils
Coping centré sur
l’émotion
Distraction
Relaxation
Humour
Coping centré sur le
problème
Evitement
Prises répétées de
médicaments
Coping centré sur
l ’émotion
Dramatisation
Recherche de la
commisération d ’autrui
Acceptation
>0 <0
Le traitement repose avant tout
sur les AD
Trois familles :
Inhibiteurs Selectifs de la Recapture de la 5HT
Inhibiteurs mixtes de la recapture de la 5HT et de la NA
Tricycliques
Action antalgique (douleurs neuropathiques,
céphalées, fibromyalgie) : TCA > IRSNa > ISRS,
plus précoce que l ’action antidépressive (débute à
2 semaine, complète à 2 mois) et pour des doses
moindres.
Laisser le traitement 6 mois, ne pas l ’arrêter sans
avis psychiatrique si 2 épisodes antérieurs
Traitement de l’épisode dépressif
Dépister la bipolarité : ATCD d ’épisodes maniaques
ou hypomaniaques, personnalité cyclothymique ou
hyperthymique, ATCD familiaux
-> le traitement repose alors sur les thymorégulateurs seuls ou en
association à des doses modérées d ’AD non tricycliques
-> intérêt des antiépileptiques (tégrétol°, dépakote°, épitomax°,
lamictal°)
place des psychothérapies (TCC &
psychodynamiques)
donner un sens à l ’épisode
améliorer les symptomes résiduels
Cofemer
DES MPR
Psychopathologie douloureux chroniques
F. RADAT
03/03/2007
3/9

4
Epidémiologie de l’anxiété
Prévalence ponctuelle de l’ensemble des troubles
anxieux en population générale : 7 à 15 %
(Kessler RC, Ach. Gen. Psy., 1994)
Chez les douloureux chroniques : les chiffres
varient entre 20 et 90 %
On s ’accorde pour considérer que 1/2 à 2/3 des
douloureux chroniques sont anxieux
Anxiété chez le douloureux
chronique : aspects cliniques
Plusieurs formes d’anxiété
Attente anxieuse diffuse sans objet précis avec hyperactivités
neuro-végétative
Crainte/évitement de la douleur et des situations qui sont censées
la provoquer comportement douloureux
« peur de la douleur » « kinésiophobie »
Répétition post traumatique quand la douleur fait suite à un
événement traumatisant
Crises d’angoisse aiguës
Colère/hostilité
Fréquent chez les patients présentant des traits hypochondriaques
Favorisé par les litiges (employeur, assurance maladie, SS,
ASSEDIC, COTOREP, assurances…).
Provoque un contre-transfert négatif, voir un rejet du patient
L’attaque de panique
Manifestations physiologiques aigues
Neurologiques
Respiratoires et cardiaques
Digestives
Neurovégétatives
Manifestations cognitives aigues catastrophiques
Centrées sur le corps : « je vais mourir, je vais tomber »
Centrées sur le fonctionnement psychique « je vais devenir fou… »
Manifestations comportementales
Sidération
Attaques de colère, actes suicidaires impulsifs
Prise impulsive d’alcool ou de psychotropes
Si les attaques de panique se répètent
-> trouble panique
-> agoraphobie
L!’anxiété généralisée
Soucis de contenu banal mais
excessif
envahissant l ’activité psychique
incontrolables
Symptômes physiques d ’anxiété
Agitation ou sensation d’être survolté ou à bout
Fatigabilité
Difficultés de concentration ou trous de mémoire
Irritabilité
Tension musculaire
Perturbation du sommeil
Le stress post traumatique
Le sujet a vécu, a été témoin ou a été confronté à un ou des
évènements mettant en contact avec la réalité de la mort
La réaction du sujet s’est traduite par une peur intense
« effroi », un sentiment d’impuissance ou d’horreur.
Syndrome de répétition : reviviscence répétitive de
l ’événement, le jour ou la nuit sous forme de cauchemars
Evitement persistant des stimulus associés au traumatisme
émoussement de l ’intérêt pour les investissements
antérieurs(intellectuels, relationnels, affectifs)
hyperactivation neurovégétative
La douleur conceptualisée comme un
symptôme de stress post traumatique
• Après certaines expériences traumatiquees, la douleur
parait fonctionner, de façon répétitive au dépend du reste
de l’activité psychique.
• Ces douleurs pourraient être comprises comme l!’un
des phénomènes de répétition post-traumatique, au même
titre que les rêves ou les ruminations mentales
Cofemer
DES MPR
Psychopathologie douloureux chroniques
F. RADAT
03/03/2007
4/9

5
Traitement
Domaine d ’excellence des TCC
Intérêt également de la relaxation
Traitement de fond = AD, mais à doses très progressives
Attention aux bzd chez les douloureux chroniques : risque
d ’utilisation au long cours et de dépendance
Autres molécules ayant une efficacité anxiolytique et
sédatives : les phénothiazines (tercian° à faibles doses) les
antihistaminiques (atarax°)
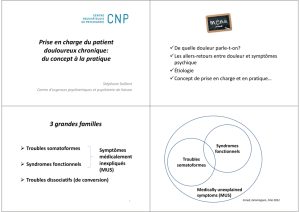
Troubles somatoformes
Plaintes excessives
Peurs irrationnelles … se rapportant à la santé
-> symptômes somatiques médicalement inexpliqué
-> préoccupations somatiques médicalement inexpliquées
-> présentation clinique somatique de troubles psychiatriques tels
que la dépression ou l’anxiété
CONCERNE 15 % DES PATIENTS TRAITES POUR DOULEUR
CHRONIQUE
CONCERNE 4 % DE LA POPULATION GÉNÉRALE
Nécessite d’éliminer une affection médicale étiologique
-> Conception dualiste corps/esprit sous jacente
Troubles somatoformes
DSM IV
Troubles somatisation
Conversion
Trouble douloureux
Hypochondrie
Trouble factice
Simulation
Comorbidité
Troubles somatoformes
&
Autre patho. Psy. = 35 %
Trouble somatoforme & EDM : OR = 3
Trouble somatoforme & TR. ANX. : OR = 3
Névrose hystérique
démantelée par le DSM III
Manifestations
somatiques =
«trouble
somatisation,
conversions »
Manifestations
psychiques =
«dissociations »
Manifestations
caractérielles :
«personnalités
histrioniques »
Troubles somatisation (DSM IV),
ancien sd. de Briquet
Chronique, débute avant 30 ans, altère de façon significative le
fonctionnement social, affectif et professionnel
X Symptômes somatiques sans causes organiques :
Au moins 4 localisations douloureuses : céphalées, douleurs
abdominales, lombalgies, douleurs articulaires…
Deux symptômes gastro-intestinaux
Un symptôme sexuel
Un symptôme pseudo neurologique
L’histoire de la maladie est inconsistante, contradictoire, difficile
à reconstituer.
Les troubles ont donné lieu à de multiples consultations auprès
de nombreux spécialistes et à de nombreux examens
complémentaires, voir à plusieurs interventions chirurgicales
Cofemer
DES MPR
Psychopathologie douloureux chroniques
F. RADAT
03/03/2007
5/9
 6
6
 7
7
 8
8
 9
9
1
/
9
100%