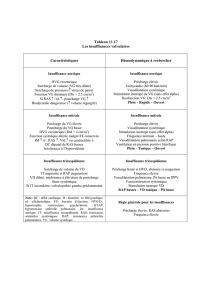
Précharge dépendance chez un patient en ventilation spontanée ou

PLAN
Problématique
Précharge dépendance et rythme non
sinusal
Précharge dépendance et ventilation
spontanée
La technique
« good for everyone? »
Conclusion

Problématique (1)
Sémantique: précharge
Dimension, volume, surface
Contrainte pariétale
Précharge dépendance
Réserve de précharge physiologique
Où se situe-t-on en
condition pathologique?
Précharge ventriculaire
VES
Il ne faut pas confondre l’évaluation
de la précharge et celle de la réponse
hémodynamique à l’augmentation de
la précharge
Bonne fonction VG
Altération fonction
VG
Deux chiffres=40-70%
Remplissage vasculaire

Problématique (2) = quelle stratégie?
Conditions standardisées
Vt >7mL/kg, VM sans activité respiratoire spontanée, en rythme sinusal
Conservation théorique du
régime de pressions P remplissage VG,
P hydrostatique
augmentées
T°C, Métabolique
Effets spécifiques des
produits de remplissage
Stratégie «
prédictive
»«
Fluid challenge
»
Indices statiques et
dynamiques de précharge
dépendance
Interaction cœur-poumon VM

Problématique
Précharge dépendance et rythme non
sinusal
Précharge dépendance et ventilation
spontanée
La technique
« good for everyone? »
Conclusion
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
1
/
24
100%