Lire l`article complet

Rétine
Images en Ophtalmologie
•
Vol. I
•
n° 1
•
octobre-novembre-décembre 2007
12
Traumatismes oculaires •
Maculopathie traumatique •
OCT.
Ocular traumatisms • Trau-
matic maculopathy • OCT.
Cas clinique
Maculopathies traumatiques
après contusion à globe fermé
Traumatic maculopathies after ocular globe contusion
L. Malvitte, C. Creuzot-Garcher, A. Bron
(Service d’ophtalmologie, CHU de Dijon)
Les contusions du globe oculaire peuvent être à l’origine de maculopathies
traumatiques, telles qu’une contusion rétinienne (œdème de Berlin), un
trou maculaire ou une rupture de la choroïde. Le pronostic de ces lésions est
variable, mais d’autant moins bon qu’elles sont proches de la fovéa. Deux cas
de traumatisme maculaire chez de jeunes patients victimes d’un traumatisme
à globe fermé qui se sont compliqués d’une rupture de la choroïde et d’un trou
maculaire sont rapportés.
Un jeune patient, âgé de 4 ans, est adressé en urgence dans le service par un
confrère pour une baisse d’acuité visuelle brutale de l’œil droit. Cette chute de la
vision est survenue immédiatement après un traumatisme oculaire par un coup de
coude alors qu’il jouait avec son frère.
L’acuité visuelle sur son œil droit est limitée au décompte des doigts. L’acuité visuelle
en vision de près est inférieure à P14. L’œil est normotone avec une pression à 9.
L’examen biomicroscopique du segment antérieur ne révèle aucune plaie cornéenne,
aucune hémorragie sousconjonctivale laissant suspecter une plaie sclérale. Il n’y a
pas d’hyphéma, le cristallin est en place. La gonioscopie possible malgré le jeune âge,
retrouve un discret recul de l’angle iridocornéen sur 90 degrés.
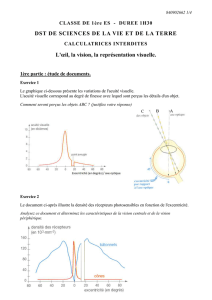
Après dilatation, l’examen du fond d’œil révèle une rupture traumatique de la
membrane de Bruch et de l’épithélium pigmentaire passant par la fovéa. Sa hauteur
est d’environ 2 diamètres papillaires
( gure 1)
. Un examen avec l’OCT3 con rme que
cette lésion traverse précisément la fovéa
( gure 2)
.
Une jeune lle, âgée de 15 ans, se présente dans le service pour une baisse
d’acuité visuelle brutale sur l’œil gauche survenue dans les suites d’un traumatisme
non perforant du globe par une branche d’arbre.
L’acuité visuelle est limitée à 1/20, P14 sur cet œil. La tension oculaire est normale,
la chambre antérieure est calme, la pupille réactive, et il n’existe pas de signe
de plaie pénétrante. L’examen du fond d’œil après dilatation retrouve une contu
sion rétinienne hémorragique en temporal, un petit hématovitré inférieur et un trou
maculaire
( gure 3)
. L’examen par tomographie en cohérence optique (OCT) con rme
la présence d’un trou maculaire d’une taille de 500 µm
( gure 4)
.
Discussion
La région maculaire est particulièrement exposée aux lésions postcontusives de par
le caractère antéropostérieur des forces qui s’exercent sur le globe. Les trois lésions
maculaires les plus fréquemment rencontrées sont l’œdème de Berlin lié à une
contusion rétinienne postérieure, le trou maculaire et la rupture choroïdienne.
Dans notre première observation, il existe une rupture de la membrane de Bruch, qui
étant peu élastique cède après le traumatisme. Cette rupture est souvent associée à
une déchirure de l’épithélium pigmentaire et de la choroïde, entraînant une hémor
ragie sousrétinienne importante masquant la rupture. Dans le cas de cet enfant,
la rupture choroïdienne est limitée avec seulement une hémorragie ponctiforme, et
c’est la rupture qui est responsable de la baisse de vision, car elle est centrée sur
la fovéa.
▶
▶
Légendes
Patient 1
Figure 1. Rupture traumatique de la
membrane de Bruch.
Figure 2. Coupe OCT passant par le centre
de la zone de rupture.
Patient 2
Figure 3. a : contusion rétinienne avec trou
maculaire post-traumatique. b : trou macu-
laire post-traumatique.
Figure 4. Coupe en OCT3 passant par le
centre du trou maculaire.

Rétine
1
Patient 1
2
3a
3b
4
Images en Ophtalmologie
•
Vol. I
•
n° 1
•
octobre-novembre-décembre 2007
13
Cas clinique
Patient 2

Rétine
Images en Ophtalmologie
•
Vol. I
•
n° 1
•
octobre-novembre-décembre 2007
14
Cas clinique
Dans cette situation, le pronostic visuel est mauvais et peut être encore aggravé
par le développement d’une néovascularisation. Cette complication nécessite donc
une surveillance régulière du fond d’œil, le risque néovasculaire étant le plus élevé
dans les six premiers mois
(1)
. Dans les premiers mois, les néovaisseaux peuvent
être liés au processus de réparation normal, alors que les néovascularisations plus
tardives sont plutôt liées à une rupture secondaire de la barrière hématorétinienne.
Comme on le voit nettement sur ces images
(gure 3)
, le fond du trou maculaire peut
être le siège de taches blanches associées à une atrophie de l’épithélium pigmen
taire. Ces zones sont aussi visibles en OCT sous forme d’une lésion hyperréective.
Plusieurs théories existent sur la formation des trous maculaires posttrauma
tiques, car ils ne sont pas souvent formés dans les suites immédiates du trauma
tisme. Leur origine est sans doute multifactorielle. Ils pourraient survenir dans les
suites d’un œdème maculaire cystoïde qui dégénère, d’une traction vitréomaculaire.
En fait, les phénomènes dégénératifs et tractionnels sont sans doute intriqués
(2)
.
Les études en OCT ont permis d’établir qu’il existe certainement deux origines en
fonction de la présence ou non d’un décollement postérieur : une forme liée à une
déhiscence primitive de la fovéa avec une baisse d’acuité visuelle immédiate et une
autre forme avec une baisse de vision secondaire due à la persistance d’une traction
vitréenne qui conduit à la déhiscence fovéolaire.
Leur fermeture spontanée est relativement fréquente et surviendrait dans les
4 premiers mois après le traumatisme
(3)
. Leur traitement chirurgical repose sur
l’association d’une vitrectomie et d’un échange uidegaz, avec un taux de fermeture
à environ 90 % dans la plupart des séries
(4)
et une acuité visuelle nale satisfai
sante.
La présence d’une anomalie maculaire nécessite toujours de faire un examen
soigneux de la périphérie rétinienne à la recherche d’une dialyse, d’une déchirure
pouvant conduire au décollement de rétine. Les cas de traumatismes maculaires
postcontusifs ont donc un pronostic visuel variable. Leur présence, qu’il s’agisse d’un
trou maculaire ou d’une rupture choroïdienne, impose une surveillance régulière an
de décider de la meilleure attitude thérapeutique.
II
Références bibliographiques
WoodCM,RichardsonJ.Chorioretinalneovascularmembranescomplicatingcontusionaleye
injurieswithindirectchoroidalruptures.BJrOphthalmol1990;74:93-6.
AMOehrens,PStalmans.OpticalCoherenceTomographicdocumentationoftheformationofa
traumaticmacularhole.AmJOphthalmol2006;142:866-9.
YamashitaT,UemaraA,UchinoE,DoiN,OhbaN.Spontaneousclosureoftraumaticmacularhole.
AmJOphthalmol2002;133:230-5.
ChowDR,WilliamsGA,TreseMTetal.Successfulclosureoftraumaticmacularhole.Retina
1999;19:405-9.
•
•
•
1.
2.
3.
4.
1
/
3
100%