L`hypertension portale (HTP) - Souvent une complication des cirrhoses

C
omplication de l’évolution
des cirrhoses, l’HTP se
signale lorsque la pression
portale est supérieure à 10 mmHg
ou lorsqu’un gradient hépatique
supérieur à 5 mmHg existe. Si la
pression dépasse 12 mmHg, un
saignement est possible. L’inci-
dence des hémorragies digestives
en France par rupture de varices
œsophagiennes, est de 14,5/
100 000 habitants. Cette complica-
tion est gravissime puisqu’un
patient sur deux ayant saigné décé-
dera dans l’année suivant son acci-
dent. En dehors de la montée de
pression, les varices saignent sur-
tout si elles sont grosses, parse-
mées de taches rouges. Elles ris-
quent également plus facilement
de se compliquer lorsque les signes
d’insuffisance hépatocellulaire sont
plus importants, lorsque l’intoxica-
tion alcoolique se poursuit, lorsque
se greffe un carcinome hépatique.
Dans l’histoire naturelle de la cir-
rhose, l’apparition d’une ascite
constitue un tournant évolutif.
Trente pour cent des cirrhotiques
développent une ascite au cours de
l’évolution de leur maladie. Dix
pour cent des malades ascitiques
développent une ascite réfractaire.
Un syndrome hépatorénal survient
chez 4 à 10 % des malades hospi-
talisés pour ascite. L’ascite est
secondaire à une hypertension por-
tale et à une insuffisance hépato-
cellulaire. En réponse à l’action de
substances vasodilatatrices, se
développe un syndrome d’hyperci-
nésie circulatoire avec augmenta-
tion du débit sanguin dans le terri-
toire porte et diminution de la
résistance vasculaire périphérique,
provoquant une hypovolémie effi-
cace. Celle-ci entraîne l’activation
de systèmes vasoconstricteurs et
antinatriurétiques favorisant la
rétention hydrosodée qui précède
et entretient la formation d’ascite. Il
n’y a pas de traitement préventif
spécifique de la première poussée
d’ascite chez les cirrhotiques. En
revanche, certains facteurs favori-
sant son apparition doivent être évi-
tés : apports excessifs de sel et de
médicaments favorisant la rétention
hydrosodée.
Seul le traitement de l’hépatopathie
chronique, y compris la transplanta-
tion hépatique, est capable de corri-
ger à la fois l’insuffisance hépatique
et l’hypertension portale. L’infection
est également à craindre lorsque la
concentration liquidienne proti-
dique de l’ascite est plus élevée.
Conduite à tenir
Chez les patients porteurs de cir-
rhose hépatique, en l’absence de
varices œsophagiennes, une endo-
scopie doit être réalisée tous les
trois ans, pour vérifier l’état local,
tous les deux ans si existent des
varices de stade I et tous les ans en
cas d’atteinte hépatique sévère. Si
des varices de stade II ou III exis-
tent, il ne convient pas de multiplier
les endoscopies, mais de pratiquer
un traitement prophylactique. En
l’absence de contre-indications, on
doit alors prescrire un traitement à
base de bêtabloquants non cardio
sélectifs. En cas d’impossibilité, est
recommandée la ligature des
varices en prophylaxie primaire. En
cas d’échec ou d’insuffisance des
bêtabloquants, la ligature doit être
réalisée. En cas d’échec, est discu-
tée l’indication d’une anastomose
portosystémique intra-hépatique
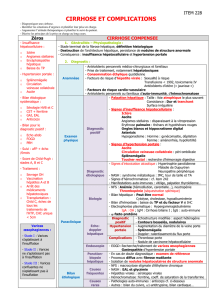
Conséquence d’un blocage de la veine porte au niveau hépatique,
l’HTP est une conséquence fréquente des cirrhoses. Elle est alors
souvent responsable de complications telles que varices œsopha-
giennes, gastriques avec les hémorragies digestives qui les accom-
pagnent dans un tableau pouvant être létal.
L’hypertension portale (HTP)
Souvent une complication des cirrhoses
Professions Santé Infirmier Infirmière N° 62 • mars-avril 2005
mise en place par voie transjugu-
laire ou TIPS.
Si l’hémorragie est déclenchée, un
traitement précoce et prolongé de
2 à 5 jours doit être mis en place à
base de substances vaso-actives.
Au cours de l’endoscopie une liga-
ture peut être réalisée. Si les résul-
tats ne sont pas satisfaisants, la
mise en place de TIPS comme la
transplantation hépatique se dis-
cute. En cas d’hémorragie aiguë,
une antibiothérapie systématique
est instaurée. Le traitement de l’as-
cite après ponction exploratrice,
repose sur des ponctions itératives,
voire plus si complications (antibio-
thérapie, diurétique). Si l’ascite est
réfractaire, là encore se discutent
une mise en place de TIPS, une
transplantation hépatique.
En revanche, plus difficile à réaliser
et donc progressivement abandon-
née : la sclérose de varices car on
lui préfère la ligature. De la même
façon, l’anastomose portocave est
abandonnée. Elle était en effet res-
ponsable d’un taux élevé de morta-
lité et d’encéphalopathies hépa-
tiques.
JB
Conférence de consensus Anaes 2003
Infos ...
L’estimation
de la gravité de
l’hémorragie
digestive repose sur
la fréquence
cardiaque,
la pression artérielle,
la fréquence
respiratoire,
la recoloration
capillaire, l’agitation
et les troubles
de conscience.
L’interprétation de
deux de ces facteurs
peut être difficile
chez le cirrhotique :
la fréquence
cardiaque est
modifiée par
l’hypercinésie
circulatoire
et la prise éventuelle
de bêtabloquants ;
les troubles de
conscience peuvent
être en partie liés
à une
encéphalopathie
hépatique.
Actualité Santé
8
Une urgence
La rupture de varices œsopha-
giennes est une urgence. La
prise en charge doit commencer
le plus tôt possible, idéalement
au domicile du malade ou pen-
dant le transport médicalisé. Le
malade doit être hospitalisé dans
un établissement comportant au
moins une unité de soins inten-
sifs et un plateau technique d’en-
doscopie.
La prise en charge apprécie
d’abord la gravité et le terrain ;
elle comprend des mesures com-
munes à toutes les hémorragies
digestives et des mesures spéci-
fiques propres à l’hypertension
portale.
1
/
1
100%